![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
218 Cards in this Set
- Front
- Back
- 3rd side (hint)
|
¿Por qué es importante estudiar las lesiones epifisarias en el paciente pediátrico? |
porque lesionan el cartílago del crecimiento y puede causar suspensión prematura del crecimiento |
|
|
|
Hablando de lesiones epifisarias, cuales son los sitios afectados con mayor frecuencia |
1er lugar: radio distal 2do lugar: tibia distal |
|
|
|
que clasificación nos indica el riesgo de cierre fisario prematuro y con base a esto el manejo de las lesiones epifisarias |
Salter -Harris |
|
|
|
A que se le denomina lesión tipo I en la clasificación de Salter y Harris, cual es la causa mas común y cual es su pronóstico (en relación a si existe o no suspensión del crecimiento) |
-a la lesión por cizallamiento que causa separación completa de la epífisis sin fractura -su causa mas común es por lesión obstétrica -tiene buen pronóstico |
|
|
|
A que se le denomina lesión tipo II en la clasificación de Salter y Harris, cual es la causa mas común y cual es su pronóstico (en relación a si existe o no suspensión del crecimiento) |
a la lesión por cizallamiento y flexión que causa fractura y separación de la epifisis -caídas en niños mayores -pronóstico excelente |
|
|
|
A que se le denomina lesión tipo III en la clasificación de Salter y Harris y cual es su pronóstico (en relación a si existe o no suspensión del crecimiento) |
- a la lesión por cizallamiento que causa fractura intraarticular que se extiende hasta la zona profunda de la placa epifisaria y de ahí a lo largo de la placa epifisaria hasta la periferia -buen pronóstico |
|
|
|
A que se le denomina lesión tipo IV en la clasificación de Salter y Harris, cual es la causa más común y cual es su pronóstico (en relación a si existe o no suspensión del crecimiento) |
-a la fractura intrarticular que se extiende pasando la placa epifisaria en su totalidad llegando hasta la metáfisis -fractura del cóndilo humeral lateral -mal pronóstico |
|
|
|
A que se le denomina lesión tipo V en la clasificación de Salter y Harris y cual es su pronóstico (en relación a si existe o no suspensión del crecimiento) |
-a la lesión que ocurre por aplastamiento de la placa epifisaria -mal pronóstico |
|
|
|
Cómo se hace el diagnóstico de las fracturas epifisarias |
Rayos X (se debe solicitar de la extremidad afectada y la sana en posiciones con ángulo recto entre si) |
|
|
|
Tratamiento de la fractura epifisaria tipo I y II según la clasificación de Salter-Harris |
reducción cerrada |
|
|
|
Tratamiento de la fractura epifisaria tipo III según la clasificación de Salter-Harris |
reducción abierta |
|
|
|
Tratamiento de la fractura epifisaria tipo IV según la clasificación de Salter-Harris |
reducción abierta con fijación esquelética interna |
|
|
|
Tratamiento de la fractura epifisaria tipo V según la clasificación de Salter-Harris |
evitar cargas por 3 semanas |
|
|
|
A que se le denomina "codo de niñera" |
al tirón del codo (tracción súbita o sacudida del brazo) que causa subluxación transitoria de la cabeza del codo y desgarro del ligamento anular en el punto de su inserción distal en el cuello radial |
|
|
|
Edad en la que se desarrolla con mayor frecuencia el tiron del codo |
en la edad preescolar (entre 3 y 5 años) |
|
|
|
Cómo esperas que se presente un niño a tu consulta con tirón del codo |
En llanto, rehusandose a usar su brazo y sosteniendolo con el codo en flexión |
|
|
|
Que datos esperas encontrar en la EF de un paciente con tiron del codo |
limitación dolorosa de la supinación del antebrazo |
|
|
|
Cómo se hace el diagnóstico del tiró del codo |
clínico (los estudios radiográficos resultan normales) |
|
|
|
Cuál es el tratamiento del codo de niñera |
supinación activa mientras se flexiona el codo para colocar un cabestrillo durante 2 semanas |
|
|
|
por qué se produce el esguince del tobillo |
por una ruptura total o parcial de los ligamentos de la articulación del tobillo |
|
|
|
Factores de riesgo para que se produzca un esguince del tobillo |
-alteraciones anatómicas del pie -sobrepeso -prácticas deportivas |
|
|
|
El cuadro clínico depende de la severidad del esguince. Describe las características clínicas de un paciente con esquince del tobillo grado 1 |
-lesión parcial de un ligamento -no hay pérdida funcional o la limitación es leve (puede caminar con apoyo total y dolor mínimo) -hay edema leve sin inestabilidad mecánica -fibras distendidas pero intactas |
|
|
|
Describe las características clínicas de un paciente con esquince del tobillo grado 2 |
-lesión incompleta de un ligamento -limitación funcional moderada (dolor al apoyar o caminar) -edema, dolor, y equimosis moderado -desgarro parcial de las fibras del ligamento |
El dolor con la lesión del ligamentp colateral extenso es intenso al inicio, sigue un periodo de latencia y después es continuo |
|
|
Describe las características clínicas de un paciente con esquince del tobillo grado 3 |
-lesión completa de la integridad del ligamento -pérdida funcional y del movimiento (incapacidad de apoyar o caminar) -edema severo a >4 cm de la superficie peroneal y equimosis severa -desgarro completo de los ligamentos (dejan de ser funcionales) |
|
|
|
Describe las características clínicas de un paciente con esquince del tobillo grado 4 |
-luxación completa de la articulación -pérdida funcional que casi siempre requiere tratamiento quirúrgico |
|
|
|
cómo se determina la necesidad de realizar Rx a un paciente con esguince de tobillo |
con los criterios de Ottawa |
|
|
|
En base a los criterios de Ottawa cuando se debe solicitar un radiografía de tobillo |
cuando exista dolor maleolar + cualquiera de las siguientes: 1)sensibilidad ósea en el borde posterior de los 6 cm mas distales 3)sensibilidad ósea en la punta medial o lateral del maleolo 3) incapacidad de soportar un peso de por a menos 4 pasos |
|
|
|
En base a los criterios de Ottawa cuando se debe solicitar un radiografía de pie |
dolor en la parte media del pie + cualquiera de las siguientes: 1) sensibilidad ósea en hueso navicular 2) sensibilidad ósea en la base del 5to metatarsiano 3)incapacidad de soportar un peso de por al menos 4 pasos |
|
|
|
en caso de cumplir con los criterios de Ottawa en que proyecciones se deben solicitar las radiografías |
en caso de cumplir con los criterios de Ottawa en que proyecciones se deben solicitar las radiografías |
|
|
|
Que sensibilidad tienen los criterios de ottawa para detectar fracturas de tobillo y pie |
del 100% |
|
|
|
¿Qué manejo se daTratamiento para el control del dolor en un paciente con esguince de tobillo? |
adultos mayores: paracetamol jóvenes: grado I paracetamol, a partir del grado dos piroxicam-paracetamol o diclofenaco-paracetamol |
|
|
|
Los esguinces grado I y II pueden ser tratados en que nivel de atención |
primer nivel |
|
|
|
manejo agudo (primeras 72 horas) de un esguince de tobillo grado I y II |
1) EVITAR apoyo del pie 2) colocar hielo c/8 horas por 20 minutos 3) ejercicios a tolerancia de flexión-extensión e inversión-eversión 4) vendaje elástico no compresivo. En grado 2 vendaje de Jones por el edema 5) evitar calor local, masaje directo e inmovilización con férula |
|
|
|
manejo del esguince de tobillo grado I y II después de la fase aguda |
1) iniciar apoyo con asistencia de vendaje 2) ejercicios de propiocepción (rodar una botella, arrugar una toalla con los ortejos) 3) ejercicios de estiramiento-fortalecimiento y contraresistencia |
|
|
|
criterios de referencia a segundo nivel de un esguince de tobillo |
1) luxación o fractura asociada2) evidencia de compromiso neurovascular3) heridas que involucren articulación4) evidencia radiográfica de lesiones en la sindesmosis5) esguince grado III o IV6) edema residual7) rigidez8) bloqueo articular9) inestabilidad crónica10) incapacidad para apoyar la extremidad afectada |
|
|
|
Cual es el sitio mas frecuente de luxación |
Glenohumeral |
|
|
|
Cuáles son los 2 tipos de presentación de la luxación glenohumeral |
-Anterior -posterior |
|
|
|
Cuál es la presentación mas frecuente y en que porcentaje se presenta |
Anterior, se presenta en un 75-80% de los casos |
|
|
|
Cómo esperas que llegue un paciente a urgencias con luxación glenohumeral anterior |
-con hombro con rotación externa y abducción -flexión del codo a 100° -sujetando el antebrazo con la mano contraria -con dolor intenso ante cualquier movimiento |
|
|
|
Datos que esperas encontrar en la EF de un paciente con luxación glenohumeral anterior |
pérdida de la redondez del hombro (deformidad en charretera) Imagen |
|
|
|
¿Cómo haces el diagnóstico de la luxación glenohumeral anterior? |
Rx de hombro |
|
|
|
¿Cuál es el tratamiento de la luxación glenohumeral anterior? |
reducción cerrada ( maniobra de Kocher, cooper) + inmovilización con Velpeau por 2-4 semanas |
|
|
|
¿Cuál es la única indicación para dar un manejo quirúrgico a la luxación glenohumeral anterior? |
ausencia reduccióde pulso radial |
|
|
|
Cuáles son las principales complicaciones de la luxación glenohumeral anterior |
-recidiva de la luxación (30%) -lesión vascular (principalmente de vasos axilares) **Siempre se debe revisar el pulso braquial |
|
|
|
¿Cuál es el mecanismo por el que se produciría una luxación glenohumeral posterior? |
-caída con el brazo hacia adelante -Trauma en cara anterior -antecedente de crisis convulsivas o descarga eléctrica |
|
|
|
cuadro clínico sugestivo de luxación glenohumeral posterior |
-Brazo en aducción y rotación interna -puede pasar desapercibida |
|
|
|
Qué esperas encontrar en la EF de un paciente con luxación glenohumeral posterior |
-dificultad para la rotación externa -no logra abducción >90° |
|
|
|
Cómo se hace el diagnóstico de la luxación glenohumeral posterior |
Clínico. Se puede complementar con Rx pero esta no aporta muchos datos. |
|
|
|
Cuál es el tratamiento de la luxación glenohumeral posterior |
Reducción cerrada (con anestesia) + inmovilización en rotación externa |
|
|
|
¿Cómo se produce un esguince cervical? |
por una lesión por flexión-extensión de los tejidos blandos de la columna cervical por un mecanismo de aceleración-desaceleración |
|
|
|
FR para desarrollar esguince cervical |
-sexo femenino -adolescentes -antecedente de dolor en cuello en accidentes automovilísticos previos |
|
|
|
Manifestaciones clínicas sugestivas de esguince cervical |
antecedente de accidente o trauma + -cefalea -mareo -fosfenos -acúfenos -hipoacusia -dolor en mandíbula, hombro o espalda -inestabilidad emocional -insomnio |
|
|
|
Que datos esperas encontrar en la EF de un paciente con esguince cervical |
-edema retrofaríngeo -debilidad de las piernas -reflejos de estiramiento muscular de las piernas incrementados -respuesta plantar exagerada |
|
|
|
Las manifestaciones neurológicas dependen del segmento cervical afectado. ¿Qué síntomas aparecen cuando se lesiona C5? |
1)debilidad del deltoides 2)disminución o ausencia del reflejo bicipital 3) disminución de la sensibilidad en la cara externa del hombro y el brazo |
|
|
|
¿Qué síntomas aparecen cuando se lesiona C6? |
-Debilidad de los extensores de la muñeca -Disminución de la sensibilidad en la cara externa del antebrazo, primer y tercer dedo |
|
|
|
¿Qué síntomas aparecen cuando se lesiona C7? |
-debilidad de los flexores de la muñeca -disminución del reflejo tricipital -hipoestesia del tercer dedo |
|
|
|
¿Qué síntomas aparecen cuando se lesiona C8? |
-debilidad de los flexores de los dedos -alteración en la sensibilidad de la mitad distal del antebrazo y del 4to y 5to dedo |
|
|
|
¿Cómo se clasifican los esguinces cervicales en base a la escala de Quebec-Task-Force? |
Grado 0: asintomático Grado 1: dolor cervical, espasmo, ausencia de signos físicos Grado 2: rigiddez y dolor localizado. Grado 3: signos y síntomas neurológicos Grado 4: lesión ósea (fractura o luxación) |
|
|
|
¿Cómo se hace el diagnóstico de esguince cervical? |
Clínico. Se complementa con Rx cervicales |
|
|
|
El manejo del esguince cervical debe ser la paulatino, ¿en cuántas fases se divide y cuanto dura cada una? |
1ra fase (primeros 4 días) 2da fase (4to día a la 3er semana) 3ra fase (3er semana a la 6ta semana) 4ta fase (6ta semana al 3er mes) |
|
|
|
En que consisten las 4 fases del manejo de un esguince cervical |
-La 1ra fase es para reducir el dolor y disminuir las cargas. - En la 2da fase se realiza un aumento gradual de las cargas -En la 3ra y 4ta fase se va incrementando cada vez mas la actividad física y el manejo de las cargas hasta llegar a la capacidad funcional máxima en la fase 4 |
|
|
|
En la fase aguda con qué fármacos es recomendable controlar el dolor del esguince cervical |
-naproxeno-paracetamol -diclofenaco-paracetamol -piroxicam-paracetamol |
|
|
|
Con qué terapias (fisioterapia) se debe complementar el manejo de un esguince cervica |
electroterapia termoterapia ultrasonido masaje |
|
|
|
tratamiento no farmacológico de un esguince cervical |
primeras 72 horas: frío local + recomendaciones posturales siguientes 72 horas: calor superficial, ejercicios cervicales activos |
|
|
|
Que medidas se deben EVITAR en el manejo de un esguince cervical |
-uso de collarín -reposo absoluto -almohadas cervicales -inyecciones intratecales o intraarticulares-esteroides |
|
|
|
Indicaciones para realizar manejo quirúrgico del esguince cervical |
esguince grado III que no respone al tratamiento conservador o esguince grado IV |
|
|
|
Indicaciones de referencia a 2do nivel en un paciente con esguince cervical |
1) esguince grado I o II con mala respuesta al tratamiento 2) esguince grado III o IV 3) pérdida del estado de alerta 4) comorbilidad |
|
|
|
¿Con qué otros nombres se le conoce a la platipodia hipermóvil? |
-pie prono -pie plano |
|
|
|
¿A qué se le denomina piel plano? |
a la disminución en la altura del arco plantar longitudinal por: 1) aumento en la laxitud ligamentaria 2) depósito de tejido adiposo en el área del arco plantar |
|
|
|
A partir de que edad se puede hacer el diagnóstico de pie plano |
de los 6 años que es cuando se completa la maduración esquelética |
|
|
|
Manifestaciones clínicas que se presentan en el pie plano |
dolor al realizar actividad física vigorosa -resto ASINTOMÁTICO |
|
|
|
Qué datos esperas encontrar en la EF de un paciente con pie plano |
-Desviación del talón hacia afuera -Pruebas de Rose positiva ( la hiperextensión del primer ortejo corrige la deformidad) |
|
|
|
¿Cómo se hace el diagnóstico de pie plano?A partir de que edad se puede hacer el diagnóstico de pie plano |
Clínico. Solo se solicita Rx en los casos sintomáticos |
|
|
|
¿Cómo se hace el manejo de pie plano? |
-Uso de platillas con bóveda plantar -Uso de zapato flexible de punta ancha y talón rígido -Uso de soportes longitudinales para realizar actividad física |
|
|
|
A que se le denomina Pie-Equino-Varo |
al defecto del pie que causa desviación hacia la línea media y lo coloca en posición invertida que puede estar o no asociado a atrofia de los músculos de la pantorrilla e hipoplasia de la tibia y el peroné |
|
|
|
Cómo definirías 1) pie-equino 2) Pie-varo 3) Metatarso aducto |
1) flexión plantar del tobillo (puntas) 2) desviación del talón hacia adentro 3) antepié y planta del pie se desvían hacia adentro |
|
|
|
En que sexo es mas frecuente el Pie-Equino-Varo |
masculino |
|
|
|
En que porcentaje se presenta el pie equino varo de forma bilateral |
50% |
|
|
|
Principales causas de Pie-equino-varo |
1) posicional 2) teratológico (en este caso esta asociado a espina bífida, bandas constrictoras congénitas, displasia de streeter o enanismo) |
|
|
|
¿Cómo se clasifica el pie-equino-varo? |
Tipo I (postural): ausencia de pliegues displásicos Tipo II (displásico blando): pliegues displásicos Tipo III (displásico duro): pliegues displásicos severos y la deformidad es resistente o dura Tipo IV (rígido teratológico): pliegues displásicos severos que no se logran corregir con cirugía |
|
|
|
¿cómo se hace el diagnóstico de pie-equino-varo? |
radiografía |
|
|
|
manejo inicial del pie-equino-varo tipo I y II |
yeso durante los primeros 3 meses de edad con posterior tratamiento maniputalivo en casa + cirugía mínima de Ponseti (estándar de oro del manejo conservador) |
|
|
|
En que consiste la cirugía mínima de Ponseti |
tenotomía percutánea de aquíleo |
|
|
|
En el pie-equino-varo tipo 2, en que porcentaje falla el manejo conservador |
en el 85% |
|
|
|
si falla el manejo conservador o en el pie-equino-varo tipo III y IV, cual es el manejo |
cirugía de liberación amplia a los 8 meses y posterior mantenimiento de la posición de los pies con férulas |
|
|
|
Pronóstico del Pie-equino-varo tras el manejo quirúrgico |
casi siempre se logra una resolución adecuada menos en el tipo IV (casi nunca se logra la corrección quirúrgica) Hasta el 56% de los pacientes presenta recurrencia |
|
|
|
Con que otros nombres se le conoce a la enfermedad de Legg-Calvé-Perthes |
-pseudocoxalgia -osteocondritis deformante juvenil -coxa plana |
|
|
|
A qué se le denomina enfermedad de Legg-Calvé |
necrosis isquémica o aséptica de la cabeza femoral durante la época de crecimiento |
|
|
|
Edad de inicidencia máxima de la enfermedad de Legg-Calve |
4-8 años |
|
|
|
En que porcentaje la enfermedad de Legg-Calvé tiene una presentación unilateral |
en el 90% de los casos |
|
|
|
a qué sexo afecta con mayor frecuencia la enfermedad de Legg-Calvé |
al sexo masculino |
|
|
|
FR asociados a la enfermedad de Legg-Calvé |
-talla baja o bajo peso al nacer -retraso de la edad ósea -crecimiento rápido, desproporcionado y alterado-cambios hormonales sistémicos -hiperactividad -tabaquismo pasivo -Alteraciones de la somatomedinas -Traumatismo -Sinovitis transitoria -Coagulopatías |
|
|
|
Cuadro clínico característico de la enfermedad de Legg-Calvé |
-claudicación insidiosa durante varias semanas que aumenta con el ejercicio y disminuye con el reposo -limitación de la movilidad de la cadera -dolor moderado o ausente que se irradia al muslo siguiendo el trayecto del obturador |
|
|
|
Datos que se encuentran en la EF de un paciente con enfermedad de Legg-Calvé |
-dolor al explorar la cabeza femoral -discreta atrofia del muslo y la nalga -discreta asimetría de la longitud de las pierna |
|
|
|
En que proyecciones se debe realizar la radiografía de pélvis para hacer el diagnóstico de la enfermedad de Legg-Calvé |
-AP -Lateral -posición de Lowenstein (rana) |
|
|
|
Las radiografías de pélvis nos van mostrando la progresión de la enfermedad de Legg-Calvé ¿Cuántas fases nos muestran y en que consiste cada una? |
5 fases: 1) Rx normal u osteopénica 2) Densificación 3) Fragmentación con o sin visualización de la fractura subcondral o signo de la uñada de waldenstrom 4) reosificación 5) remodelación |
|
|
|
imagen radiológica del signo de la uñada de waldenstrom |
Imagen |
|
|
|
Qué escala se utiliza para valorar las radiografías de un paciente con enfermedad de Legg-Calvé |
se utiliza el sistema lateral de Herring |
|
|
|
En cuantos grupos clasifica a la enfermedad de Legg-Clavé el sistema lateral de Herring y en que consiste cada uno |
Grupo A: cuando tienen una altura del pilar lateral normal Grupo B: pérdida <50% de la altura del pilar lateral y el segmento central puede encontrarse más hundido Grupo C: colapso del pilar lateral >50% de su altura normal, los pilares central y medial perdieron su altura normal |
|
|
|
manejo inicial de la enfermedad de Legg-Calvé |
-reposo de la cadera -evitar carga -uso de cabestrillo y muletas que mantengan la abducción *Alternativas para mantener la abducción: vendaje de petrie, aparato de abducción del Bobeck, rito escocés (muletas con estribo) |
|
|
|
Una vez lograda la abducción, cuál es el siguiente paso en el manejo de la enfermedad de Legg-Calvé |
Procedimiento de contención (ortesis en abducción y rotación interna o realizar osteotomías femorales o pélvicas) **En menores de 10 años únicamente observación |
|
|
|
A qué se le denomina escoliosis |
a la desviación de la columna vertebral en los 3 planos del espacio frontal, axial y lateral |
|
|
|
Causas neuromusculares de la escoliosis |
-distrofias músculares -parálisis cerebral |
|
|
|
Causas congénitas de la escoliosis |
-asimetría en el desarrollo de las vértebras o hemivertebras -falla de segmentación |
|
|
|
Cómo se clasifica la escoliosis |
-escoliosis estructurada -actitud escoliótica |
|
|
|
En que consiste la escoliosis estructurada |
La columna rota sobre su eje a la vez que se incurva Va aumentando conforme crece el esqueleto |
|
|
|
En que consiste la actitud escoliótica |
no existe rotación vertebral suele ser postural, antiálgica o por un trastorno extraespinal |
|
|
|
cuadro clínico característico de la escoliosis |
No genera dolor y en un inicio es asintomática, sin embargo causa alteraciones en el desarrollo de la caja torácica que en la vida adulta pueden ocasionar insuficiencia respiratoria, sobrecarga de las cámaras cardíacas derechas y corazón pulmonar |
|
|
|
Qué se debe de evaluar en la EF de un paciente con escoliosis |
-equilibrio del tronco con prueba de la plomada (suspensión de un peso desde la apófisis espinosa de C7 y medición de su distancia a la línea interglútea) -estado funcional neurológico, cardiovascular, respiratorio y desarrollo puberal |
|
|
|
imagen de test de la plomada |
Imagen |
|
|
|
Datos clínicos que nos pueden ayudar a hacer el diagnóstico diferencial entre una escoliosis estructurada y una escoliótica |
estructurada: desnivel entre hombros durante la flexión de la columna (signo de Adams) escoliótica: diferencia en la longitud de miembros inferiores y la escoliosis desaparece en decúbito supino |
|
|
|
Cómo se hace el diagnóstico de la escoliosis |
radiografía de columna en poyección posteroanterior |
|
|
|
En que casos se debe complementar la proyección posteroanterior con una lateral |
-dolor -mala alineación clínica en el plano lateral -valoración quirúrgica |
|
|
|
manejo inicial de la escoliosis |
uso de corsé: -curvas altas: corsé tipo Milwaukee -curvas bajas: corsé tipo Boston |
|
|
|
En caso que falle el corsé cual es el tratamiento de la escoliosis |
manejo quirúrgico: instrumentación sin artrodesis (niños muy pequeños) instrumentación con artrodesis posterior, anterior o circunferencial (cuando el paciente tiene una talla aceptable) |
|
|
|
¿Cuáles son las principales causas de lumbalgia? |
1)estrés emocional 2) esfuerzo físico excesivo 3)adopción posturas inadecuadas |
|
|
|
¿En base al tiempo de evolución y a su presentación clínica cómo se clasifica la lumbalgia? |
Tiempo de evolución a)aguda (<6 semanas) b)subaguda (6 a 12 semanas) c)crónico (>12 semanas) Presentación clínica a) No específica, simple o mecánica b) Ciático o Radicular c) Específica grave |
|
|
|
Principales FR asociados a lumbalgia: |
1)sedentarismo 2) sobrepeso y obesidad 3) posiciones viciosas 4) act. laboral (que involucren levantamiento de objetos pesados o movimientos de extensión-flexión) 5) levantamiento de objetos pesados con mala técnica 6)alteraciones psicosociales (depresión, insomnio, agresividad, fatiga, estrés, hiperactividad 7) edad entre 35 y 45 años (en las mujeres entre más edad, más riesgo) |
|
|
|
Datos clínicos de la lumbalgia |
-dolor en región lumbar (del borde inferior de las últimas costillas al pliegue inferior de la región glútea) que se puede o no irradiar a una o ambas piernas (nunca pasa la rodilla) -Sospecha de radiculopatía si hay:dolor unilateral, que se irradia a pie o dedos y signos de irritación nerviosa: pruebas de neurotensión positivas (dolor al elevar la pierna), signo de lassegue, maniobra de Gower-Bragard y signo de elongación crural La más sensible y específica es la presencia de paresia en muslo y pierna |
|
|
|
Ante la sospecha clínica de lumbalgias cuales son las 4 principales preguntas que se deben realizar |
1.-¿Se trata de una lumbalgia inespecífica? (Simple o mecánica) 2.-¿Se trata de lumbalgia asociada a radiculopatía? (Sx ciático o radicular) 3.-¿Se trata de lumbalgi asociada a enfermedad sistémica (infecciosa o neoplásica)? 4.-¿se trata de lumbalgia asociada a fractura vertebral? |
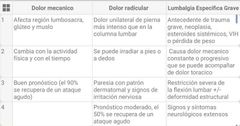
|
|
|
¿Ante el diagnóstico de lumbalgia, cuáles son los datos de alarma que nos pueden hacer sospechar de una enfermedad sistémica? |
->50 años -antecedente personal o familiar de neoplasia -Sx constitucional -ausencia de mejoría con medidas convencionales -fiebre -inmunosupresión - trauma previo -osteoporosis |
Signos de radiculopatia: Lassegue: extensión de la extremidad comprometida con el paciente acostado Gower-Bragard: dorsiflexion de la extremidad afectada con el paciente acostado Paresia (es el más sensible y específico) y anestesia en silla de montar |
|
|
¿Cuáles son las únicas indicaciones para la obtención de estudios radiológicos? |
1)Temp >38.2° 2)Osteoporosis 3)enfermedad sistémica 4)déficit sensitivo o motor 5)uso crónico de corticoides o inmunosupresores 6) sospecha de espondilitis anquilosante 7)accidente o trauma 8)ausencia de respuesta al tx en >4 semanas |
|
|
|
¿Cuál es el manejo del dolor en la lumbalgia aguda y subaguda? |
1ra línea: paracetamol 2da línea: AINES (solo a dosis bajas por periodos cortos), lo ideal es ibuprofeno +IBPs 3ra línea: relajante muscular no benzodiacepínico (metocarbamol) |
|
|
|
¿Cuál es el manejo del dolor en la lumbalgia crónica? |
paracetamol + AINE (por máximo 4 semanas). Si falla tramadol |
|
|
|
En caso de fracaso terapéutico del manejo del dolor en la lumbalgia, ¿qué alternativas podemos ocupar? |
antidepresivos tricíclicos (amitriptilina) o heterocíclicos |
|
|
|
¿Cuál es el manejo no farmacológico de la lumbalgia? |
-calor local -ejercicios que involucren músculos de la espalda, tronco y extremidades inferiores -ejercicios de higiene postural ***La faja no sirve de nada |
|
|
|
¿Cuáles son las formas más comunes de Ca óseo y en qué porcentaje se presentan? |
1)osteosarcoma (35%) 2) condrosarcoma (30%) 3) tumor de Ewing (16%) |
|
|
|
¿En qué grupo etario predominan el osteosarcoma, el condrosarcoma y el tumor de Ewing? |
Osteosarcoma y tumor de Ewing en niños y adultos jóvenes El Condrosarcoma en adultos de edad media o avanzada |
|
|
|
¿Por qué se caracteriza el osteosarcoma? |
por la formación de hueso inmaduro u osteoide |
|
|
|
¿Principal sitio donde se forma el osteosarcoma? |
en los huesos largos del brazo (húmero proximal en 25%) o la pierna (fémur distal y tibia proximal en 75%) |
|
|
|
¿Cuál es la edad donde se encuentra la incidencia máxima de osteosarcomas? |
16 años |
|
|
|
FR asociados al desarrollo de osteosarcoma |
1)AHF de neoplasias 2) Sx de Li-Fraumeni 3) Enfermedad de Paget 4) Infarto óseo 5) radiación ósea previa (principalmente por linfomas y retinoblastomas) 6) pérdida de genes supresores de p53 y Rb |
|
|
|
Cuadro clínico característico del osteosarcoma |
Destrucción del hueso medular que progresa hasta la cortical causando dolor óseo (durante el descanso o la noche), edema (cuando el tumor pasa la corteza y destiende el periostio) y presencia de tumoración en área metafisaria |
|
|
|
¿Qué alteraciones bioquímicas esperas encontrar en un paciente con osteosarcoma? |
Elevación de FA y DHL (entre más elevados peor pronóstico) |
|
|
|
Estudio inicial para realizar el diagnóstico de osteosarcoma |
Rx en 2 planos de la extremidad afectada |
|
|
|
¿Qué datos radiográficos esperamos encontrar en un paciente con osteosarcoma? |
áreas radiolúcidas neoformación ósea imagen en piel de cebolla signo del sol naciente (elevación perióstica por penetración tumoral de la cortical) |
|
|
|
En caso de que la radiografía resulte positiva para osteosarcoma, ¿Cuáles son los siguientes estudios a solicitar? |
TAC de tórax, gammagrafía ósea y RM con gadolinio (extensión local intramedular, a tejidos blandos, vasos y nervios) |
|
|
|
¿Cuál es el estándar de oro para realizar el diagnóstico de osteosarcoma? |
biopsia a cielo abierto |
|
|
|
¿En qué nivel de atención se trata el osteosarcoma? |
en 3er nivel |
|
|
|
¿Cuál es el tratamiento del osteosarcoma? |
Se inicia con quimioterapia neoadyuvante (metotrexate con doxorrubicina) para disminuir el tamaño seguido de resección Qx tratando de conservar la extremidad |
|
|
|
¿Cuál es el principal sitio de metástasis de un osteosarcoma? |
pulmonar |
|
|
|
¿A qué genes está asociado el Sarcoma de Ewing? |
EWS y ETS |
|
|
|
¿qué huesos suele afectar el sarcoma de Ewing? |
-huesos largos: 1.- fémur 2.- húmero 3.-tibia -huesos del tronco: pelvis |
|
|
|
¿En qué parte del hueso se origina el Sarcoma de Ewing? |
diáfisis |
|
|
|
Cuadro clínico sugestivo de sarcoma de Ewing |
Dolor persistente y progresivo que se acompaña de edema, alteración funcional del área involucrada y fiebre que posteriormente evoluciona con crecimiento tumoral que se hace notorio y palpable |
|
|
|
Manifestaciones extra óseas del tumor de Ewing |
paraplejia, anormalidades en nervios periféricos, anormalidades urogenitales (en 12%) como criptorquidia, hipospadia, duplicación ureteral |
|
|
|
Estudio inicial para el diagnóstico de Sarcoma de Ewing |
Rx simple de hueso (2 proyecciones para comprar con la contralateral) |
|
|
|
Datos radiológicos del Sarcoma de Ewing |
-destrucción ósea discontinua (imagen apolillada) -laminación perióstica (piel de cebolla) |
|
|
|
En caso de que la Rx sea positiva para Sarcoma de Ewing, cual es el siguiente estudio a solicitar |
TAC (para buscar mets) y RM para ver extensión del tumor primario |
|
|
|
¿Cuál es el estudio de elección para detectar el sarcoma de Ewing? |
tomografía por emisión de positrones |
|
|
|
¿Cómo se hace el diagnóstico definitivo de Sarcoma de Ewing? |
Biopsia (cél redondas, azules y pequeñas |
|
|
|
¿Qué alteraciones bioquímicas puedo encontrar en el Sarcoma de Ewing? |
elevación de DHL (valor pronóstico) |
|
|
|
Manejo del Sarcoma de Ewing |
Se inicia con quimioterapia para tratar de reducir el tamaño de tumor para posteriormente resecarlo conservando la extremidad. Si a enfermedad ya está muy avanzada y hay pérdida funcional de la extremidad el manejo es con quimio y radio |
|
|
|
Sitio más frecuente de metástasis del Sarcoma de Ewing |
pulmonar-pleural |
|
|
|
Por qué se caracteriza el condrosarcoma |
por producir matriz cartilaginosa desprovista de osteoide |
|
|
|
principales sitios donde se aparece el condrosarcoma |
fémur proximal y pelvis |
|
|
|
qué enzimas suelen estar involucradas en la etiopatogenia del condrosarcoma |
Deshidrogenasa de isocitrato (IDH1 e IDH2) |
|
|
|
¿Cómo se clasifican los condrosarcomas) |
-centrales (lesiones primarias): surgen de huesos con apariencia normal previa, preformado a partir de cartílago -periféricas (lesiones secundarias): desarrollados de lesiones cartilaginosas benignas preexistentes |
|
|
|
cuadro clínico del condrosarcoma |
dolor en una zona cartilaginosa (el problema es que al principio es asintomático y con una progresión muy insidiosa, cuando aparece el dolor es porque ya está avanzado) |
|
|
|
Estudio inicial para el dx del condrosarcoma |
Radiografía en 2 proyecciones (la afectada y su contralateral) |
|
|
|
Datos radiográficos sugestivos de condrosarcoma |
calcificaciones en el área de la lesión (áreas radiolúcidas con punteados opacos en su interior) |
|
|
|
si la Radiografía sale positiva para condrosarcoma que estudios se deben solicitar después |
TAC (mets) y RM (extensión local) |
|
|
|
Estándar de oro para el diagnóstico de condrosarcoma |
biopsia a cielo abierto |
|
|
|
Manejo del condrosarcoma |
Se debe intentar reducir el tumor con quimio y radio aunque generalmente son resistentes y requieren amputación. Solo un número reducido de tumores son quimiosensibles a gemcitabina con docetaxel |
|
|
|
A que se le denomina reducción de una fractura |
A la aproximación de los fragmentos óseos entre sí para lograr su consolidación sin comprometer la articulación |
|
|
|
Cuántos tipos de reducción existen y en que consiste cada uno |
Cerrada: tracción, presión o rotación Abierta (Qx): osteosíntesis |
|
|
|
A que se denomina fijación en el tx de una fractura |
Soporte sólido del hueso para disminuir el dolor y favorecer la consolidación que se debe de utilizar por mínimo 4-6 semanas |
|
|
|
Qué tipos de fijación existen |
Externa: ferulización (yeso o clavos) Interna: placas metálicas, tornillos, clavos |
|
|
|
En que porcentaje las fx requieren manejo Qx y cuáles son sus pricipales indicaciones |
7% 1) Abierta 2) Inestable 3) Desplazada > 1 a 2 mm 4) Lesión nervio, vasos o tejidos blandos 5) Patológica 6) Pseudoartrosis 7) No reducibles de forma cerrada |
|
|
|
Cuáles son las fracturas mas comunes en los adultos |
De muñeca (10-14%) |
|
|
|
Cuáles son las fracturas de muñeca más comunes |
1. Colles (fx metafisaria de radio distal) 2. Smith (colles invertida) |
|
|
|
Por qué mecanismo se produce la fx de Colles |
caída con antebrazo en prono y muñeca en extensión |
|
|
|
Cuadro clínico sugerente de Fx de Colles |
Deformidad en tenedor |
|
|
|
Que esperas encontrar en la Rx de radio en un paciente con Fx de Colles |
Desviación de la lesión hacia el dorso de la mano Estable: trazo único transverso Inestable: conminuta |
|
|
|
Tratamiento de la Fx de Colles |
Reducción cerrada: a) exitosa: fijación externa con yeso por 4-6 semanas con antebrazo en prono, muñeca flexionada y desviación cubital b) fallida: reducción abierta fijación interna |
|
|
|
Principales complicaciones de la Fx de Colles |
más compun: consulidación viciosa otras: lesión vascular por deformidad o compresión del nervio mediano |
|
|
|
Mecanismo por el que se produce la Fx de Smith |
Caída con antebrazo en prono y flexión de la muñeca |
|
|
|
CC sugerente de Fx de Smith |
Mano en pala de jardinero |
|
|
|
Datos en Rx sugerentes de Fx de Smith |
Desviación de la lesión hacia palmar + trazo transverso único |
|
|
|
Manejo de la Fx de Smith |
Reducción abierta + fijación interna |
|
|
|
Principal complicación de la Fx de Smith |
Compresión del nervio mediano |
|
|
|
A que se le denomina fractura-luxación de Monteggia |
a la fractura diáfisis cubital + luxación de la cabeza del radio + ruptura del ligamento anular |
|
|
|
Mecanismo por el que se produce la fractura-luxación de Monteggia |
Directo: trauma en región posterior y distal de antebrazo Indirecto: caída con brazo en extensión |
|
|
|
CC sugerente de fractura-luxación de Monteggia |
equimosis y edema + supinación del antebrazo dolorosa |
|
|
|
Dx de la fractura-luxación de Monteggia |
Rx y TAC |
|
|
|
Manejo de fractura-luxación de Monteggia |
Reducción abierta + reparación del ligamento anular |
|
|
|
A que se le denomina fractura-luxación de Galeazzi |
luxación radiocubital + Fx del radio (en el punto donde se une el 1/3 inferior con el 1/3 medio) |
|
|
|
Mecanismo por el que se produce fractura-luxación de Galeazzi |
Caída con la muñeca en extensión |
|
|
|
CC sugestivo de fractura-luxación de Galeazzi |
Desviación radial de la mano con prominencia cubital |
|
|
|
Dx de la fractura-luxación de Galeazzi |
Rx + TAC |
|
|
|
Tx de la fractura-luxación de Galeazzi |
Reducción abierta + fijación interna URGENTE |
|
|
|
Principales complicaciones de la fractura-luxación de Galeazzi |
Lesión vascular y nerviosa |
|
|
|
Mecanismo por el que se produce la Fx de Tibia |
Trauma directo |
|
|
|
Ante una Fx de Tibia cuáles son las principales 4 preguntas que nos debemos de hacer para su evaluación inicial |
1. Es cerrada o abierta 2. Hay flictenas o abrasión cutánea 3. Hay lesión ligamentaria 4. Hay datos de Sx compartimental |
|
|
|
Cuáles son los datos clínicos de Sx compartimental |
Edema leñoso con: a) imposibilidad para mover la extremidad b) movilidad dolorosa que progresa a: 1) ausencia de pulsos y 2) cianosis de la extremidad |
|
|
|
Manejo del Sx compartimental |
Fasciotomía URGENTE |
|
|
|
En caso de Fx expuesta cuál es el siguiente paso |
1) cubrir con gasa est eril o apósitos 2) impregnación antibióntica en base a la escala de Gustillo-Anderson |
|
|
|
En que consiste la escala de Gustillo Anderson |
Tipo I: herida <1 cm con daño mínimo de partes blandas Tipo II: herida <10 cm que puede llegar a causa daño a nivel muscular leve Tipo III: a) >10 cm con lesión grave de tejidos blandos, pero que permite la cobertura ósea b) >10 cm con exposición ósea c) b + compromiso vascular |
|
|
|
En base a la clasificació de Gustillo y Aderson cómo se elige el antibiótico |
I a IIIa: betalactámico + amikacina IIIb a IIIc: betalactámico + amikacina + metronidazol |
|
|
|
Después de la cobertura y la impregnación antibiótica, ¿Cuál es el siguiente paso en el manejo de la Fx expuesta? |
1) lavado Qx (primeras 6 horas) 2) Fijación externa momentánea |
|
|
|
Si no hay Sx compartimental ni Fx expuesta, ¿Cuál es el siguiente paso en el dx de la Fx de tibia? |
1) Rx ***Si se sospecha de lesión vascular Doppler |
|
|
|
Manejo de la Fx de tibia |
1°: inmovilizar + envío 2do nivel 2°: Reducción cerrada + fijación externa a menos de que cumpla con criterios para manejo Qx |
|
|
|
Principal causa de luxación de cadera |
Accidentes de tránsito |
|
|
|
Cómo se clasifica la luxación de cadera |
1) anterior (10-20%) 2) posterior (90%) |
|
|
|
Principal complicación de la luxación de cadera y en qué porcentaje ocurre |
Lesión del nervio ciático (10-20%) En su porción peronea |
|
|
|
Cómo se presenta la luxación de cadera |
Dolor intenso y flexión + Posterior: rotación interna + aducción
Anterior: rotación externa + ligera abducción |
|
|
|
Dx de luxación de cadera |
Rx AP de pelvis, lateral de cadera y en proyección de Judet En caso de observarse Fx solicitar TAC |
|
|
|
Manejo de la luxación de cadera |
Reducción en las primeras 12 horas Primero iniciar de forma cerrada (tracción de Allis- tracción bajo anestesia de forma lineal mientras aumenta el ángulo de flexión hasta 70°) si falla realizar abierta |
|
|
|
Cómo se confirma que la reducción cerrada de la luxación de cadera fue exitosa |
Se escucha un chasquido al final de la reducción y se debe solicitar AP de pelvis |
|
|
|
Población general en riesgo de sufrir Fx de cadera |
Ancianos con osteoporosis |
|
|
|
Mecanismo más frecuente por el que ocurren las Fx de cadera |
Caída desde el nivel del suelo |
|
|
|
Cómo se clasifica la Fx de cadera |
Extracapsulares 1) intertrocantericas 2) subtrocantericas Intracapsulares Cabeza femoral Cuello femoral (subcapitales) |
|
|
|
Datos clínicos sugestivos de Fx de cadera |
1) incapacidad para deambular 2) extremidad acortada y en rotación externa |
|
|
|
Dx de fractura de cadera |
Inicial: AP pelvis y lat de fémur proximal. Si hay duda TAC RM: sensibilidad y especificidad cercana al 100% |
|
|
|
Manejo inicial de la Fx de cadera |
1) analgesia (opioides o bloqueo nervioso regional) 2) inmovilización 3) anticoagulación profiláctica 12 hrs antes y 12 después de la cirugía (no usar ASA) |
|
|
|
Manejo definitivo de la Fx Cadera |
Cuello femoral No desplazadas: RAFI (primeras 24-36hrs) Desplazadas: prótesis
Intertrocantericas: RAFI
|
|
|
|
Manejo no farmacológico de la Fx de Cadera |
Calcio Vitamina D |
|
|
|
Medidas que previenen el desarrollo de delirium en px con Fx de cadera |
1) anestesia regional 2) haloperidol profiláctico |
|

