![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
55 Cards in this Set
- Front
- Back
|
Tuberkulose ・Synonym (2) |
- Morbus Koch - historisch: „Schwindsucht“ |
|
|
Tuberkulose |
- Mycobacterium tuberculosis (> 95 %) - Seltener M. bovis (und M. africanum, M. microti) - obligat aerobe, unbewegliche Stäbchenbakterien - säurefest und äußerst widerstandsfähig |
|
|
Tuberkulose |
- aerogene Übertragung (Tröpfcheninfektion) |
|
|
Tuberkulose |
- ca 8 Wochen |
|
|
Tuberkulose |
- 10% der immunkompetenten Tbc-Infizierten erkranken an einer aktiven Tbc - 10 % AIDS-Patienten erkranken jährlich an Tuberkulose (häufigste Todesursache bei AIDS-Patienten) |
|
|
Tuberkulose |
- Inhalation der Tuberkulosebakterien → von Alveolarmakrophagen aufgenommen → überleben im Phagosom der Fresszellen → regionalen Lymphknoten → Erreger vermehren sich und induzieren eine zelluläre Immunantwort vom verzögerten Typ → Spezifische T-Helferlymphozyten sezernieren IFN-γ → aktivierte Makrophagen werden zu Epitheloidzellen → epitheloidzellige Granulome → lysosomaler Enzyme im Zentrum verursachen Nekrosen (zentrale käsige Nekrose) → meist subpleural im Oberlappen gelegener Primärherd (sog. Ghon-Herd) → Durch Konfluieren mehrere Granulome, bildet sich ein Tuberkulom → granulomatöse Entzündung greift durch lymphogene Streuung auf die regionalen Hiluslymphknoten über → Primärkomplex (Primärherd + Hiluslymphknoten) ↳ Gute Abwehrlage: Ausheilung, Verkalkung und Erregerpersistenz (typische radiologische Rundschatten in den Lungenspitzen) ↳ Schlechte Abwehrlage: hämatogene Streuung - Postprimäre Tuberkulose → endogene Reaktivierung bei Immunschwäche → 80 % Lungentuberkulose → 20 % extrapulmonaler Verlauf |
|
|
Tuberkulose
|
- häufig stumm - „grippaler Infekt“ - Keratoconjunctivitis phlyctaenulosa - Erythema nodosum (DD: Morbus Boeck) - Bei schlechter Abwehrlage kann es bereits zu Organmanifestationen kommen (progressive Primärtuberkulose) |
|
|
Tuberkulose |
- Simon-Spitzenherde - Pleuritis tuberculosa - Miliar-Tbc - Sepsis Landouzy |
|
|
Simon-Spitzenherde ・Definition (1) |
- Kleine Organherde in den Lungenspitzen, die durch eine erste hämatogene Aussaat im Zuge der Primärinfektion entstehen |
|
|
Miliar-Tbc ・Definition (1) |
- Hämatogene Generalisation mit Befall mehrerer Organe (Lunge, Menigitis, Choroidea) |
|
|
Sepsis Landouzy ・Definition (1) |
- septisch verlaufende Primär-Tbc mit häufig letalem Ausgang bei stark eingeschränkter Immunlage (z.B. AIDS-Patienten) |
|
|
Tuberkulose |
- pulmonale Tbc (80 %) → Reaktivierung alter „Simon-Spitzenherde“ entsteht das sog. Assman-Frühinfiltrat (häufig infra- bzw. retroklavikulär) → Einschmelzen des Frühinfiltrats führt zur Frühkaverne → Bekommt Kaverne Anschluss an einen Bronchus, entsteht die gefürchtete kavernöse („offene“) Lungentuberkulose mit hoher Ansteckungsgefahr
- extrapulmonale Tbc (ca. 20 %) → extrathorakale Lymphknoten (v.a. am Hals)
|
|
|
Tuberkulose |
- Screening-Tests - Radiologie - Labor - Erregernachweis |
|
|
Tuberkulose |
- Tuberkulinhauttest - Interferon-γ-Test
|
|
|
Tuberkulinhauttest (Intrakutantest nach Mendel-Mantoux) ・Ablauf (4) (Bild) |
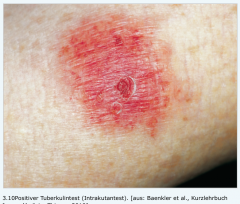
- Injektion von 10 Einheiten Referenztuberkulin intrakutan in die Beugeseite des Unterarm - Falls Auseinandersetzung mit Tuberkuloseerreger bereits stattgefunden - minimale Antigenkonzentrationen ständig vorhanden (→ Persistenz überlebender Erreger in abgekapselten Granulomen) - Aktivierte T-Gedächtniszellen - nach 48–72 h Rötung und Induration
|
|
|
Tuberkulinhauttest (Intrakutantest nach Mendel-Mantoux) |
- negativer Tuberkulintest macht eine Tuberkulose zwar unwahrscheinlich, schließt sie aber nicht aus (falsch negative Ergebnisse bei frische Tbc-Infektionen (< 8 Wochen), hoch akute Auseinandersetzung des Körpers mit dem Erreger (Menge des Referenzproteins reicht nicht aus, um aktivierte T-Gedächtniszellen an den Ort der Applikation zu locken), anerge Reaktionslage des Organismus)
- nicht spezifisch für Mycobacterium tuberculosis (auch atypischen Mykobakterien) |
|
|
Interferon-γ-Test ・Definition (3)
|
- misst die IFN-γ-Ausschüttung aus sensibilisierten T-Lymphozyten nach In-vitro-Stimulation mit Mycobacterium-tuberculosis-spezifischen Antigenen - spezifisch für Auseinandersetzung mit Mycobacterium tuberculosis - hat den Tuberkulinhauttest heute weitestgehend abgelöst. |
|
|
Tuberkulose |
- tuberkulöser Primärkomplex - Hiluslymphknotentuberkulose - Simon-Spitzenherde - Miliar-Tbc - Kaverne |
|
|
Tuberkulose |
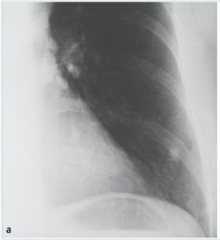
- kleinflächige, umschriebene Infiltrationen (Primärherd bzw. Ghon-Herd) - am häufigsten subpleural im Oberlappen lokalisiert in Kombination mit vergrößerten Lymphknoten - bei Abheilung zeigt sich häufig eine Verkalkung |
|
|
Tuberkulose |
- „Schornsteinfigur“ des Mediastinums - ggf. Verschattung des rechten Mittellappens durch Atelektasenbildung (Mittellappensyndrom) |
|
|
Tuberkulose |
- kleine Fleckschatten in den Lungenspitzen, die ggf. verkalken und vernarben |
|
|
Tuberkulose |
- infra- oder retroklavikuläres Infiltrat |
|
|
Tuberkulose |
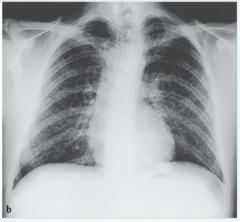
- feinfleckige (hirsekorngroße) Knötchen in der gesamten Lunge („Schneegestöberlunge“) |
|
|
Tuberkulose |
|
|
|
Tuberkulose |
- ↑Entzündungsparameter |
|
|
Tuberkulose |
- Blutkultur ist nicht Erfolg versprechend - Untersuchung von 3 Proben an 3 aufeinanderfolgenden Tagen |
|
|
Tuberkulose |
- Mikroskopie (nach Anreicherung, Ziehl-Neelsen- oder Fluoreszenzfärbung) - Kultur mit Resistogramm - PCR |
|
|
Mikroskopie (je 1) ・Vorteil ・Nachteil |
・Vorteil - schnell durchführbar, schneller Nachweis, ob Patient infektiös ist (= offene Tbc)
- keine Differenzierung zwischen typischen und atypischen Mykobakterien, negatives Ergebnis schließt die Tuberkulose nicht aus, da Nachweisbarkeitsgrenze bei 104 Bakterien/ml liegt |
|
|
Kultur mit Resistogramm (je 1) ・Vorteil |
・Vorteil - positive Kultur beweist die Tbc, liefert genaue Aussagen über Art und Resistenz der Mykobakterien
- lange Dauer (Festmedium: 3–6 Wochen, Flüssigkultur: 1–2 Wochen [BACTEC-Verfahren]), negative Kultur schließt Tbc nicht völlig aus |
|
|
PCR (je 1) ・Vorteil |
・Vorteil - sehr spezifisch und sensitiv, gelingt innerhalb von 1–2 Tagen,
- kostenintensiv, hohe Anfälligkeit für Verunreinigungen (→ Bestätigung durch Kontrolle aus 2. Probe), keine Differenzierung zwischen abgelaufener und aktiver Infektion |
|
|
Tuberkulose |
- Isolation - Pharmakotherapie - Operative Therapie
|
|
|
Tuberkulose |
- Patienten mit einer offenen Lungentuberkulose müssen isoliert werden - Von einer „offenen“ Tbc spricht man, wenn die Erreger in Proben nachgewiesen werden, die auf „natürlichem Weg“ nach außen gelangen können (z.B. Sputum, Urin)! |
|
|
Tuberkulose |
- Antituberkulotische Therapie - Kortikosteroide
|
|
|
Tuberkulose |
- muss eingeleitet werden, wenn der dringende Verdacht auf eine aktive Tuberkulose besteht (auch ohne Erregernachweis) - Dauer 6 Monate (Komplikationen 9–12) → Initialphase 2 Monate: Antituberkulotika der 1. Wahl Isoniazid, Rifampicin, Ethambutol und Pyrazinamid → Stabilisierungsphase 4 Monate: 2er-Kombination fortgesetzt (i.d.R. Isoniazid und Rifampicin) |
|
|
Antituberkulotische Therapie ・Antituberkulotika der 1. Wahl (5) |
- Rifampicin (RMP) - Isoniazid (INH) - Pyrazinamid (PZA) - Ethambutol (EBM) - Streptromycin (SM) |
|
|
Rifampicin (RMP) ・Nebenwirkungen (3) |
- hepatotoxisch (Transaminasen ↑, selten Hepatitis) - Cholestase - selten anaphylaktische Reaktion, Thrombozytopenie, Flu-Syndrom |
|
|
Rifampicin (RMP) |
- Lebererkrankung - Gravidität u.a. |
|
|
Rifampicin (RMP) |
- starker Enzyminduktor (CYP450): Wirkung von Cumarinen, Theophyllin, Steroiden, oralen Kontrazeptiva ↓ |
|
|
Isoniazid (INH) ・Nebenwirkungen (3) |
- hepatotoxisch (Transaminasen ↑, selten Hepatitis) - Polyneuropathie - Krampfauslösung bei Epilepsie (gut liquorgängig) |
|
|
Isoniazid (INH) |
- Leberschäden - Polyneuropathie - Epilepsie u.a. |
|
|
Isoniazid (INH) |
- Leberenzyminduktion (Wirkung von Cumarinen, Theophyllin, Steroiden, oralen Kontrazeptiva ↓) |
|
|
Pyrazinamid (PZA) ・Nebenwirkungen (4) |
- hepatotoxisch (Transaminasen ↑, Hepatitis) - nephrotoxisch - Flush, Myopathie, Arthralgie - Hyperurikämie mit Gefahr des Gichtanfalls u.a. |
|
|
Pyrazinamid (PZA) ・Kontraindikationen (4) |
- Lebererkrankungen - Niereninsuffizienz - Gicht - Gravidität |
|
|
Pyrazinamid (PZA) ・Besonderheiten (1) |
- regelmäßige Kontrolle der Harnsäure, Transaminasen und Kreatinin! |
|
|
Ethambutol (EBM) ・Nebenwirkungen (2) |
- selten retrobulbäre Neuritis (Farbenblindheit, Visus ↓, zentrale Skotome) - nephrotoxisch |
|
|
Ethambutol (EBM) ・Kontraindikationen (2) |
- Sehstörungen - Niereninsuffizienz |
|
|
Ethambutol (EBM) ・Besonderheiten (2) |
- regelmäßige ophthalmologische Kontrollen (Farbensehen und Visus!) - regelmäßige Kreatininkontrolle |
|
|
Streptromycin (SM) ・Nebenwirkungen (2) |
- oto- und nephrotoxisch - nicht liquorgängig!
|
|
|
Streptromycin (SM) ・Kontraindikationen (4) |
- Nierenerkrankungen - Streptomycinallergie - Akustikus-/Vestibularisschädigung - Gravidität |
|
|
Streptromycin (SM) ・Besonderheiten (3) |
- regelmäßige Kontrolle der Nieren-, Vestibularis- und Akustikusfunktion (Audiogrammkontrollen) |
|
|
Antituberkulotika der 2. Wahl (5) |
- Protionamid |
|
|
Antituberkulotika der 2. Wahl ・Nachteil (2) |
- weniger guter Wirkung und/oder stärkeren Nebenwirkungen - deutlich längere Gesamtbehandlungszeit (18–24 Monate) |
|
|
Tuberkulose |
- ergänzende initiale Behandlung mit Kortikosteroiden bei tuberkulöser Meningitis, Perikarditis und Nebenniereninsuffizienz |
|
|
Tuberkulose
|
- Bei erfolgloser antituberkulostatischer Therapie (z.B. große Kavernen, MDR) |
|
|
Tuberkulose |
- BCG-Impfung wird seit 1998 nicht mehr von der STIKO empfohlen. |

