![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
74 Cards in this Set
- Front
- Back
|
BK = ...ème cause de mortalité dans le monde |
5ème |
|
|
Principales zones endémiques de BK |
Afrique, moyen-orient, asie du sud-est, île de france et guyane en france |
|
|
Fdr BK |
Terrain (age xtremes, zones endémiques, malnutrition, oh-tabac) Immunodépression (VIH++, patho chroniques, neoplasies, ttt immunosupp) Facteurs sociaux (promiscuité, précarité, sdf) |
|
|
Vaccination bcg : CI |
*Infection VIH (y compris nouveau né d'une mère vih dont on a pas prouvé qu'il était n'était pas infecté) *Immunudepression et ttt immunosuppresseur *Dermatoses etendues évolutive *allergie, hypersensibilité à 1 des composants *Fièvre
|
|
|
Vaccination bcg : E secondaires |
Réaction inflammatoire locale au point d'injection +/-adenomegalies inflammatoires axillaires BCGite disséminée (rare) |
|
|
Évolution BK maladie sans ttt après primo infection SYMPTOMATIQUE |
*mortalité = 50% *guérison =25% *chronicité = 25% |
|
|
BK maladie : ttt après primo infection SYMPTOMATIQUE? |
Ttt systématique par quadritherapie pendant 6mois |
|
|
Facteurs de risque favorisant évolution vers BK maladie |
Terrain, immunodepression, bas niveau socio-économique, bk virulent, taille de l'innoculum |
|
|
Ttt prophylactique après primo inf bk, chez asymptomatique, pour éviter maladie |
Isoniazide en monotherapie pdt 9mois / isoniazide +rifampicine en bitherapie pdt 3mois |
|
|
IDR : cbien de temps faut-il la lire après l'injection? |
72h après! Mesure le diamètre de l'induration (règle graduée) |
|
|
Interprétation IDR (chez >15ans) |

*<5mm : négative *>/=5mm : positive selon la clinique *>/=10mm : positive -absence de vaccination par le bcg ou délai>10 ans * ⬆ de 10mm/2INR a 3 mois d'intervalle : virage tuberculinique * >/=15 : vaccination < 10 ans |
|
|
Réaction à l'IDR spécifique de mycobacterium tuberculosum? |
NON!!! Réagit également avec les Ag de M.bovis et d'autres mycobactéries atypiques |
|
|
Pour quelles raison peut-il y avoir des faux négatifs à l'IDR test? |
*immunodépression (VIH+++) *Immunosuppression, corticothérapie au long cours , chimiothérapie *néoplasie, hémopathie maligne *Sarcoïdose *infections virales |
|
|
Dépistage d'une ITL (infection tuberculinique latente) chez un patient contact |
Examen clinique RP IDR & QUANTIFERON |
|
|
quantiferon, definition? |
test in vitro de détection de la production de l'inf gamma par les lymphocytes, lors d'un contact spé ac des Ag de M.tuberculosis |
|
|
dans quel cas quantiferon n'est-il pas validé? |
enfant de <15 ans ou immunodéprimé |
|
|
avantages de quantiféron? |
non opérateur-dépendant ; +rapide que IDR, +sépcifique ; aucune interaction avec le BCG |
|
|
indication à quantiféron reconnues par HAS? |
*enquête autour d'un cas >15ans *avant mise en route TNF-alpha *professionels de la ST à l'embauche *aider diags de formes extra-pulmonaires |
|
|
Stratégie de dépistage autour d'un cas de Bk ➡ diagramme |
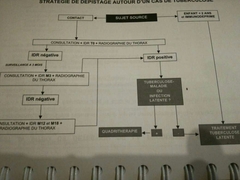
|
|
|
Bacille de KOCH : type? aérobie ou pas? croissance?.. |
mycobatérie aérobie à croissance lente |
|
|
comment mettre en évidence le bacille de koch? |
examen direct : bacille acido-alcoolo-résistant (BAAR) par coloration de ziehl-Nielsen (résultats en quelques heures) |
|
|
La négativité de l'examen direct de mise en évidence du bacille de koch (coloration de ziehl-Nielsen) élimine le diagnostic? |
NON+++ => faire culture sur milieux enrichis (löwenstein-jensen) ; pcr + critères bioch + antibiogramme systématique |
|
|
chronologie des examens de mycobactério: sur cbien de jours de suite? |
- x3j tjrs multiples+++ |
|
|
mycobactéries: quels prélevements faire? |
*BAAR crachats si patient crache *expectorations induites ou tubage gastrique le matin à jeun avant le 1er lever si le patient ne crache pas =>x3jours |
|
|
si échec de mycobactério + forte présomption clinique, quels examens faire après les 3j de crachts..? |
*FIBROSCOPIE BRONCHIQUE *BAAR crachats post-fibroscopie (le + sensible de tous++) *aspiration bronchique/lba *biopsies avec envoie en anapath + bactério à la recherche d'un granulome gigantocellulaire avec nécrose caséeuse (pathognomo) |
|
|
quel est l'examen de mycobactério le + sensible de tous? |
BAAR crachats post-fibroscopie |
|
|
pleurésie tuberculeuse, quel Examen paraC pour faire le diagnostic? |
biopsie pleurale+ anapath = diag + dans 90% des cas pction pleurale bcp bcp moins sensible (10 à 30% des diagnostics) |
|
|
comment est l'épanchement dans la pleurésie tuberculeuse? |
UNILATERAL, EXSUDATIF ET LYMPHOCYTAIRE |
|
|
clinique de la miliaire tuberculeuse |
AEG & fèvre + marqués signes de détresse respi aigue avec dyspnée |
|
|
quelles sont les formes pulmo de la BK? |
*bk pulmo communotaire (la + fréquente) *miliaire tuberuleuse via dissémination hématogène *pneumopathie aigue tuberculeuse (rare) *pleurésie tuberculeuse |
|
|
quelles sont les formes extra-pulmo de la BK? |
*BK gglnaire atteintes (50% des atteintes xtra-pulmo) *BK ostéo-articulaire (mal de POT) *BK neuroméni1gée *BK génito-urinR (IU) *BK des SR (addison) |
|
|
hypernatrémie dans bk neuroméningée? |
FAUX!!! HYPONATREMIE par SIADH++ |
|
|
LCR dans bk neuroméningée? |
méningite HYPOGLYCORACHIQUE à prédominance lymphocytaire |
|
|
clinique de BK: fébricule matinal? |
FAUX!!!! t° vespérale à type de fébricule++ |
|
|
symptomes G, clinique BK: |
AEG ; sueurs nocturnes, t° vespérale à type de fébricule |
|
|
signes fonctionnels, clinique BK: |
*toux chronique depuis plusieurs semaines avec ou sans expectoration *pneumopathie résistant au ttt usuel *+selon les différentes atteintes associées : douleur tho par épanchement pleural associé, hémotysie, dyspnée...ect |
|
|
RT: localisations préferentielles |
lobe supérieur + nelson |
|
|
RT BK Caractéristiques TM pulmonaire : |
lésions prédominant au niveau des lobes > et post, uni ou bilat, asymétriques, +/- excavées. lésions à type de nodules +/- confluents, d'infiltrats ou de caverne par fonte d'un foyer de nécrose dans la bronche (condensation irrégulière et dense autour d'une cavitation débutante) nodule isolé = tuberculome |
|
|
RT BK Caractéristiques milaire: |
lésions µnodulaire diffuses de 1-2mm, pid en grain de mil |
|
|
RT BK Caractéristiques pneumopathie aigue: |
PNEUMOPATHIE Systématisée avec petites excavations au sein du foyer |
|
|
RT BK Caractéristiques Séquelles BK: |
images ddb, aspergillome (greffe au sein d'une caverne avec image en grelot), lésions/adénopathies calcifiées, lésions fibreuse rétractile, k sur cicatrice, pachy-pleurite pleurale... |
|
|
Dans lquels cas faire TDM pour suspicion BK? |
RT pas assez précise, forme, cplexe/compliquée |
|
|
Bilogie BK |
NFS, CRP: possibly no inflammatory sy *iono-uro-créat : HYPONATREMIE et SIADH, notamment dans les formes neuro-méningées *BHC : cholestase anictérique , cytolyse franche en cas d'atteinte hématogène |
|
|
IDR et BK maladie, utile? |
not really sauf diag difficile |
|
|
sérologies obligatoires sur B-HCG? |
VIH systématique si accord du patient *+ VHC, VHB +/- VHA |
|
|
examens paraC à visée pré-thérapeutique dans la BK maladie: |
*BHC *(f) rénale ac créat *uricémie *bilan ophtalmo avec FO, vision des couleurs, champ visuel |
|
|
sur quoi repose le diagnostic de certitude se Bk? |
preuve mycobactériologique: = BAAR au direct, BK en culture ou PCR BK + preuve histologique: granulome gigantocellulaire avec nécrose caséeuse |
|
|
Stratégie de prélèvement si suspicion BK? |
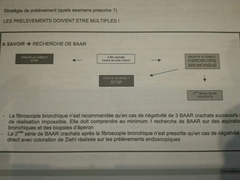
|
|
|
Ttt antituberculeux? |
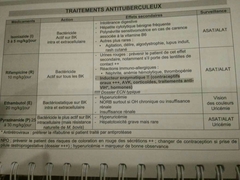
|
|
|
quel est le bactéricide le plus actif sur BK intracellulaire? |
pyrazinamide (p) posologie: 25 à 30mg/kg/j (/!\ résistance m bovis) |
|
|
effets secondaires pyrazinamide + surveillance |
hyperuricémmie + hépatotoxicité (rare mais GRAVE) => surveillance: asat/alat et uricémie |
|
|
isoniazide 3à5mg/kg/j a une action bactéricide actif sur bk extracellullaire seulement? |
action bactéricide actif sur bk intra et extracellullaire? |
|
|
E 2ndaires Isoniazide? + surveillance |
*Intolérance digestive *hépatite cytolytique bégnine fréquente *polynévrite sensitivo-motrice en cas de carence associée à vitB6 *autres plus rares: agitation , délire, algodystrophie lupus induit, rash cutané => asat/alat |
|
|
rifampicine: E. secondaires + surveillance |
*urines, larmes... =rouges *réaction immuno-allergiques : néphrite, anémie hémolytique, trombopénie *inducteur enzymatique : /!\ avk, contraceptifs oraux, anti-VIH, corticoïdes, hormones... => asat/alat |
|
|
quel est le seul antituberculeux ac action bactériostatique |
Ethanbuthol=action bactériostatique sur BK intra & extra cellulaire |
|
|
Ethanbuthol: E.2R+surveillance |
*hyperuricémie *NORB surtt si OH chronique ou IRénale *IRénale => Vision des couleurs + uricémie |
|
|
après cbien de j de ttt lever l'isolement? |
15j |
|
|
qd isoler BK? |
patient bacilifère = BK+ au direct des prélèvements respi jsque amélioration clinique+apyrexie+négativation des examens directs |
|
|
ttt ITL: |
*isioniazide en monothérapie pdt 9 mois *ou isioniazide + rifampicine en bithérapie pdt 3 mois |
|
|
indications ttt ITL: |
*enfant<2ans *immunodéprimés *ITL |
|
|
Tuberculose maladie : durée du ttt? |
6 mois y compris chez les femmes enceintes et quelle que soit la localisation |
|
|
modalité ttt BKmaladie? |
isioniazide + pyrazinamide + rifampicine + ethambutol pdt 2mois puis bithérapie pdt 4 mois : isoniazide + rifampicine |
|
|
forme ostéo-méningée ou osseuse => durée du ttt? |
9-12 mois |
|
|
dans quel cas donner de la vit B6? |
en prévention de la neuropathie induite par l'isoniazide chez les patients à risque : femme enceinte, VIH, immunodéprimé, OH, dénutrition, neuropathie préexistante |
|
|
modalité prise des ttt bk au quotidien? |
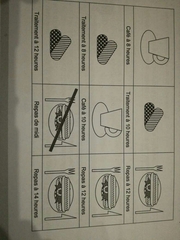
1 prise unique à distance des repas (1h avant ou 2h après) |
|
|
à partir de quand parle-t-on de bk multi résistante? |
résistance primaire à la rifampicine et à l'isoniazide |
|
|
que faire en cas de bk multirésistante? |
*prolongement ttt à 18 mois *utilisation de streptomycine en 2nde intention, de fluoroquinolones, ... |
|
|
bk ultrarésistante ? |
résistance rifampicine/isoniazide, fluoroquinolones et au - 3 antibios de seconde ligne |
|
|
à qui décalrer cas de BK? |
*CLAT *ARS |
|
|
QUAND Déclarer BK à ARS ET CLAT? |
cas confirmés + probables: *tte BK maladie même sans preuve *PIT latente chez un enfant de <15ans *des issues de ttt 9-12mois |
|
|
comment dépister sujets contacts BK? |
examen clinique+RT+IDR/quantiféron à j15/30, 2 à 3mois après si idr - , et à 1an /!\pas d'idr chez nourisson de <2mois et sujet immunodéprimmmé |
|
|
ITL vs ITP |
*ITL: seuls les test sont + *ITPlatente: radio pathologique, à tter comme BK-maladie |
|
|
effet de l'anti-tnf alpha sur la tuberculose? |
le ttt par anti-tnf alpha augmente l'incidence de la BKmaladie |
|
|
Schéma de surveillance efficacité et tolérance ttt |

|

