![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
53 Cards in this Set
- Front
- Back
|
Pneumonie ・Definition (1) |
- akute Entzündungen des Lungenparenchyms, die in erster Linie durch infektiöse Agenzien verursacht werden |
|
|
Pneumonie ・Epidemiologie (3) |
- Häufigste Infektionskrankheit - 400000–600000 ambulante (geringe Letalität) Infektionen/J - ca. 200000 nosokomiale (höhere Letalität) Infektionen/J |
|
|
Pneumonie ・Einteilung nach Lokalisation (2)
|
- ambulant (CAP) → akuter Infektion der unteren Atemwege (mit oder ohne fokalen Auskultationsbefund) → Infiltratnachweis im Rx-Thorax
- nosokomial (HAP) → neue und persistierende Lungeninfiltrate im Rx-Thorax > 48 h nach Krankenhausaufnahme + 2 von 3: → Leukozytose (≥ 12000/µl) oder Leukopenie (≤ 4000/µl) → Fieber > 38,3°C oder Hypothermie < 36°C → purulentes Tracheobronchialsekret.
|
|
|
ambulante Pneumonie ・Erregerspektrum (6) |
- Pneumokokken (Streptococcus pneumoniae) (häufigste) - Haemophilus influenzae - Mycoplasma pneumoniae, - Legionellen - Klebsiella pneumoniae (häufig bei älteren Patienten i.R. schwerer Begleiterkrankungen) - Viren (z.B. RS-, Adeno-, Influenzaviren) (- Die Lungentuberkulose wird aufgrund ihrer besonderen Stellung nicht zu den Pneumonien gezählt.) |
|
|
nosokomial Pneumonie ・Erregerspektrum (5) |
- bis 4 Tage nach Aufnahme ambulante Erreger - ab 5. Tag (late onset) → Pseudomonas aeruginosa → Enterobacter → Proteus vulgaris → therapieresistente Krankenhauskeime (zb. MRSA) |
|
|
Pneumonie ・Einteilung nach Erreger (2) |
- typische (i.d.R. klassische Pneumokokkenpneumonie) - atypische (interstitielle Pneumonie, z.B. durch Mykoplasmen, Legionellen oder Chlamydien) (- atypische Errger können auch Typische Klinik machen und vice versa) |
|
|
Pneumonie ・Einteilung nach Rx (2) |
- alveolär - interstitiell |
|
|
alveoläre Pneumonie ・Definition (3) |
- Entzündungsprozess in den Alveolen (typische Pneumonie) - meist bakteriell bedingt - Einteilung → Lobärpneumonie → Herdpneumonie |
|
|
alveoläre Pneumonie ・Lobärpneumonie (2) |
- gleichförmige Ausbreitung über sog. Cohn-Poren (kleine Löcher in den Interalveolarsepten) bis auf Lappenebene. - typisch Pneumokokken. |
|
|
alveoläre Pneumonie ・Herdpneumonie (aka lobuläre oder Bronchopneumonie) (3) |
- Befall der Bronchioli und deszendierende Ausbreitung in die Alveolen. - Die Entzündung bleibt auf Läppchenebene beschränkt. - Meist sind mehrere konfluierende Herde in unterschiedlichen Entzündungsphasen nebeneinander vorhanden. |
|
|
interstitielle Pneumonie ・Definition (2) |
- Befall des alveolären oder peribronchialen Interstitiums - Keine Bildung von intraalveolärem Exsudat |
|
|
interstitielle Pneumonie ・Erregerspektrum (4) |
- Mykoplasmen - Chlamydien - Legionellen - Viren (z.B. Coronavirus) |
|
|
Pneumonie ・Pathophysiologie (5) |
- Phasen der alveolären Entzündung einer Lobärpneumonie → Anschoppung → rote Hepatisation → graue Hepatisation → gelbe Hepatisation → Lyse |
|
|
Pneumonie ・Anschoppung (3) |
- nach Stunden → Hyperämie in den Kapillaren und eiweißreiches Exsudat in den Alveolen - Makro → blutreiche, dunkelrote, weiche und schwere Lunge → Schnittfläche mit trüber, dunkelrote und schaumige Flüssigkeit |
|
|
Pneumonie ・rote Hepatisation (3) |
- etwa 2.–3. Tag - hämorrhagische Entzündung → intraalveoläres Fibrinnetz und extravasale Erythrozyten - Makro → leberähnliche Konsistenz → Schnittfläche trocken, dunkelrot und körnig (→ Fibrin-Erythrozyten-Pfröpfe) |
|
|
Pneumonie ・graue Hepatisation (3) (Bild) |
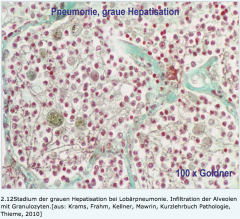
- etwa 4.–6. Tag - fibrinöse Entzündung → Erythrozytenzerfall sowie zunehmende Granulozyteninfiltration - Makro → graue, trockene, brüchige Lunge → Schnittfläche mit grauer Körnelung |
|
|
Pneumonie ・gelbe Hepatisation (3) |
- etwa 7.–8. Tag - eitrige Entzündung → Granulozytenzerfall - Makro → gelbliche, trübe Lunge → Schnittfläche feucht mit trübem, schmierig-eitrigem Abfluss |
|
|
Pneumonie ・Lyse (3) |
- etwa ab 9. Tag - Fibrinolys → Entfernung von Exsudat, Zelltrümmern und Fibrin durch Abhusten bzw. über Lymphbahnen; - Makro → feuchte Lunge mit gräulichgelbem Abfluss |
|
|
Pneumonie ・typische Klink (5) |
- akuter Beginn mit hohem Fieber und Schüttelfrost - Dyspnoe - Husten und plurulentes Sputum - augeprägtes Krankheitsgefühl - Bei Pleuramitbeteiligung Atemabhängigesz |
|
|
Pneumonie ・atypische Klinik (3) |
- Langsamer Beginn - Kopf und Gliedersz - mässig beeinträchtigtes Allgemeinempfinden |
|
|
Pneumonie ・Komplikationen (4) |
- Pleuritis (teilw. mit parapneumonischer Pleuraerguss) - Pleuraempyem - respiratorischen Insuffizienz (schmerzbedingte flache Atmung) - Chronifizierung mit Karnifizierung des Lungengewebes |
|
|
Pneumonie ・Diagnostik (4) |
- Körperliche Untersuchung - Rx-Thorax - Labor - Erregernachweis |
|
|
Pneumonie ・Körperliche Untersuchung (4) |
- Inspektion: Tachypnoe, Dyspnoe |
|
|
Pneumonie ・Rx-Thorax (3) |
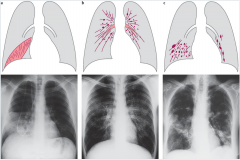
- Lobärpneumonie (a) → flächenhaften homogenen Verschattungen auf Segment- bzw. Lappenebene. → positives Bronchopneumogramm (dunkle, luftgefülltn Atemwege heben sich vom hellen, infiltrierten Lungengewebe ab). → evtl. Pleuraerguss.
- Bronchopneumonie (c) → multilokuläre Fleckschatten, die zur Konfluenz neigen
- interstitielle Pneumonie (b) → milchglasartige Infiltrate → netzartige oder streifige Zeichnungsvermehrung des Lungenparenchyms |
|
|
Pneumonie ・Labor (1) |
- Entzündungszeichen (BSG, CRP, Prokalzitonin (spezifisch für bakterielle Infektionen) und Leukozytenzahl) |
|
|
Pneumonie ・Erregernachweis(2) |
- kulturelle Anzüchtung aus unterschiedlich gewonnenen Materialien (Sputum, Tracheobronchialsekret, BAL, Pleurapunktat, Blutkultur bei Fieber) (- Cave: Kontamination durch die oropharyngeale Flora) - Serologie Antikörpertiter (u.a. bei Mykoplasmen, Chlamydien, Legionellen, Coxiellen und Viren) |
|
|
Pneumonie ・CAP Hospitalisations Kriterien (4) |
- ab CRB-65 Score von 1 (bzw. 65j und instabile Begleiterkrankung) Hospitalisation |
|
|
Pneumonie ・CAP Intensivstation Kriterien (4) |
- Major-Kriterien
- ab CRB ≥ 2 bzw. bei Vorliegen von 1 Major- bzw. 2 Minorkriterien verlegung auf Intensivstation |
|
|
Pneumonie ・Therapie CAP (Tabelle) (4) |
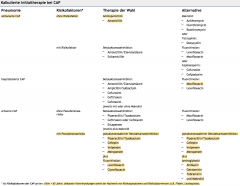
- kalkulierte AB Initialtherapie – entsprechend dem wahrscheinlichsten Erregerspektrum |
|
|
Pneumonie ・Therapie CAP bei nicht hospitalisierten Patienten (3) |
- Patienten ohne Risikofaktoren
- Patienten mit Risikofaktoren
- Bei Verdacht auf atypische Erreger: Evtl. Kombination mit einem Makrolid (z.B. Clarithromycin) |
|
|
Pneumonie ・Therapie CAP bei hospitalisierten Patienten (2) |
- Mittel der Wahl: Aminopenicillin + Betalaktamaseinhibitor intravenös (z.B. Ampicillin/Sulbactam) oder Cephalosporine der 2. oder 3. Generation (Cefuroxim oder Ceftriaxon) |
|
|
Pneumonie ・Therapie CAP bei intensivpflichtigen Patienten oder Verdacht auf Pseudomonasinfektion (1) |
- Mittel der Wahl Piperacillin/Tazobactam plus Fluorchinolone der Gruppe III o. IV (z.B. Levofloxacin) |
|
|
Pneumonie ・Therapie HAP (Tabelle) (3) |

- kalkulierte AB Initialtherapie – entsprechend dem wahrscheinlichsten Erregerspektrum |
|
|
Pneumonie ・Therapie HAP ohne erhötes Risiko (3) |
- Cephalosporine der Gruppe 2 oder 3a - Alt.: Fluorchinolone der Gruppe 3 oder 4 - Alt.: Aminopenicilline mit Betalaktamaseinhibitoren |
|
|
Pneumonie ・Therapie HAP mit erhötem Risiko (3) |
- z.B. Piperacillin + Tazobactam |
|
|
Spezielle Pneumonien ・Überblick (4) |
- Mykoplasmen-Pneumonie - Chlamydien-Pneumonie - Legionellen-Pneumonie - Q-Fieber |
|
|
Mykoplasmen-Pneumonie (je 1) ・Erreger ・Epidemiologie ・Ausbreitung ・Inkubation
|
・Erreger - M. pneumoniae
・Epidemiologie - hospitalisierte CAP: 5 % (v.a. Jugendliche)
・Ausbreitung - Tröpfchen
・Inkubation - 10–20 Tage
|
|
|
Mykoplasmen-Pneumonie (je 1) ・Komplikation ・Therapie ・Verlauf/Prognose |
・Komplikation - zu 40 % extrapulmonale Manifestationen (Herz, GI-Trakt, Nervensystem, Haut, Gelenke) Autoimmunhämolyse
・Therapie - Makrolid (Alternative: Tetrazyklin)
・Verlauf/Prognose - günstig |
|
|
Chlamydien-Pneumonie (je 1) ・Erreger ・Epidemiologie ・Ausbreitung ・Inkubation |
・Erreger - Chlamydophila pneumoniae (Ornithose: C. psittaci)
・Epidemiologie - hospitalisierte CAP: 2 %
・Ausbreitung - Tröpfchen Ornithose: Staub (Kontakt mit Vögeln)
・Inkubation - 1–3 Wochen |
|
|
Chlamydien-Pneumonie (je 1) ・Komplikation ・Therapie ・Verlauf/Prognose |
・Komplikation - selten extrapulmonale Manifestationen
・Therapie - Makrolid (Alternative: Tetrazyklin) bei Ornithose: Doxycylclin
・Verlauf/Prognose - Mortalität < 5 %, Ornithose: heute häufig milde Verlaufsform |
|
|
Legionellen-Pneumonie (je 1) ・Erreger ・Epidemiologie ・Ausbreitung ・Inkubation |
・Erreger - L. pneumophila (in 80 % der Fälle)
・Epidemiologie - CAP: 2–4 % HAP: selten
・Ausbreitung - Aerosol (Feuchtbiotope [z.B. Whirlpool] als natürlicher Lebensraum)
・Inkubation - 2–10 Tage |
|
|
Legionellen-Pneumonie (je 1) ・Komplikation ・Therapie ・Verlauf/Prognose |
・Komplikation - häufig extrapulmonale Manifestationen (GI-Trakt, Nervensystem)
・Therapie - Fluorchinolone (Alternative: Makrolide)
・Verlauf/Prognose - Mortalität bei zuvor Gesunden 5–10 %, bei Immunschwäche bis 80 % |
|
|
Q-Fieber (je 1) ・Erreger ・Epidemiologie ・Ausbreitung ・Inkubation |
・Erreger - Coxiella burnetii
・Epidemiologie - CAP: 1 % berufsbedingt epidemisch gehäuft
・Ausbreitung - Staub (Nutztierexkremente, v.a. Rind, Schaf, Ziege)
・Inkubation - 2–3 Wochen |
|
|
Q-Fieber (je 1) ・Komplikation ・Therapie ・Verlauf/Prognose |
・Komplikation - meningeale Reizungen, granulomatöse Hepatitis, Endokarditis
・Therapie - Tetrazyklin (Alternative: neue Makrolide wie Azalide, Fluorchinolon; ggf. + Rifampicin)
・Verlauf/Prognose - bei Therapie gewöhnlich komplikationslose Ausheilung |
|
|
Aspirationspneumonie ・Definition (3) |
- Pneumonie infolge Einatmens von flüssigem oder festem Material - häufige Ursache nosokomialer Pneumonien (invasive Beatmung) - Häufige Erreger: Pseudomonas aeruginosa (bei hospitalisierten Patienten), Pneumokokken (bei ambulanten) und anaerobe Bakterien aus der Mundflora. |
|
|
Aspirationspneumonie ・Klink (4) |
- starke Hutsenanfälle mit anschließendem Bronchospasmus (auch bei getrübtem Bewusstsein) - Fieber und Abgeschlagenheit - häufig Abszess bzw. Pleuraempyem - toxisches Lungenödem (sog. Mendelson-Syndrom, chemische Pneumonitis bei Magensaftaspiration) |
|
|
Aspirationspneumonie ・Therapie (2) |
- absaugen mittels Bronchoskop - AB Therapie |
|
|
Lungenabszess ・Definition (1) |
- Bakterielle Infektion mit eitrigen Einschmelzungen im Lungenparenchym (gekammert oder solitär). |
|
|
Lungenabszess ・Pathogenese (4) |
- Hauptursache Pneumonie bzw. eitrige Bronchitis - Oft Mischinfektion mit Beteiligung von Staphylo-, Entero- und Pneumokokken → Parenchymeinschmelzungen und Höhlenbildungen → spontanen Drainage über das Bronchialsystem oder Kapselbildung mit Chronifizierung |
|
|
Lungenabszess ・Diagnostik (2) |
- Erregernachweis - Rx-Thorax |
|
|
Lungenabszess ・Erregernachweis (3)
|
- Bronchoskopie mit Lavage - Sputum - BK bei Fieber |
|
|
Lungenabszess ・Rx-Thorax (2) |
- solitäre Raumforderung (DD: Karzinom → CT) - typische Spiegelbildung bei Anschluss an Bronchialsystem |
|
|
Lungenabszess ・Therapie (4) |
- gezielte antibakterielle Chemotherapie (Erregerbestimmung!) - Lagerungstherapie - wiederholtes (bronchoskopisches) Absaugen - Konservatives Therapieversagen (chronischer Abszess) → CT-gesteuert Drainage → Resektion des betroffenen Lungenabschnitts |

