![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
297 Cards in this Set
- Front
- Back
- 3rd side (hint)
|
Índice de Bishop |

|
|
|
|
ASC-US próximo passo |
< 25 anos = repetir em 3 anos 25 a 30 anos = repetir em 1 ano > 30 anos = repetir em 6 meses |
|
|
|
LSIL próximo passo |
< 25 anos: repetir em 3 anos >= 25 anos: repetir em 6 meses *HIV: colposcopia! |
|
|
|
Indicações de Metotrexato na gravidez ectópica |
ABC A) Ausculta: BCF inaudível B) Beta HCG: < 5.000 UI C) Centímetros: <3,5 a 4 cm |
|
|
|
Indicações do Coombs Indireto na gestação |
Gestante Rh negativo (MS) Todas (Williams) |
|
|
|
Definição de endometriose profunda |
Forma infiltrante que penetra > 5mm no local |
|
|
|
Espessura normal do endometrio no climaterio |
4 a 5 mm em não usuária de TH Até 8 mm em usuária de TH |
|
|
|
Conduta em BIRADS 3 |
Mamografia a cada 6 meses durante 3 anos |
|
|
|
Incisura protodiastolica de artérias uterinas sugere... (2) |
... Pré Eclampsia e CIUR |
|
|
|
Definição de forcipe de alívio (3) |
Visualização da apresentação no introito Apresentação no assoalho pelvico Sutura sagital sem exceder rotação de 45o |
|
|
|
Cálculo do Índice de Resistência na Dopplervelocitometria obstétrica |
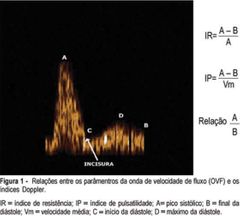
IR = (Vs - Vd) /Vs *Vs = Pico da Velocidade Sistólica Vd = Mínimo (final) da Velocidade Diastólica |
|
|
|
Benefícios da administração de antibióticos na ruprema em pré termo (2) |
1) redução da frequência de corioamnionite 2) aumento do tempo de latência até o parto |
|
|
|
Padrão ouro no diagnóstico de ruprema |
Visualização da saída de líquido pelo orifício externo do colo uterino ao exame especular |
|
|
|
Causa da fase latente prolongada |
Inércia hipotônica primária |
|
|
|
Segundo o ACOG, o diagnóstico de certeza de hipertensão gestacional so pode ser confirmado em... |
... 3 meses após o parto (retorna aos valores normais após período de 12 semanas) |
|
|
|
Indicações para amniocentese genética (3) |
1) Fatores de risco 2) Idade materna >35 anos 3) alterações bioquímicas ou ultrassonograficas |
|
|
|
Método de escolha para análise cito genética de fetos entre 10 e 13 semanas |
Biopsia de vilo corial |
|
|
|
Gestação heterotópica |
Gestação tópica + gestação ectópica |
|
|
|
Indicações para antibiótico profilaxia para GBS pelo ACOG (4) |
1) Fator de risco (3) para infecção presente com ou sem cultura negativa há > 5 semanas 2) Cultura vaginal ou retal de 35-37 semanas positiva 3) Bacteriuria por GBS qualquer fase 4) Filhos acometidos por GBS em gestação prévia
|
|
|
|
Fatores de risco para infecção neonatal (3) |
1) Trabalho de parto < 37 semanas 2) Temperatura intra parto >= 38 3) Amniorrexe > 18h |
|
|
|
Contraindicações à profilaxia intra parto pra GBS (3) |
1) Cesariana eletiva na ausência de trabalho de parto ou RPMO 2) Cultura de Swab negativo < 5 semanas 3) Gestação anterior com cultura positiva (como fator isolado) |
|
|
|
Prevalência da alo imunização ABO Rh como causa de DHRN |
98% |
|
|
|
Valores de corte TOTG 75g (ADA) |
Jejum = 92 1h = 180 2h = 153 |
|
|
|
Indicação TOTG 75 g na gestação (ADA) |
Entre 24-28 semanas para todas as gestantes com Glicemia de jejum < 92 no início do pré Natal |
|
|
|
Manobra de Budin (definição) |
Pressionar o fundo uterino para fletir o feto e auxiliar na identificação do dorso fetal |
|
|
|
Indicação do teste da fibronectina |
Pacientes com sintomas de trabalho de parto prematuro |
|
|
|
Indicação da administração de progesterona para prevenção de trabalho de parto prematuro (2) |
1) Colo uterino curto < 20-25 mm entre 20-24 semanas 2) Parto prematuro anterior |
|
|
|
Fistula genitourinaria mais comum após histerectomia total abdominal |
Vesicovaginal |
|
|
|
Quadro clínico da fístula vesicovaginal |
Perda urinária CONTÍNUA pela vagina e dificuldade de enchimento vesical |
|
|
|
Quadro clínico da fístula ureterovaginal unilateral |
Perda urinária em pequena quantidade com miccoes normais |
|
|
|
Quadro clínico da fístula ureterovaginal bilateral |
Perda urinária em grande quantidade e dificuldade da manutenção da miccao normal |
|
|
|
Tamanho indicado para remoção dos miomas intramurais para otimizar técnicas reprodutivas |
> 5 cm |
|
|
|
Placenta sucenturiada (definição) |
Lobo acessório apresenta-se separado da massa placentaria *necessária pesquisa do segmento inferior para placenta prévia |
|
|
|
A maioria das placentas que recobre o orifício uterino interno no 2o trimestre não o recobre após... |
28 semanas |
|
|
|
Fatores de risco para hemorragia pós parto (5) |
1) tocoliticos 2) analgésicos halogenados 3) corioamnionite 4) multiparidade 5) Parto taquitocito |
|
|
|
Idade gestacional em que pode ser realizada cesariana eletiva a pedido da paciente por orientação do CFM |
39 semanas |
|
|
|
Ao longo da gestação, a resistência à insulina... |
Aumenta |
|
|
|
Método de rastreio de anomalias cromossomicas (3) |
1) Dosagem da fração beta livre da HCG 2) dosagem da proteína plasmática A associada à gestação 3) medida da translucencia nucal a ultrassonografia de primeiro trimestre |
|
|
|
Grupos de risco para esteatose hepática da gravidez (3) |
1) Primiparas 2) Feto masculino 3) Gestação Múltipla |
|
|
|
Clínica da esteatose hepática da gravidez (7) |
1) Terceiro trimestre 2) Início subito 3) Náuseas/Vômitos 4) Dor em andar superior do abdome 5) Cefaleia 6) Icterícia 7) Rebaixamento do nível de consciência |
|
|
|
Clínica da colestase intra hepática da gravidez (5) |
1) Prurido noturno que se torna continuo 2) Icterícia clínica (50%) 3) Terceiro trimestre 4) Regressão do quadro após nascimento 5) Possibilidade de recorrência em futuras gestações |
|
|
|
Valor normal do ILA |
8 a 18 |
|
|
|
Parâmetros doo perfil biofísica fetal (5) |
1) ILA 2) Movimento fetal 3) frequência respiratória 4) Frequência Cardíaca (cardiotoco) 5) Tonus |
|
|
|
Cancer endometrial estágio IA: conduta |
Histerectomia total extrafascial com salpingooforectomia bilateral. Linfadenectomia pélvica indicada somente se houver linfonos pélvicos aumentados à palpação |
|
|
|
Linfogranuloma venereo: Agente etiológico |
Chlamydia trachomatis (L1, L2, L3) |
|
|
|
Linfogranuloma venereo: clínica(3) |
1) Lesão de inoculação indolor autolimitada 2) adenopatia inguinal unilateral dolorosa 3) Fistulização em "bico de regador" |
|
|
|
Epitélio acetobranco resulta da... |
... Coagulação de proteínas citoplasmaticas de epitélio metaplasico OU ação viral *Demonstra imaturidade celular |
|
|
|
Degeneração miomatosa mais comum durante a gravidez |
Necrose asséptica (degeneração rubra) |
|
|
|
Opções de tratamento clinico para endometriose (4) |
1) análogos de GnRH (Flare up) 2) ACO 3) Medroxiprogesterona 4) Inibidores da Aromatase |
|
|
|
Agente etiológico mais comum da mastite puerperal |
Staphylococcus aureus |
|
|
|
Definição de multicentricidade no CA mama (2) |
1) 2 ou mais focos em diferentes quadrantes da mesma mama 2) Distância entre os focos > 5 cm |
|
|
|
Progestogenio com menor efeito trombogenico |
Levonorgestrel (2a geração) |
|
|
|
Progestogenio com maior efeito trombogenico |
Drospirenona |
|
|
|
Contraindicações à cerclagem (7) |
1) Trabalho de Parto prematuro ativo 2) evidência clínica de corioamnionite 3) Sangramento vaginal Persistente 4) rotura prematura de membranas 5) sofrimento fetal 6) anomalia fetal letal 7) morte fetal |
|
|
|
Suspeita de neoplasia trofloblastica gestacional após mola (3) |
1) Elevação do beta HCG por 2 semanas consecutivas 2) estabilização dos níveis de beta HCG por 3 semanas consecutivas 3) ausência de negativacao do beta HCG após 6 meses |
|
|
|
Diagnóstico de fase ativa do parto (MS) |
1) 2 a 3 contrações eficientes em 10 minutos 2) Dilatação mínima de 3 cm |
|
|
|
Indicação de forcipe na desproporção cefalo pélvica (3) |
1) desproporção relativa 2) Polo cefalico profundamente insinuado 3) cervico Dilatação completa |
|
|
|
Critérios diagnósticos de SAF clínicos (5) e laboratoriais (3) |
1 clínico e 1 labroatorial Clínicos: 1) trombose vascular 2) morbidade gestacional 3) 1 ou+ morte de feto normal com > 10 semanas 4) 1 ou + nascimento prematuro morfológicamente normal com < 35 semanas devido pré eclampsia eclampsia ou insuf. Placentaria 5) 3 ou+ abortamento espontâneos < 10 semanas Laboratoriais: em duas situações com DeltaT>= 12 semanas 1) anticardiolipina IgM ou IgG > 40 GPL ou MPL 2) anticoagulante lupico 3) anti beta 2 glicoproteina 1 IgG ou IgM >= p99 |
|
|
|
Desaceleraçoes desfavoráveis na cardiotocografia (3) |
1) Recuperação lenta 2) Queda > 60 bpm 3) ausência de aceleração antes e depois |
|
|
|
Critérios da ACOG para cardiotocografia Categoria III (3) |
Variabilidade ausente e qualquer um dos seguintes: 1) Desaceleraçoes tardias repetidas (>=50%) 2) Desaceleraçoes variáveis (>= 50%) 3) Padrão sinusoide |
|
|
|
Segundo o MS, idade gestacional para administrar a dTpa |
27 a 36 semanas *de cada nova gravidez |
|
|
|
Causas de sangramento uterino anormal Não estrutural (3) |
1) Coagulopatias 2) Disfunções ovulatorias 3) iatrogenicas (ex. Uso de anticoagulante ou TH inadequada) |
|
|
|
Fistula genitourinaria mais associada com cirurgia ginecológica |
Ureterovaginal |
|
|
|
Fistula genitourinaria mais associada com partos vaginais ou procedimentos obstetricos traumáticos |
Vesicovaginal |
|
|
|
Conduta após a perfuração uterina durante histeroscopia (3) |
1)Interrupção do procedimento 2) Observação hemodinamica 3) Se não houver instabilidade : expectante |
|
|
|
Condições legais necessárias para esterilização cirúrgica da mulher (3) |
1) Mais de 25 anos OU 2) Pelo menos 2 filhos VIVOS + 3) Autorização do Conjuge |
|
|
|
Método contraceptivo capaz de reduzir o risco de DIP |
SIU de levonorgestrel (Mirena) |
|
|
|
Tamanho normal Conjugata diagonalis e Conjugata Obstétrica |
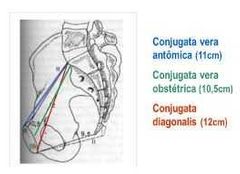
Diagonalis: 12 cm Obstétrica: 1,5 cm a menos que a diagonalis (geralmente 10,5 cm) |
|
|
|
Indicação do sulfato de magnésio para neuroprotecao fetal |
Parto < 32 semanas |
|
|
|
Graus de laceracoes perineais durante o parto vaginal (3) |
1) Pele e perineo, furcula e mucosa vaginal 2) Músculo perineal sem lesão do esfincter 3) Atinge a mucosa retal |
|
|
|
Pré eclampsia precoce e tardia (definição) |
Precoce: Início em < 34 semanas Tardia: Início em > 34 semanas |
|
|
|
Ponto de corte da medida de Translucencia Nucal |
> 2,5 mm |
|
|
|
Idade gestacional para realização do ecocardiograma fetal na vigência de Translucencia nucal aumentada |
24-28 semanas |
|
|
|
Classificação POP-Q (Grade de Barras + Graus) |
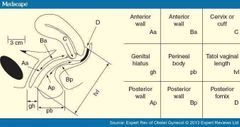
Grau I: < -1 cm Grau III: > + 1 cm e menos que + (CVT - 2) cm Grau IV: Prolapso total ou > + (CVT - 2) cm |
|
|
|
Conduta na neoplasia lobular in situ de mama (3) |
*NÃO É NEOPLASIA VERDADEIRA, e sim fator de risco! ou |
|
|
|
Medicações utilizadas no tratamento da mastalgia (3) |
1) Tamoxifeno (SERM) 2) Danazol (anti-GnRH) 3) Gestrinona (Esteroide sintético androgênico, antiestrogênico e antiprogestagênico) |
|
|
|
Conduta na HSIL seguida de colposcopia satisfatória (JEC identificada e alterações maiores restritas ao colo uterino - ZT tipo 1) |
"Ver e tratar" = Exérese da zona de trasformação no mesmo momento da colposcopia. |
|
|
|
Conduta frente ao diagnóstico histopatológico de tumor maligno de ovário após anexectomia simples. |
Reabordagem cirúrgica: Realizar linfadenectomia, omentectomia, para realizar o estadiamento correto. |
|
|
|
Mudança na resposta imunológica que ocorre durante a gestação |
Predomínio da resposta Th2 Redução da resposta Th1 |
|
|
|
Idade gestacional para conduta ativa na RPMO |
32-34 semanas |
|
|
|
Como diferenciar durante gestação gemelar Monocoriônica Diamniótica o CIUR seletivo da Síndrome de Transfusão feto-fetal |
CIUR seletivo: Normodramnia nos 2 fetos STFF: Oligodramnia no feto doador E Polidramnia no feto receptor. |
|
|
|
Indicadores ultrassonográficos de corionicidade, de acordo com a idade gestacional (2) |
1) 6-9 semanas: Septo espesso = dicoriônica 2) 11-14 semanas: Sinal do LAMBDA = Dicoriônica Sinal do T: Monocoriônica |
|
|
|
Sinal do T (idade gestacional, significado) |
11 a 14 semanas gestação monocoriônica |
|
|
|
Sinal do Lambda (idade gestacional, significado) |
11 a 14 semanas gestação dicoriônica |
|
|
|
Consequências do descontrole glicêmico (HbA1c > 7%) no início da gravidez e posterior controle (2) |
Até a 10a semana (organogênese): 1) Persistência do risco aumentado de malformações e abortamentos, MESMO QUE HAJA CONTROLE POSTERIOR. Posterior controle (a partir da metade): 2) Redução do risco de polidramnia e macrossomia |
|
|
|
Esquema do misoprostol para indução do trabalho de parto de termo com colo imaturo |
25 mcg a cada 6h |
|
|
|
Esquema do misoprostol recomendado para casos de óbito fetal prematuro < 28 semanas |
100 mcg a cada 6h |
|
|
|
Mamografia apresentando lesão com calcificações arredondadas e centro translúcido em aspecto de "casca de ovo" |
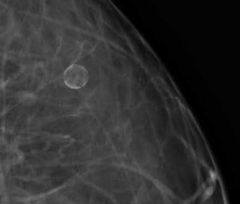
Necrose gordurosa (citoesteatonecrose e granuloma lipofagico) |
|
|
|
Principal achado clinico para diferenciar eczema areolar da doença de Paget |
Destruição do mamilo: só ocorre em Paget |
|
|
|
Tratamento do Eczema Areolar fase Aguda (2) |
1) Solução de Thiersch 2) corticoide tópico |
|
|
|
Conduta no eczema areolar Persistente após 1-2 semanas de tratamento |
Biopsia (excluir Paget) |
|
|
|
Principal forma de manifestação dos carcinomas in situ da mama |
(60-90%) microcalcificações |
|
|
|
Tratamento da Mastite Aguda (5) |
1) Cefalexina 500 MG q6h ou 1000 mg q12h x7d 2) analgesia 3) antipireticos 4) Suspensão das Mamas 5) Drenagem manual do leite |
|
|
|
Doença de Mondor (definição) |
Tromboflebite pós traumática de veias superficiais da mama |
|
|
|
Clínica da mastalgia cíclica (4) |
1) Bilateral 2) Difusa 3) Mais intensa nos QSL 4) Associada à mudanças hormonais menstruais |
|
|
|
Tratamento farmacológico da mastalgia (4) |
1) paracetamol/AINEs 2) Antiestrogenio: Tamoxifeno, toremifeno, raloxifeno 3) AntiGnRH: Danazol 4) Agonistas Dopaminergicos: Bromocriptina/Cabergolina |
|
|
|
Tipos de macrocistos mamário (2) |
1) Revestido por Epitélio Atrofico com Na/K > 3 2) Revestido com epitélio apocrino com Na/K < 3 (risco se carcinoma?) |
|
|
|
Tratamento do macrocistos mamário |
Punção esvaziadora |
|
|
|
Principais tipos de tumores benignos mamários em ordem de Prevalência (3) |
1) Fibroadenoma 2) Papiloma intraductal 3) Lipoma |
|
|
|
Composição histológica do fibroadenoma |
Tecido conjuntivo e estromal (baixa celularidade) , multiplicação de ductos e acino |
|
|
|
Tumor filoides (definição e Histologia) |
Semelhante ao Fibroadenoma porém com estroma hipercelular e atípicas tendendo a recidiva local e podem atingir grandes volumes *10% dos casos são malignos |
|
|
|
Fibroadenoma gigante juvenil (definição) |
Tipo de Fibroadenoma que ocorre na puberdade e causa acentuada assimetria mamária devido ao grande tamanho |
|
|
|
Tratamento do Fibroadenoma |
Excisao com anestesia local |
|
|
|
Características do Papiloma Intraductal (7) |
1) 30 a 50 anos 2) Solitário 3) 2 a 3 mm 4) Ductos terminais 5) Hiperplasico 6) Derrame sanguinolento ou seroso 7) Localização subareolar (50%) |
|
|
|
Conduta na PAAF de mama demonstrando hiperplasia atípica |
Biopsia excisional da lesão |
|
|
|
Chance de desenvolver câncer de mama e ovário numa portadora de mutação do BRCA 1 ao longo da vida |
1) Mama: 50% 2) Ovario: 60% |
|
|
|
Quimioprevenção do câncer de mama (indicação e conduta) |
1) indicação: Pós menopausicas de alto risco 2) Conduta: Tamoxifeno 20 mg por 5 anos |
|
|
|
Fatores histologicos de alto risco (>10x) para o câncer de mama (2) |
1) Carcinoma lobular in situ 2) Carcinoma ductal in situ |
|
|
|
Carcinoma mamário inflamatório (6) |
1) Êmbolos linfáticos tumorais 2) Edema pronunciado ("casca de laranja") 3) Endurecimento difuso da mama 4) Eritema cutâneo 5) 2-4% dos casos 6) Prognóstico sombrio |
|
|
|
Principal fator relacionado ao mau prognóstico no câncer de mama durante a gestação |
Retardo diagnóstico (causado pelas alterações fisiológicas gestacionais) |
|
|
|
Período de contraindicação à quimioterapia do câncer de mama durante a gestação |
Primeiro trimestre |
|
|
|
Tratamento do carcinoma mamário subclinico (3) |
1) Marcação estereoraxica 2) Radiografia transoperatoria para confirmar a retirada total da região microcalcificada 3) Diagnóstico histologico: se carcinoma invasor, complementar com investigação axilar. |
|
|
|
Escore prognostivo de Van Nuys (tabela) |

Utilizado no planejamento terapêutico do CA in situ de mama TPM - Anos: Tamanho, Patologia, Margem, Anos (idade) |
TPM - Anos |
|
|
Tratamento do câncer de mama estágios iniciais (I e II) |
1) conservador (maioria) : setorectomia + esvaziamento axilar OU linfonodo sentinela + RT adjuvante 2) Mastectomia: Indicada na doença multicentrica, microcalcificacoes difusas, indisponibilidade de RT, seguimento incerto, desejo da paciente, CA em homens. |
|
|
|
Contraindicações de Linfonodo Sentinela no CA mama (4) |
1) Axilas francamente comprometidas 2) CA in situ (porém, alguns sugerem que seja feito em casos extensos) 3) Casos localmente avançados/CA inflamatório 4) lesões difusas e multicentricas |
|
|
|
Técnicas de Mastectomia (4) |
Todos abaixo incluem a Linfadenectomia axilar em mono bloco, exceto o (4). 1) Halsted (clássica) : Resseccao peitoral maior e menor 2) Pattey-Dyson: Resseccao do peitoral menor 3) Madden-Auchinloss (mais usada) : Preserva os peitorais 4) Tipo total ou simples: Resseca apenas mama (sem linfadenectomia) |
|
|
|
Complicação mais frequente em PO de cirurgias mamárias |
Seroma |
|
|
|
Indicações de Mastectomia simples (4) |
1) CA in situ 2) Sarcomas 3) Revidivas do tto conservador (Mastectomia de resgate) 4) Profilaxia do câncer (controverso) |
|
|
|
Técnica mais usada na reconstrução mamária após Mastectomia |
TRAM (retalho miocutaneo do reto abdominal) |
|
|
|
Grupos de tratamento do carcinoma de mama localmente avançado (3) |
1) Aptos a cirurgia imediata (T3 em mama volumosa) 2) Downstaging (QT neo adjuvante) com possibilidade de posterior cirurgia (ex. T3 em mama pequena ou média) 3) Inoperaveis em princípio (QT neoadjuvante) : CA inflamatório, Mx, Edema de braço ipsilateral... |
|
|
|
Indicações de tratamento medicamentoso da mastalgia (3) |
1) Duração dos sintomas superior a 6 meses 2) Alterações das atividades diárias 3) interferência na qualidade de vida |
|
|
|
Condições psíquicas frequentemente associada com mastalgia (2) |
1) Ansiedade 2) Depressão |
|
|
|
Único medicamento liberado pela FDA para tratamento da mastalgia |
Danazol |
|
|
|
Indicações de cirurgia em cistos mamárias (3) |
1) Massa residual pós punção 2) líquido sanguinolento 3) cisto complexo |
|
|
|
Definição laboratorial de hiperprolactinemia |
Prolactina > 20 mg/dl |
|
|
|
Principais causas de derrame papilar em ordem de frequência (3) |
1) Papiloma intraductal 2) AFBM e Ectasia ductal 3) CÁ in situ |
|
|
|
Principais indicações de USG na investigação da doença mamária (4) |
1) Jovem < 35 anos com lesão palpável 2) Diferencial entre sólido e cistico 3) Doença inflamatória e abscesso 4) Lesão palpável com MMG inconclusiva |
|
|
|
Rastreio do câncer de mama em população feminina de Baixo Risco (Ministerio da Saúde e INCA 2015) |
50 a 69 anos com mamografia BIENAL |
|
|
|
Rastreio do câncer de mama em população de alto risco |
35 anos ou mais com exame clínico e mamografia anuais |
|
|
|
Mutação que aumenta o risco de CA mama sobretudo na pré menopausa (cromossomo e gene) |
Cromossomo 17 BRCA 1 |
|
|
|
Mutação que aumenta o risco de CA de mama sobretudo na pós menopausa (cromossomo e gene) |
Cromossomo 14 BRCA 2 |
|
|
|
Achados BIRADS 5 (3) |
Sugestivos de malignidade 1) microcalcificacoes pleomorficas agrupadas 2) nódulo denso espiculado 3) microcalcificacoes pleomorficas em trajeto ductal, ramificadas, letra chinesa |
|
|
|
Achados BIRADS 4 (3) |
1) Nódulo contorno bocelado ou irregular 2) algumas lesões espiculadas 3) microcalcificacoes |
|
|
|
Achados BIRADS 3 (2) |
1) Contorno regular 2) calcificações monomorficas |
|
|
|
Tempo de duplicação celular do câncer de mama |
100 dias |
|
|
|
Principais sítios de metástase do câncer de mama conforme ordem de frequência (4) |
1) Ossos 2) Pulmão 3) Fígado 4) Cérebro |
|
|
|
Característica histológica do carcinoma papilifero de mama |
Ausência de células mioepiteliais |
|
|
|
Aspecto histologico do carcinoma lobular infiltrante |
Células pequenas e ovais que infiltram o estroma em "fila Indiana" |
|
|
|
Exames pré operatórios para estadiamento do CA mama (6) |
1) Cintilografia óssea 2) RX torax 3) USG abdome 4) USG pelve 5) LDH 6) Fosfatase Alcalina |
|
|
|
Diferença entre fator prognóstico e fator preditivo no câncer |
Prognóstico: Qualquer fator associado ao TEMPO LIVRE DE DOENÇA ou a SOBREVIDA. Preditivo: qualquer fator associado à RESPOSTA TERAPÊUTICA |
|
|
|
Fatores imunohistoquimicos e moleculares associados à piora prognostica do CA mama (5) |
1) EGF receptor 2) Catepsina D 3) Her 2 /Neu (resistência a hormônio terapia) 4) E-caderina (ororrencia de metastases) 5) Ki67 |
|
|
|
Escapula alada após mastectomia |
Lesão do nervo torácico longo (nervo de Bell: C5, C6, C7) |
|
|
|
ROLL conceito |
Radioguided Ocult Lesion Localization : método de marcação de lesão subclinica da mama que usa Tecnecio 99 |
|
|
|
Síndrome de Stewart Treves após Mastectomia (definição) |
Angiossarcoma originado das células endoteliais manifestando-se com linfedema do membro superior. Se apresenta como tumor ulcerado ou massa fixa. |
|
|
|
Indicações compulsórias de RT após cirurgia do CA mama (3) |
1) Após cirurgias conservadoras 2) Tumores maiores que 4-5 cm 3) 4 ou mais linfonodos axilares acometidos |
|
|
|
Considerações para indicar QT adjuvante no CA mama (6) |
1) < 35 anos 2) Tumores > 1cm (consenso) 3) alto grau histologico 4) Doença infiltrativa 5) ausência de receptores hormonais 6) Expressão Her 2 |
|
|
|
Conduta especial no CA mama que expressa HER 2 |
Trastuzumabe (anticorpo monoclonal) por 1 ano Aliado à QT: adjuvante ou neoajduvante |
|
|
|
Indicações de cirurgia Conservadora no CA mama (5) |
1) Tumor único 2) até 3,5 cm 3) até 20% do volume total mamário 4) Capacidade de margens livres 5) Estágios iniciais 6) Radioterapia Complementar obrigatória |
|
|
|
Indicações de biopsia de Linfonodo Sentinela (2) |
1) Pacientes com baixo risco para Nx 2) Tumor de qualquer tamanho com axila clinicamente negativa |
|
|
|
Diagnóstico de trabalho de parto prematuro (4) |
Trabalho pré termo: 1) 4 contrações em 20 minutos ou 8 em 60 minutos 2) Alterações do colo do útero E 3) Dilatação cervical maior que 2 cm OU 4)apagamento cervical > 80% |
|
|
|
Idade gestacional para realização de cerclagem |
12 a 16 semanas |
|
|
|
Conduta na usg-doppler de artéria umbilical com onda A negativa (ou reversa) |
1) Sulfato de Magnésio para < 32 semanas 2) Cesarea imediata |
|
|
|
Hiperplasia endometrial simples (3) |
1) Glândulas dilatadas 2) Glândulas hiperplasicas 3) Estroma abundantr |
|
|
|
Hiperplasia endometrial complexa (2) |
1) Aglomeração glandular 2) Diminuição do estroma |
|
|
|
Fatores de risco para CA endometrio (7) |
1) TH com Estrogenio isolado em mulheres com utero 2) IMC > 25 3) DM 4) SOP 5) Menopausa tardia > 55 anos 6) Nuliparidade 7) HNPCC |
|
|
|
Pontos de corte no tamanho da espessura endometrial (4) |
1) Sem TH: > 5 mm 2) Com TH: > 8 mm 3) Usuária de Tamoxifeno: >8- 10 mm 4) Menacme: variável, considera-se anormal > 12 mm no pós menstrual. |
|
|
|
Conduta na hiperplasia simples ou complexo endometrial sem atipias por grupos de pacientes (3) |
Foco: parar o sangramento 1) Adolescentes: Medroxiprogesterona 10 mg/d VO na 2a fase do ciclo por 3-6 meses. Repetir a Biopsia após 1 mês 2) Pré menopausicas: Vários esquemas. Pode ser igual da adolescente, ou então Progesterona VO continua por 3-6 meses, SIU Mirena... Repetir biopsia após 1 mês do término 3) Pós menopausicas: excluir a presença de tumores ovarianos ou adrenais. Descontinuar TH se usuária. Medroxiprogesterona 10 mg/d por 3 meses, repetir biopsia imediatamente após. Se persistir alteração: Histerectomia |
Grupos: adolescentes, pré menopausicas e pós menopausicas |
|
|
Conduta na hiperplasia endometrial com atipias (2) |
A base terapêutica é a histerectomia. Porém, 1) Desejo de gestação: megestrol 40 mg 2-4x/dia por 3 meses ou Danazol 400 mg/dia por 6 meses. Nova BE após término, a persistência indica falha terapêutica (deve ser feita histerectomia) 2) Pós menopausicas: histerectomia. Em pacientes sem condições cirúrgicas pode optar pelo esquema acima. |
|
|
|
Fatores protetores ao CA endometrio (5) |
1) Tabagismo 2) TH combinada 3) SIU progesterona 4) Ovulação 5) ACO
*todos são fatores que reduzem esposicao ao Estrogenio |
|
|
|
Indicações da ACS (2) para rastreio de cancer de endometrio e conduta |
Feito com USGTV anual e BE a partir dos 35 anos para as seguintes: 1) História familiar ou pessoal de HNPCC 2) História familiar de CA colorretal < 40 anos |
|
|
|
Hematometra ou piometra na pós menopausa: suspeita |
CA endometrio |
|
|
|
Achado à USG-Doppler bastante sugestivo de neoplasia maligna de endometrio |
Índice de Pulsatilitade < 1,5 nos ramos ascendentes das artérias uterinas *Falso positivo: reposição hormonal, infecção uterina |
|
|
|
Subtipos histologicos de carcinoma de endometrio (2) |
1) Endometrioide: Típico, adenoacantoma, adenoescamoso e papilifero 2) Não Endometrioide: carcinoma Papilar seroso, carcinoma de células claras, mucinoso, indiferenciado, secretor, misto. |
|
|
|
Tipo de carcinoma de endometrio com melhor prognóstico |
Endometrioide |
|
|
|
Graus de diferenciação histológica de carcinoma endometrial de acordo com a OMS (3) |
1) Grau 1: bem diferenciados 2) Grau 2: moderadamente diferenciados 3) Grau 3: Indiferenciados |
|
|
|
Marcador prognóstico mais importante na neoplasia endometrial |
Estadiamento cirúrgico |
|
|
|
Sítios mais comuns de metástase Hematogenica no carcinoma de endometrio (2) |
Pulmão e Fígado |
|
|
|
Passos na cirurgia de estadiamento do carcinoma de endometrio (6) |
1) Incisão xifopubica 2) Lavado para citologia 3) Histerectomia total e anexectomia bilateral 4) Linfadenectomia pélvica bilateral 5) Amostragem de linfonodos para aorticos 6) Omentectomia infracolica |
|
|
|
Grupos de Neoplasias de ovário (3) |
1) Derivados do epitélio celomico 2) Derivadas das células germinativas 3) Do estroma gonadal e cordão sexual |
|
|
|
Tipos de Neoplasias de ovário Derivadas do epitélio celomico (7) |
1) Tumor seroso (50%) 2) Tumor mucinoso 3) Tumor endometrioide 4) Tumor mesonefroide (células claras) 5) Tumor de Brenner (epitélio urotelial) 6) Indiferenciado (20%) 7) Carcinossarcoma |
|
|
|
Neoplasias de ovário Derivadas das células germinativas (7) |
1) Teratoma maduro 2) Teratoma imaturo 3) Disgerminoma 4) Carcinoma embrionário 5) Tumor de seio endodermico 6) Coriocarcinoma 7) Gonadoblastoma |
|
|
|
Tumor maligno de ovário de células germinativas mais comum |
Disgerminoma |
|
|
|
Tumor benigno de ovário de células germinativas mais comum |
Teratoma ciático benigno |
|
|
|
Subtipos de Teratomas maduros de ovário (4) |
1) Teratoma adulto sólido 2) Custo dermoide 3) Struma ovarii 4) Neoplasias malignas secundárias em Teratoma maduro cistico |
|
|
|
Característica clínica dos Tumores de ovário Derivados do estroma gonadal e cordão sexual |
Produtores de hormonios: podem levar à virilizacao, pseudo puberdade precoce |
|
|
|
Fator de risco mais importante no câncer do ovário |
História familiar |
|
|
|
Pacientes que deverão se enquadrar no rastreamento do CA ovário (2) |
1) História familiar de CA ovário 2) História familiar CA mama |
|
|
|
Lesões ovarianas à imagem que exigem investigação cirúrgica (6) |
1) Tumor sólido 2) Cistos > 8 cm na menacme 3) Cistos < 8 cm persistentes por 2 ciclos menstruais 4) Cistos complexos (septacoes papilas) 5) Cistos em pré puberes 6) Cistos pós menopausa |
|
|
|
Níveis de CA-125 considerados sinais de gravidade para CA ovariano (2) |
1) > 35 na pós menopausa 2) > 200 na pré menopausa |
|
|
|
Método diagnóstico definitivo nas Neoplasias ovarianas |
Laparotomia exploradora com excisao tumoral |
|
|
|
Fisiopatologia da Ascite no câncer de ovário |
Obstrução linfática por Êmbolos metastaticos |
|
|
|
Cirurgia de estadiamento no câncer de ovário: passos (7) |
1) Lavado e aspiração do líquido peritoneal para citologia 2) Inspeção e palpação do diafragma, biopsia se lesões suspeitas 3) Exerese do tumor e exame de congelação 4) Inspeção abdominal e biopsia se necessario 5) Histerectomia total extra facial com salpingooforectomia bilateral 6) Linfadenectomia para aortica e pélvica bilateral 7) Omentectomia infracolica |
|
|
|
Tratamento do CA ovário por estádios (4) |
Estádio I: Cirurgia Primária com (IC) ou sem (IA e IB) QT adjuvante Estádio II: Cirurgia Primária com QT adjuvante Estádio III: Cirurgia Primária com QT adjuvante Estádio IV: Cirurgia Primária com QT adjuvante OU QT exclusiva. Considerar metástasectomia. |
|
|
|
Lesões anexiais passíveis de manejo videolaparoscopia (3) |
As que possuem características benignas: 1) Cistico 2) < 8 cm 3) uniloculadas |
|
|
|
Tratamento do Teratoma maduro de ovário |
Cistectomia ou Ooforectomia |
|
|
|
Tratamento do Disgerminoma ovariano |
Salpingo ooforectomia unilateral +QT adjuvante (se estágio avançado) |
|
|
|
Tumor germinativo de ovário de pior prognóstico |
Tumor do seio endodérmico |
|
|
|
Fatores para o desenvolvimento de contrações uterinas (5) |
1) Inflamação 2) Estresse 3) Modificações do colo 4) Isquemia útero placentaria 5) Hemorragia |
|
|
|
Etapas do manejo do trabalho de parto prematuro (5) |
1) Afastar contraindicações 2) Inibição com tocoliticos 3) Avaliar corticoterapia 4) MgSO4 se feto < 34 semanas 5) Assistência ao TP na inevitabilidade |
|
|
|
Contraindicações absolutas à tocolise (7) |
1) Pré eclampsia 2) Diabetes não controlado 3) DPP 4) Gestação > 35 semanas 5) Morte Fetal 6) Anomalias incompatíveis com a vida 7) Sofrimento fetal |
|
|
|
Tocoliticos de primeira linha (2) |
1) Nifedipino de modo geral 2) Se < 32 semanas, indomethacin pode ser considerada como 1a linha |
|
|
|
Conduta frente paciente com Trabalho de Parto Prematuro avançado (ex. >5 cm de Dilatação) num centro sem atendimento especial de pré termo (2) |
1) Administrar tocolise (preferencial indomethacin via retal dose in única) 2) Encaminhar a um centro de referência |
|
|
|
Conduta no "Trabalho de parto Prematuro" com Dilatação < 2 cm e apagamento < 80% (3) |
1) Repouso e observação por 60 min 2) Perfil biofísica fetal 3) Avaliação laboratorial |
|
|
|
Contraindicações no uso de corticoterapia para maturação pulmonar fetal (6) |
1) Infecção ovular 2) Infecção materna 3) Ulcera peptica sangrante 4) DM descomoensado 5) Alcalose Hipocalemica 6) Catarata |
|
|
|
Indicações de corticoterapia para manutenção pulmonar fetal (3) |
1) Ruprema 2) < 32 semanas de gestação 3) ausência de corioamnionite |
|
|
|
Esquema de corticoterapia para maturação pulmonar fetal |
Betametasona 12 mg IM q24h X 2dias (duas doses) |
|
|
|
Indicação e esquema de MgSO4 para neuroprotecao fetal |
1) Trabalho de parto prematuro < 34 semanas. 2) MgSO4 4-6 g ataque e 1-2g/h IV manutencao até o nascimento |
|
|
|
Rupreme (definição) |
Rotura de membranas que ocorre na ausência do trabalho de parto, independentemente da IG |
|
|
|
Principal causa de trabalho de parto pré termo |
Rupreme |
|
|
|
Fatores de risco para Rupreme (10) |
1) Baixo nível socioeconômico 2) Sangramento no 3o trimestre 3) Baixo IMC 4) Cerclagem 5) Conização 6) Colo < 25 mm 2o trimestre 7) Parto prematuro anterior 8) Doença pulmonar 9) Superdistensao uterina 10) INFECÇÃO DO TRATO GENITAL |
|
|
|
manobra de Tarnier (definição) |
Elevação da apresentação mediante palpação abdominal e em compressão do fundo uterino para provocar saída de Líquido Amniótico pelo cervix (diagnosticar Rupreme) |
|
|
|
Indicações de interrupção imediata da gestação na Rupreme (3) |
1) Infecção intrauterina 2) Descolamento prematuro de placenta 3) Sofrimento fetal |
|
|
|
Manobra semiologica que deve ser evitada na suspeita diagnostica de rupreme |
Toque bimanual (aumenta risco de infecção e traz pouco valor adicional) |
|
|
|
Conduta de ruprema conforme idade gestacional (5) |
1) >37 semanas: indução imediata com ocitocina 2) 34-37 semanas: indução com ocitocina (reduz risco de corioamnionite) + ATB GBS 3) 32-34 semanas: Se maturidade pulmonar : indução imediata. Se sem maturidade: CC por 48h e programar resolução +ATB GBS 4) 24-32 semanas: Conservador (repouso, avaliação diária dos parâmetros, vigilância para infecção) + ATB GBS 5) < 24 semanas: Controverso. Observação por 24h e depois seguimento ambulatorial com controle diário da temperatura e avaliações semanais até 24 semanas, após isso a paciente deverá ser internada para acompanhamento. |
|
|
|
Indicação de corticosteroides na rupreme |
24 a 34 semanas de IG, na ausência de infecção. |
|
|
|
Efeitos benéficos de antibióticos na Rupreme (3) |
1) Reduzir infecção materna e neonatal 2) Retardar o parto 3) Reduzir riscos de prematuridade |
|
|
|
Estadiamento do CA Colo uterino (Figo 2018) |

Estágio I: Restrito ao colo Estágio II: Invade além do útero mas não se extende além da parte superior da vagina Estágio III: Terço inferior da vagina e parede pélvica (ou Hidronefrose ou Linfonodos pélvicos ou para aórticos) Estágio IV: Bexiga ou Reto |
|
|
|
Conduta no CA Colo útero por estágios |
CA in situ: Conização IA1: se desejo gestar: Conização, se nao: Histerectomia tipo 1 IA2: Se há desejo gestar: Traquelectomia + Linfadenectomia pélvica. Se não : Histerectomia tipo 2 IB1: se há desejo gestar: Traquelectomia + Linfadenectomia pélvica. Se nao: Histerectomia tipo 3 (Wertein Meigs) IB2: Wertein Meigs + Linfonodos aórticos OU QT + RT IIA1: Wertein Meigs (opção se < 2-3 cm) OU QT+RT IIA2 ou +: QT + RT |
|
|
|
Corionicidade e Placentação das gestações monozigoticas |

Menos de 72h: DC/DA Menos de 7 dias: MC/DA Menos de 2 semanas: MC/MA Após 2 semanas: Gemeralidade Imperfeita (siameses) |
|
|
|
Marcadores morfológicos de anormalidades no primeiro trimestre (4) |
1) Translucencia nucal (normal < 2.5 mm) 2) Osso nasal (normal: presente) 3) Ducto Venoso (normal: onda A positiva) 4) Regurgitacao tricuspide (normal: ausente) |
|
|
|
Conduta na alteração de morfologia a USG de primeiro trimestre (exames indicados e idades gestacionais) (3) |
Objetivo: CARIOTIPO 1) Biopsia de vilo cordial (10-13a semana) 2) Amniocentese (14-16a semana) 3) Cordocentese: A partir dos 18 |
|
|
|
Síndrome de Chiari Frommel (definição) |
Amenorreia secundária do pós parto associada a galactorreia por 6 meses |
|
|
|
Vaginose citolitica: características (6) |
1) Excesso de lactobacilos 2) Prurido 3) Leucorreia 4) Disuria 5) Dispareunia 6) Escassez de leucócitos |
|
|
|
Tratamento da vaginose citolitica |
Alcalinização da vagina com ducha vaginal com solução de bicarbonato |
|
|
|
Melhor momento para rastreio de síndromes genéticas cromossomicas na gravidez com USG |
11 a 14 semanas |
|
|
|
Definição de parto precipitado (ou em avalanche ou taquitocito) |
Quando todas as fases somadas ocorrem dentro do período de 4h |
|
|
|
Principais fatores associados à ITU em mulheres (2) |
1) Relação sexual 2) Hipoestrogenismo |
|
|
|
Hipertecose (definição) |
Patologia ovariana não neoplasica caracterizada pela presença de ilhotas tecais com quadro clínico que lembra a SOP |
|
|
|
Frequência de óbitos fetais por causas (3) |
1) Maternas: 10% 2) Fetais: 25 a 40% (incluindo cromossomo pátrias e malformações como principais) 3) Placentarias: 15-25% |
Maternas fetais e Placentarias |
|
|
Óbito fetal tardio (definição) |
Após 28 semanas de gestação |
|
|
|
Tempo do período expulsivo fisiológico |
Até 1 hora para multiparas Até 2 horas para Primiparas |
|
|
|
Tempo da dequitação prolongada |
30 minutos |
|
|
|
Fatores de risco para hemorragia pós parto (9) |
1) SHEG 2) Cesarea de emergência 3) Insercao baixa da placenta (placenta prévia) 4) Multiparidade 5) Parto taquitocito 6) útero de Couvelaire 7) Forceps 8) Corioamnionite 9) DPP |
|
|
|
Forceps usado para rotações mais amplas da cabeça e pelve |
Kielland *Killer="matar" : girar muito a cabeça |
|
|
|
Forceps considerado de alívio |
Simpson *Sempre = Sempreson |
|
|
|
Forceps usado para a apresentação Pélvica |
Piper *Piper é Pelvico |
|
|
|
Clínica da endometrite (3) |
1) útero amolecido 2) aumentado para pós parto 3) aumento da loquiação com odoro fétido |
|
|
|
Principal fator de risco para endometrite |
Parto cesariano |
|
|
|
Cardiotocografia: Padrão comprimido, definição, causas (3) |
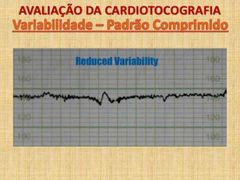
Def. : variabilidade de 5 a 10 bpm Causas: 1) Sono fetal 2) Hipoxia 3) Uso de fármacos depressões do SNC |
|
|
|
Sopros fisiológicos mais frequentes na gravidez são... |
Sistólicos |
|
|
|
Retenção urinária na gestação: Clinica (2) e conduta (1) |
Clínica 1) 11a a 14a semanas 2) Mulheres com utero retrovertido Conduta 1) Drenagem vesical conforme necessidade |
|
|
|
Indicações para Amniocentese de estudo cito genético (5) |
1) Rastreamento ecoografico de cromossomopatias alterado (ex. Translucencia Nucal) 2) História familiar ou antecedente de filho com cromossomopatia 3) História familiar ou antecedente fetal de defeito de tubo neural 4) Antecedente de criança com anomalias congênitas 5) Anormalidade fetal anatômica à ultrassonografia |
|
|
|
Idade gestacional máxima para AMIU em abortamentos |
12 semanas de gestação pela DUM |
|
|
|
Tamanho das conjugatas: 1) Vera anatômica 2) Vera obstétrica 3) Diagonalis 4) Exitus |
1) 11cm 2) 10,5 cm 3) 12 cm 4) 9,5-11 cm |
|
|
|
Fases Clínicas do parto (4) |
1) Dilatação 2) Expulsão 3) Dequitação 4) Primeira hora após o parto |
|
|
|
Primeiro período clínico do parto: características (2) |
É a fase de Dilatação 1) Fase latente: Contrações irregulares e Dilatação do colo < 3cm (Delta t variável) 2) Fase ativa: Dilatação rápida (> 1cm/h) dos 3 aos 10 cm e padrão contratual regular e doloroso. |
|
|
|
Segundo periodo clínico do parto: definição |
Fase de Expulsão Compreende o tempo entre a Dilatação completa e o desprendimento do concepto. |
|
|
|
Terceiro período do parto: definição |
É a dequitação ou secundamento. Corresponde ao intervalo de tempo entre a Expulsão do concepto e a saída da placenta e das membranas ovulares |
|
|
|
Diagnóstico de fase ativa do trabalho de parto (2) |
1) Dinâmica: > ou = 2 contrações em 10 minutos 2) Dilatacao: > ou = 3 cm e colo apagado |
|
|
|
Conduta na dúvida do diagnóstico de fase ativa do trabalho de parto |
Orientar deambulação e reavaliar em 2h. Positivo se houver progressao da Dilatação após esse período. |
|
|
|
Artérias que irrigam a camada basal e a camada funcional do endometrio (2) |
1) Basal: Artérias retas 2) Funcional: Artérias Espiraladas |
|
|
|
Progesterona natural além da própria progesterona |
Diidroprogesterona |
|
|
|
Termo para o desejo gravídico de comer substâncias não convencionais |
Malácia |
|
|
|
Síndrome de Ballantyne (4) |
Também chamada de Síndrome do Espelho 1) Hidropsia fetal 2) Hidropsia placentaria 3) Edema Materno 4) Pré eclampsia em qualquer idade gestacional |
|
|
|
Definição de fase latente prolongada (San Francisco) (2) |
Tempo excessivo após o início das contrações regulares dolorosas sem Dilatação >3-4 cm: 1) mais de 12h em primiparas 2) mais de 6h em multiparas |
|
|
|
Definição de fase ativa prolongada |
Dilatação em evolução porém muito lenta (<1cm/h) que ultrapassa a linha de alerta |
|
|
|
Conduta na fase ativa prolongada (2) |
1) Suspeita de desproporção cefalo pélvica: cesariana 2) Sem DCP: Ocitocina |
|
|
|
Definição de trabalho de parto precipitado (parto taquitocito) |
Trabalho de parto que dura menos de 3h desde o início das contrações uterinas |
|
|
|
Complicações associadas ao parto precipitado (2) |
1) Laceracao perineal 2) Atonia uterina |
|
|
|
Maior diâmetro cefacilo fetal e seu tamanho |
Occipitomentoniano 13,5 cm |
|
|
|
Mittelschmerz: definição |
"dor do meio" Dor pélvica cíclica associada à Ovulação, na metade do ciclo |
|
|
|
Objetivo da dosagem da HbA1c no pré Natal no início da gravidez |
Estimar o risco de má formações fetais (risco aumentado a partir de HbA1c > 7%) |
|
|
|
Parâmetros monitora dos durante administração de Sulfato de Magnésio na pré eclampsia (3) |
1) Diurese (objetivo >25ml/h) 2) Reflexos patelares (abolidos na intoxicação 10 a 15 mEq) 3) Frequência respiratória (<12 irpm sugere intoxicação mais de 15 mEq) |
|
|
|
Conduta na intoxicação por Sulfato de Magnésio na pré eclampsia (3) |
1) Suspensão imediata do sulfato 2) Administração de gluconato de cálcio 3) não iniciar Sulfato novamente |
|
|
|
Síndrome de Potter (4) |
1) Oligodramnia 2) Pe torto congênito 3) hipoplasia pulmonar 4) Anomalias cranianas |
|
|
|
Droga associada a lesão cartilaginosa no feto |
Quinolona (FDA C) |
|
|
|
Drogas para trstamento antimicrobiano da DIP de acordo com o CDC (2) |
1) Cefoxitina IV 2) Doxiciclina VO |
|
|
|
Fatores da coagulação que reduzem durante a gestação (2) |
1) Fator XI 2) Fator XIII |
|
|
|
Manobras usadas durante o parto para liberação dos ombros, consiste de: rotação, tração e translação do eixo escapular fetal (2) |
1) Rotação com eixo < 180°= Loveset 2) Rootacao com eixo >180°= Rojas |
|
|
|
Valores de Glicemia que indicam necessidade de insulinoterapia após tratamento não farmacológico na gestação (2) (MS) |
1) Jejum > 95 2) Pós prandial 1h > 140 |
|
|
|
Situações que demandam antecipação terapêutica do parto na pré eclampsia, mesmo longe do termo (7) |
1) Niveis persistentemente elevados graves (>= 160x110) 2) Restrição grave do crescimento fetal 3) Oligohidramnio(<p10) 4) Trabalho de parto ativo 5) Sangramento 6) Iminência de eclampsia 7) HELLP |
|
|
|
Anestesia do nervo pudendo interno pode ser indicada durante qual fase clínica do trabalho de parto? |
Segunda fase (Expulsão) |
|
|
|
Opções para o tratamento farmacológico da incontinência urinária de esforço/de estresse (2) |
1) Agonistas alfa adrenergicos 2) Duloxetina 20-80 mg 1xdia |
|
|
|
Opções para o tratamento farmacológico da bexiga hiperativa (2) |
1) Oxibutinina 2) Tolterodina 3) Trospio |
|
|
|
Conduta na gestante com história de herpes genital recorrente |
Terapia supressiva antiviral com. Aciclovir a partir da 36a semana de gestação (não é consenso), para tentar evitar parto cesareo, no caso de lesão ativa |
|
|
|
Primeiro exame complementar a ser solicitado no sangramento uterino anormal (para excluir causa orgânica) |
Beta HCG |
|
|
|
Principais causas de pseudohermafroditismo feminino (2) |
1o)Hiperplasia adrenal congênita por deficiência de 21-hidroxilase 2o) Uso de drogas virilizantes pela mãe |
|
|
|
Conduta imediata na investigação da amenorreia secundária, após descartar gestação (2) |
1) Dosar TSH 2) Dosar Prolactina |
|
|
|
Tumor benigno mais frequente do útero |
Leiomioma |
|
|
|
Faixa etária de pico para adenomiose |
30 a 40 anos |
|
|
|
Fase latente da sifilis: faixa de tempo de duração e média de cura espontânea |
Entre 3 a 20 anos de duração 1/3 cura espontaneamente |
|
|
|
Características do corrimento da tricomoniase (6) |
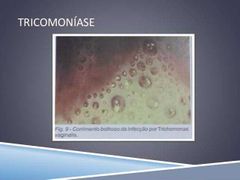
1) Amarelo-esverdeado 2) Homogêneo 3) Bolhoso 4) Mal cheiroso 5) Fluido 6) abundante |
|
|
|
Alvos da glicemia de jejum e pós prandial de 1 e de 2h após 7 a 14 dias de MEV para Diabetes Mellitus Gestacional: |
Jejum: 95 Pos prandial 1h: 140 Pos prandial 2h: 120 Se um dos valores inadequados=insulinoterapia |
|
|
|
Grito de Douglas |
Ou sinal de Proust: Dor à mobilização do colo uterino, abaulamento e dor no fundo de saco de Douglas, decorrente do acúmulo de sangue no fundo do saco). Presente na prenhez Ectopic rota |
|
|
|
Ultrassom gestacional esperado por idade, da 4a a 10a semana: |
1) Início da 4a semana: Espessamento endometrial 2) 4a a 5a semana: SG de 2 a 3 mm 3) 5a a 6a semana: SG de 4 a 15 mm + Saco vitelinico 4) 6a a 7a semana: Embrião de 3 a 9 mm + BCF 100 a 130 bpm 5) 7a a 8a semana : Embrião de 10 a 15 mm + Cabeça e Tronco + BCF de 130 a 150 6) 8a a 9a semana: Embrião de 16 a 22 mm + membros + BCF de 150 a 170 bpm7) 9a a 10a semana : Movimentos embrionários + BCF 180 bpm 7) 9a a 10a semana : Movimentos embrionários + BCF 180 bpm
|
|
|
|
Gestante com HSIL: conduta (3) |
1) Colposcopia e, biopsia somente se suspeita de invasão. 2) Se há concordância da colposcopia com a citologia, mas não há suspeita de invasão à colposcopia: reavaliação com exame citopatologico 90 dias após o parto 3) Se a alteração foi encontrada no início da gestação, pode ser feita nova citologia no terceiro trimestre, e depois com 90 dias. |
|
|
|
Pós datismo: definição |
Gestação que ultrapassou a data provável do parto, ou seja, após a 40a semana |
|
|
|
Gestacao pós termo: definição |
Gestação que ultrapassa 42 semanas |
|
|
|
"leite de bruxa" definição |
Descarga papilar leitosa discreta em neonatos decorrente dos altos níveis de estradiol e progesterona transferidos pela mãe. É autolimitada |
|
|
|
Síndrome de Swyer: definição |
Disgenesia gonadal em indivíduos 46XY, observando-se anéis fibrosos no lugar de testículos, sendo incapazes de produzir testosterona ou hormônio antimulleriano, resultando em genitalia externa tipicamente feminina |
|
|
|
Sinal de Benzadon |
Retração papilar provocada pelo nódulo mamário maligno retromamilar |
|
|
|
Limite para solicitação do teste de avidez para toxoplasmose na gestação |
16 semanas |
|
|
|
Causa mais comum de indicação de aconselhamento genético no pré natal |
Idade materna avançada |
|
|
|
Indicações de aconselhamento genetico pré Natal (6) |
1) Idade materna avançada 2) História familiar de doença genética 3) Consanguinidade 4) Exposições ambientais a fatores de risco para o feto 5) Triagem serica materna alterada 6) USG alterado |
|
|
|
Alterações ultrassonografias gestacionais na trissomia do 18 (5) |
1) Translucencia Nucal > 5mm 2) CIUR precoce 3) Onfalocele 4) Ausência do osso nasal 5) Artéria umbilical única |
|
|
|
Alteracoes ultrassonograficas gestacionais associada trissomia do 13 (7) |
1) Taquicardia fetal 2) CIUR precoce 3) Megabexiga 4) Holoprosenncefalia 5) Onfalocele 6) Alteração molar da placenta 7) Translucencia nucal > 5mm |
|
|
|
Morte Fetal definição |
Morte que ocorre tardiamente na gestação (> 20 semanas), com feto pesando 500 g ou mais, antes da sua completa Expulsão ou extração |
|
|
|
Morte Fetal precoce e tardia: idades gestacionais por definição |
1) Precoce: entre 20 e 27 semanas de idade gestacional 2) Tardia: após 28 semanas |
|
|
|
Principais causas de morte Fetal em países subdesenvolvidos (3) |
1) Prolongamento do trabalho de parto 2) Causas infecciosas 3) Pré eclampsia |
|
|
|
Principais causas de morte Fetal nos países desenvolvidos (3) |
1) Anomalias 2) CIUR 3) Doenças maternas |
|
|
|
Anomalias mais encontradas em fetos mortos com cariótipo anormal (4) |
1) Monossomia do X 2) Trissomia do 21 3) Trissomia do 18 4) Trissomia do 13 |
|
|
|
Anomalia anatomica materna mais comumente associada à morte fetal |
Útero septado |
|
|
|
Sinal de Negri |
Descrita como a sensação de se palpar um saco de pedras, que ocorre na vigência de morte Fetal intrautero de apresentação cefalica, por alteração na forma e na consistência do cranio. |
|
|
|
Sinais ultrassonograficos de morte Fetal (3) |
1) Sinal de Spalding: Cavalgamento dos ossos do cranio (fetos vivos podem apresentar se polo cefalico estiver insinuado) 2) Curvatura exagerada da coluna vertebral: decorre da maceração dos ligamentos espinhais 3) Gás em vasos fetais: sinal específico de morte Fetal, porém raro. |
|
|
|
Principal achado USG para confirmar morte fetal |
Ausência de movimento cardíaco dentro dos limites de IG considerados na definição |
|
|
|
Screening serico materno quádruplo para rastreio genético na gestação (4) |
1) Fração livre Beta HCG 2) PAPP-A (Proteína A associada à gestação) 3) Alfa feto proteína 4) Estriol não conjugado |
|
|
|
Taquissistolia: definição |
Mais de 5 contrações em 10 minutos |
|

