![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
309 Cards in this Set
- Front
- Back
|
Formula de Peso |
Peso = Idade× 2 + 9 |
|
|
Classificacção de Gomez |
Peso do paciente/ Peso do p50
91-100% -- normal 75-90% -- leve ou primeiro grau 60-74% -- moderado ou segundo grau ≤ 60% -- grave ou terceiro grau Limitações: - Precisa da idade - Não nconsidera a estatura - Baixo é considerafo desnutrido - Não separa desnutrição crônica de aguda |
|
|
Classificação de McLaren |
Diferencia marasmo, Kwashiorkor e marasmo-Kwashiorkor |
|
|
Sarampo |
PARAMPO 36- Paramoxivirus Prodrômica: co co co ko Dç de notificação compulsória e imediata Transmissão: 3 dias antes- 4dias depois do surgimento do exantema Pródromos: coriza, conjuntivite com fotofobia, tosse e manchas de Koplik
Exantema morbiliforme com início em linha de implantação do cabelo e progressão crâniocaudal lenta
Convalescência: descamação furfurácea e tosse Principal causa de morte: pneumonia Complicação + comum: OMA
Trat: suporte + vitamina A
Prof. pré: vacinação
Prof. pós: vacinação até 3 dias IG padrão até 6 dias: grávidas, <6 meses, imunodeprimidos
|
|
|
Período de incubação de dçs exantemáticas virais |
1-3 semanas Exceção é mononucleose: até 40 dias |
|
|
Rubéola |
RUBOLA --> TOGO A BOLA Togavírus Transmissão: 5dias antes - 6 dias depois do surgimento do exantema Pródromos: linfadenomegalia occipital, cervical posterior e retroauricular Exantema: rubeoliforme de progressão craniocaudal rápida, sinal de Forchheimer. Não descama Maior preocupação: síndrome da rubéola congênita - infeção durante gestação. Profilaxia pré: vacinação Compl: trombocitopenia, artrite e compl. Neurológicas |
|
|
Dç exantemáticas que cursam com febre durante o exantema |
SARAMPO e RUBÉOLA |
|
|
Dçs exantemáticas que exantema só surge quando febre desaparece |
ERITEMA INFECCIOSO-parvovírusB19 EXANTEMA SÚBITO- HHV-6 |
|
|
Eritema infeccioso |
Parvovírus B19 Na fase que surge exantema pct não elimina mais o vírus (eritema não infeccioso) Exantema 3 fases: 1-face esbofeteada 2- exantema rendilhado 3- recidiva (vasodilatação) 1-3 semanas. Progressão craniocaudal Outras dçs: artropatia, crise aplásica transitória (anemia hemolítica crônica), anemia crônica (imunodeprimidos), miocardite, hidropsia fetal, síndrome de luvas e meias. Prof: evitar contato com indivíduo infectado-> anemia aplásica isolar |
|
|
Exantema súbito |
HHV-6 É doença de lactente!!
Febre muito alta com desparece em crise em 72h--> poucas horas peois surge exantema (pode ainda ter febre baixa)
Exantema maculopapular de início em tronco
Principal complicação: crise/convulsão febril |
|
|
Doenças exantemáticas que cursam com vesículas |
VARICELA E DOENÇA MÃO-PÉ-BOCA |
|
|
Varicela |
VARICELA54 Vírus varicela-zóster Febre persiste por poucos dias durante exantema Exantema: vesicular, com polimorfismo, pruriginoso, acomete mucosas Progressão: centrífuga Distribuição: centrípeta
Transmissão: dois dias antes do exantema até todas as lesões se tornarem crostas.
Complicação + mais comum: infecção secundária das lesões
Tratamento: Evitar AAS pelo risco de Sd. de Reye Aciclovir oral pars criança > 12 anos
|
|
|
Varicela- profilaxia pré e pós |
Pré: vacinação de todas as crianças aos 15 meses - tetraviral Pós -vacina: ate 5°dia para bloqueio de surto hospitalar em indivíduos com 9 meses ou mais -IGHAVZ: até o 4° dia -imunodeprimidos -grávidas - RN pré-termo - < 28 semanas--> todos - 28 ou mais: se mãe nunca teve - RN de mãe com varicela 5d antes até 2 dias após o parto -controle de surto hospitalar em < 9 meses |
|
|
Doença mão-pé-boca |
Coxsackie A e B, echovirus e enterovirus Principal: coxsackie A16 Vesículas em mão, pé, cavidade oral Pápulas em região glútea Distribuição centrífuga Trans. fecal-oral ou respiratória Profilaxia: medidas de higiene |
|
|
Exantema com queixas marcantes em cavidade oral |
ESCARLATINA MONONUCLEOSE KAWASAKI |
|
|
Escarlatina |
Estreptococo pyogenes = estreptococo beta-hemolítico do grupo A. Transmissão: respiratória- cessa após 24h de ATB. É causada pela exotoxina do bacteriófago que infecta a bactéria Clínica: faringite estreptocócica, exantema micropapular, sinais de Filatov e Pastia, descamação lamelar após alguns dias. Progressão: centrífuga Enantema: língua em morango branco--> língua em morango vermelho Tratamento: -penicilina G benzatina 600.000U < 27kg; 1.200.000U> 27kg IM - Amoxicilina 50mg/kg/dia por 10 dias |
|
|
Mononucleose infecciosa |
Principal agente: EBV Transmissão: contato direto com a saliva de indivíduos infectados Incubação pode durar até 40 dias.
Clínica: faringite muito parecida com a estreptocócica, fadiga, dç insidiosa, adenomegalia generalizada, sinal de Hoagland, esplenomegalia, hepatomegalia (menos comum), exantema maculopapular após uso de ATB.
Laboratorio: atipia linfocitária Anticorpos heterófilos > 4 anos (Paul-Bunnel e Monoteste) Anticorpo específico |
|
|
Doença de Kawasaki |
Doença febril aguda que se associa a uma vasculite com predileção pelas coronárias
Critérios diagnósticos: Obrigatório - febre alta por 5 dias oi mais + 4 dos 5 seguintes: - conjuntivite não-exsudativa - alteração de cavidade oral - linfadenopatia cervical > 1,5 cm (critério menos encontrado na prática) - exantema polimorfo mais intenso em região inguinal - Alterações de extremidades
Trat agudo: IG IV + AAS em dose anti-inflamatória Trat na convalescência: AAS em doses anti-plaquetárias por 6-8 semanas
Principal complicação: aneurisma coronariano |
|
|
Roseola infantum |
Exantema súbito HHV-6 |
|
|
Dado sorológico mais específico para diagnóstico de mononucleose |
Presença de anticorpo anticapsídeo viral IgM |
|
|
Presença de estridor |
Obstrução das vias de condução extrapleurais |
|
|
Taquipneia |
Doença de via aérea inferior |
|
|
Com estridor e com taquipneia |
É o estridor que vale. É doença periglótica = obstrução das vias de condução extrapleurais |
|
|
Sem taquipneia e sem estridor |
IVAS |
|
|
Taquipneia- limites |
< 2 meses: maior ou igual a 60 2 - 12 meses incompeltos: maior ou igual a 50 1- 5 anos: maior ou igual a 40
Até 60 dias de vida a FR vai até 60. Depois vai de 10 em 10. |
|
|
IVAS |
1- Resfriado 2- Complicações do resfriado OMA Sinusite bacteriana 3- Faringite bacteriana |
|
|
Resfriado comum- Nomes |
Rinite Viral Aguda Rinossinusite viral aguda: acometeu mucosa de seios paranasais Rinofaringite viral aguda: acometeu mucosa faringea |
|
|
Resfriado |
Principal causador: RINOVIRUS- transmitido pelo contato direto
Duração média: 7 dias Coriza e Obstrução nasal: principais sintomas Pode haver: cefaleia, tosse, febre (pode ser alta)
TTM: Soro nasal, aumentar a ingesta hídrica, antipiréticos (dipirona, ibuprofeno, paracetamol). Orientar retorno se não melhorar ou se piorar |
|
|
Vírus relacionados com a sd de Reye |
Varicela-Zóster e influenza |
|
|
Quando dar ATB na OMA |

< 6 meses, alteração craniofacial e de tuba auditiva: SEMPRE 6 meses- 2 anos: OMA bilateral 2 anos ou mais: otorreia ou dç grave - Dor moderada a grave - Dor > 48h - Febre maior ou igual a 39 graus
Fora isso posso não fazer ATB |
|
|
TTM com ATB na OMA |
Primeira escolha: 45-50mg/kg/dia amoxicilina
< 2 anos ou creche 80- 90mg/kg/dia amoxicilina Pensando em pneumococo resistente
Uso de ATB recente ou falha terapêutica: Amoxicilina com clavulanato TRATAR POR 10 DIAS |
|
|
OMA + conjuntivite- causador |
Haemofilo Eyemófilo Já trato de uma vez com amoxicilina + clavulanato |
|
|
Faringite + conjuntivite- causador |
Adenovirus |
|
|
Miringite bolhosa |
Bolhas e eritema em membrana timpânica Intensa otalgia Bacterias da OMA, virus ou micoplasma pneumoniae |
|
|
Mastoidite aguda |
É complicação da OMA Há periostite por infecção do periósteo do osso mastóide Região retroauricular: hiperemiada, dolorosa, edemaciada e há desvio do pavilhão auricular. TTM: internação, ATB parenteral, miringotomia e TC de crânio |
|
|
Sinusite e OMA - agentes causadores principais |
Estreptococo pneumoniae Haemofilos influenzae Moraxella catarrhalis |
|
|
Sinusite bacteriana-clinica, dx e ttm |
Resfriado com quadro: - arrastado > 10 dias - grave: 39 graus por 3 dias - que piora: melhora 3°dia, piora no 4°... Dx: clinico Ttm: amoxicilina Alergicos: cefalosporinas como cefuroxima Até melhorar mais 7 dias |
|
|
Celulite orbitária/periorbitária |
Complicação de sinusite etmoidal Edema, hiperemia de pálpebra
Orbitária: dor à movimentação do olho, quemose e proptose. Infecção ultrapassou o septo orbital.
TTM: internação, atb parenteral e tomografia da órbita. |
|
|
Diagnósticos diferenciais da sinusite bacteriana |
Rinite alérgica: prurido e espirros, mucosa pálida, eosinofilia
Rinite sifilítica: rinorreia sanguinolenta, história materna
Corpo estranho: rinorreia unilateral e fétida |
|
|
Faringite bacteriana |
5-15 anos. Início súbito de febre alta e odinofagia. Faringite exsudativa com petéquias no palato e adenomegalia cervical. Náuseas e vômitos NÃO TEM: TOSSE E CORIZA
Dx: teste rapido: confio se + Cultura: padrão-ouro
TTM: Penicilina benzatina /penicilina V oral Amoxicilina 10 dias! Azitromicina- alérgicos |
|
|
Fatingite bacteriana- dx diferenciais |
Mononucleose: linfadenopatia generalizada, esplenomegalia, linfocitos atípicos Adenovirose: faringite + conjuntivite Herpangina: úlceras + vesículas em região posterior de cavidade oral Coxsackie A PFAPA |
|
|
PFAPA |
Febre periódica, estomatite aftosa, faringite e adenite. A cada 3-6 semanas Culturas negativas TTM abortivo: corticoide Tende a desaparecer na adolescência. |
|
|
Abscesso periamigdaliano |
Adolescente/adulto jovem Disfagia, sialorreia e trismo Desvio de úvula e abaulamento com hiperemia.
TTM: interno? ATB parenteral, aspiração ou incisão com drenagem se refratário |
|
|
Abscesso retrofaringeo |
Criança < 5 anos, após IVAS Disfagia, sialorreia, TORCICOLO Internação imediata, ATB parenteral e intervenção cirúrgica |
|
|
Epiglotite aguda |
Inflamação da epiglote e tecidos supra-glóticos adjacentes Causados: Hib + comum Outros: S. pyogenes, S. aures, S. pneumoniae. Baixa incidência pela vacinação. Crianças 2-4 anos
Súbito--> febre alta, odinofagia, sialorreia, estrido (sinal tardio), dificuldade respiratória, posição do tripé, voz de batata quente
Condura imediata: estabelecer perviedade de vias aéreas (intubação ou traqueostomia) Cultura de esfregaço supra-glótico, hemocultura, ATB IV |
|
|
Epiglotite aguda- Profilaxia pós-exposição |
Rifamipicina pós-contato domiciliar com epiglotite por Hib -Criança < 4 anos não vacinada ou vacinação incompleta - < 1 ano: pois ainda n comoletou esquema - Imunocoprometidas |
|
|
Laringotraqueíte Viral Aguda |
Processo inflamatório que envolve cordas vocais e estrutiras infraglóticas Crianças de 3m- 5anos
Principal agente: virus parainfluenza
Clínica: pródromos catarrais, tosse metálica, rouquidão, estridor e desconforto respiratório.
Diagnóstico: clínico Rx: sinal da torre |
|
|
Laringotraqueíte Viral Aguda-TTM |
Com estridor ou desconforto respiratório: NBZ com adrenalina 0,5ml/kg (max. 5 ml) e dexametasona VO ou IM Manter em observação para observar retorno ou não do estridor Sem estridor: apenas o corticoide |
|
|
Latingite estridulosa ou crupe espadmódico |
= Crupe viral, mas sem pródromos catarrais Aparece normalmente à noite, e causa despertar noturno. Desaparece espontaneamente em algumas horas. |
|
|
Traqueíte bacteriana |
É complicação do crupe viral. Principal causador: S. aureus Pct tinha crupe viral e evolui com piora respiratória e febre alta. Dispenia por: edema traqueal e secreção purulenta espessa.
Não há melhora pós NBZ com adrenalina (pela secreção).
TTM: internação + ATB parenteral + considerar IOT. |
|
|
PA em crianças de 1 a 10 anos |
70 + idade x 2 |
|
|
Vitamina A |
Resecamento cutâneo Descamação Xeroftalmia Queratinização da córnea Cegueira noturna |
|
|
Hipervitaminose A aguda |
Síndrome de pseudotumor cerebral (cefaléia, vômitos, papiledema, diplopia, irritabilidade, abaulamento de fontanela...) |
|
|
Vitamina B1 (Tiamina) |
Beribéri (sintomas neurológicos e cardiovasculares) Encefalopatia de Wernicke e de Korsakoff |
|
|
Vitamina B2 (Riboflavina) |
Queilite/Estomatite angularQueiloseGlossiteConjuntiviteFotofobiaDermatite seborreica |
|
|
Vitamina B3 (niacina) |
Pelagra = - Dermatite (descama e fica hiperpigmentada)- Diarreia - Demência |
|
|
Vitamina B6 (piridoxina) |
Neonato que inicia crise convulsiva nos primeiros 10 dias de vida (e exclui cálcio, glicemia e infecção) |
|
|
Vitamina B9 (ácido fólico) |
Anemia macrocítica Baixo nível de reticulócitos Alto nível de LDH Neutrófilos grandes com núcleos plurissegmentados |
|
|
Vitamina B12 (cianocobalamina) |
Anemia macrocítica Baixo nível de reticulócitos Alto nível de LDH Neutrófilos grandes com núcleos plurissegmentados Aumento de ácido metilmalônico Degeneração de coluna dorsal da medula |
|
|
Hioervitaminose A- crônica |
Anorexia, limitação de movimentos, dores ósseas, craniotabes, eritema, descamação de pele, queilose, alopecia, hepatomegalia, alteração de função hepática. |
|
|
Vitamina E |
Deficiência é rara Prematuros--> manifestações neurológicas, edema, anemia hemolitica e trombocitose |
|
|
Vitamina C |
Escorbuto- Dor em membros inferiores (posição de rã)- paróquias perifoliculares, hemorragia gengival e periungueal- anemia ferropriva |
|
|
Vitamina D |
Raquitismo |
|
|
Etiologia das pneumonias comunitárias de acordo com a idade |

|
|
|
Diagnóstico da pneumonia |
É CLÍNICO Raio-x, se: Casos mais graves ou falha terapêutica Hemograma e hemocultura: se internação |
|
|
Tipos de infecção de vias aéreas inferiores |
Pneumonia bacteriana/típica Quadro agudo, + grave, taquipneia Pneumonia Atípica Quadro insidioso + Taquipneia Bronquiolite viral aguda Sibilos + Taquipneia |
|
|
Critérios para internação na pneumonia |
- < 2 meses - Exame físico- batimento de asa nasal, tiragem subcostal, cianose, gemência - Sinal geral de perigo Vomita tudo que ingere Incapaz de aceitar líquidos - Doença de base - Complicação - derrame pleural, abscesso, empiema, pneumatocele - Sem condição social de tratamento - Refratariedade ao tratamento clínico |
|
|
Tratamento da pneumonia > 2 meses |
Ambulatorial - Amoxicilina por 10 dias - Penicilina procaína IM Reavaliação em 48-72 horas
Hospitalar - Penicilina cristalina IV Se grave: oxacilina + ceftriaxone Se suspeita estafilocócica: Vancomicina OU clindamicina |
|
|
Tratamento de pneumonia < 2 meses |
É sempre hospitalar! Ampicilina + Aminoglicosídeos |
|
|
Diferenciação entre derrame por exsudato e empiema |
Qualquer um desses = Empiema - Glicose < 40mg/dl - pH < 7,2 - Bactéria no gram ou cultura - Purulento
|
|
|
Conduta no empiema por pneumonia |
Manter o ATB parenteral Exsudativo: drenagem torácica Fibrinopurulento: pleuroscopia com lise de septações Organizado: pleurostomia ou decorticação pulmonar |
|
|
Pneumonia afebril do lactente |
É um tipo de pneumonia atípica Agente etiológico: Chlamydia trachomatis Ureaplasma urealyticum Clínica: conjuntivite no final da primeira semana de vida Pneumonia entre 1-3 meses: taquipneia, muita tosse e evolução insidiosa, ARA Hemograma: eosinofilia Raio-x se tórax: infiltrado intersticial e hiperinsulflação Tto: eritromicina (EHP) ou azitromicina |
|
|
Coqueluche |
Diagnóstico diferencial de pneumonia afeberil do lactente
Criança: fase paroxística com acessos de tosse e guincho no final NÃO tem taquipneia
Lactente: acesso de tosse com APNEIA e cianose
Hemograma: lecocitose intensa com linfocitose
Tto: azitromicina |
|
|
Pneumonia atípica |
Agente: Micoplasma pneumoniae Chamydophila pneumoniae Clínica: ocorre mais > 5 anos Pneumonia insidiosa, + sintomas sistêmicos- febre Tosse proeminente |
|
|
Bronquiolite viral aguda |
É o primeiro episódios de sibilância em criaça com < 2 anos Clínica: lactente que após poucos dias de "resfriado" evolui com taquipneia e sibilância Dx: eminentemente clínico Rx: hiperinsuflação pulmonar (hipertransparência, retificação de arcos) e atelectasias Hemograma: linfocitose ou normal Antigeno viral em nasofaringe: + Dx diferencial Sibilante transitório precoce: varios episódios de bronquiolite Sibilante persistente: provável asma Sibilante de início tardio: provável asma |
|
|
Principal agente etiológico da bronquiolite viral aguda |
Virus sincicial respiratório |
|
|
Tratamento da bronquiolite viral aguda |
1- Internação, se < 3 meses, prematuro, recusa. alimentar, doença de base 2- O2, se SatO2< 90% 3- NBZ com salina hipertônica Não fazer: corticoide, beta-2-agonista como teste terapêutico, fisioterapia respiratória |
|
|
Penso mais em asma e não bronquiolite, se: |
- Sibilância de recorrência - Sibila na ausência de resfriado - História familiar + para asma - Criança atópica (dermatote atópica, rinite alérgica...) - Eosinofilia > 3% |
|
|
Qual o período de latência da Febre Amarela? |
10 DIAS |
|
|
Calendário Nacional de Vacinação |

|
|
|
Únicas vacinas que não posso fazer juntas |
Febre amarela e Tríplica viral OU Febre Amarela e Tetra viral |
|
|
Falsas contraindicações à vacinação |
1- Doença Comum Benigna (AFEBRIL)
2- Desnutrição (so a primeira semana)
3- Alergia - (só anafilaxia)
4- Hospitalização MS: contraindica só a VOP SBIm: contraindica tb a VORH
5- História familiar de evento
6- Dose baixa de corticoide |
|
|
Quais são as vacinas de agentes vivos |
B CG R otavírus A amarela V aricela v O P 3 viral 4 viral |
|
|
BCG |
Via intradérmica Pode ser feita: até 5 anos incompletos
Mácula--> Pústula -->Úlcera (4-10mm) --> Cicatriz Gânglio axilar Direito, NÃO supurado e < 3cm
Evento adverso: - Úlcera > 1cm Acompanho 12 semanas- não cicatrizou: isoniazida
- Abscesso subcutâneo frio- Isoniazida
- Linfadenite supurada- Isoniazida
Se surgir gânglio > 3cm acompanho |
|
|
Adiamento de BCG |
- Peso de nascimento < 2kg - Doença de pele no local - Contato com bacilífero--> inicio profilaxia primária com iaoniazida por 3 meses e depois PPD - Imunossupressão Se exposição ao HIV, fazer o quanto antes. |
|
|
VORH |
Vacina de vírus vivo atenuado 1dose: 2 meses -até 3 meses e 15 dias 2 dose: 4 meses- até 7 meses e 29 dias Se perdeu a primeira dose, não pode fazer mais nenhuma dose. Se cuspir, NÃO REAPLICO Contraindicação - Imunodeficiência - Invaginação prévia - Malformação intestinal não corrigida |
|
|
VOP |
Utilizada para reforço em menores de 5 anos.
Contraindicação: - Imunodeficientes - Contactantes de imunodeficientes e hospitalizados NÃO RECEBE VOP
Cuspiu: revacino apenas uma vez! |
|
|
Vacina da Febre Amarela |
DOSE ÚNICA De 9 meses até 60 anos incompletos
Ev. Adversos: - Doença neurológica - Doença viscerotrópica |
|
|
Vacina da debre amarela- Contraindicações |
- < 6 meses
- Mulher amamentando criança menor de 6 meses--> se tomar a vacina, descartar o leite após 10 dias da vacinação
- Anafilaxia ao ovo
- Gestantes--> em região de alto risco de contaminação podem ser vacinados - Imunodeficientes
- > 60--> pode se houver autorização médica
|
|
|
Dose fracionada- em quem não devo fazer? |
- Gestantes - Imunodeprimidos - Crianças menores de 2 anos |
|
|
Vacina tríplice viral |
Feita 1 ano- 49 anos - Até 29 anos: 1 dose - 30- 49 anos: 2 doses Se paciente receber hemoderivado após até 15 dias após a vacinação--> repetir a dose |
|
|
Vacina da tetra viral |
Dos 15 meses até os 5 anos incompletos
Não pode receber se não tomou a tríplice viral
Criança de 5 anos não pode mais tomar a tetra viral--> toma 2 doses da tríplice e duas doses da varicela! |
|
|
Vacina da Varicela |
Feita em duas doses 1dose - tetra viral: 15m- 5 anos incompletos
2 dose- 4 anos até 6 anos (7 incompletos) |
|
|
Vacina da Hepatite B |
- Primeiras 12h até 1 mês Se perdeu o prazo: - 3 doses dentro da pentavalente Se perdeu o prazo: - > 7 anos--> 3 doses isoladas (0-1-6)
Se mãe HBsAg + - Vacina e imunoglobulina até 12h. Mas até 7 dias tem efeito. OBS.: prematuros < 33 semanas OU < 2.000g--> obrigatoriamente tem que tomar 4 doses da vacina. |
|
|
Vacina da Hepatite B. Quem faz sorologia pós-vacinal? |
- Profissional da saúde - Imunodeprimido - Hepatopata, Nefropata |
|
|
Anti-HBs < 10 após vacinação. Conduta? |
Reaplicar as 3 doses MAS, se a sorologia tiver sido feita 6 meses ou mais da última dose - Aplicar uma dose - Conferir anti-HBs em 1 mês Positivo= vacinado Negativo = completar com 2 doses Se anti-HBs negativo após dois esquemas com 3 doses--> não repito e paciente é considerado suscetível. |
|
|
DTP |
Feita como reforço aos 15 meses e 4 anos de idade. Idade máxima: 7 anos incompletos ≥ 7 anos: reforço dT a cada 10 anos |
|
|
DTP- Contraindicações e condutas |

Apneia--> dose de DTPa |
|
|
Pneumocócica 10 valente |
Doses: 2 meses e 4 meses Reforço: 1 ano
Maior de 1 ano não vacinado: Dose única até 5 anos incompletos |
|
|
Pneumocócica 23 valente- Para quais grupos? |
- Comorbidades em crianças com > 2 anos - Idoso institucionalizado |
|
|
Vacina Meningocócica C |
Maior de 1 ano não vacinado: Dose única até 5 anos incompletos
Adolecentes 11- 15 anos incompletos- 1 dose de reforço |
|
|
Hepatite A |
Dose aos 15 meses Faço até 5 anos incompletos |
|
|
Vacina de influenza |
Recebem: 6 meses- 5 anos incompletos
Até 9 anos: primovacinação com duas doses com intervalo de 30 dias ≥ 9 anos: 1 dose na primovacinação |
|
|
Vacina do influenza - Grupos especiais que recebem a vacina |
- Gestantes - Puérperas (até 45 dias) - Profssionais da saúde - Professores - Portadores de doenças crônicas - Portadores de condições especiais - Crianças até 5 anos incompletos - Idosos > 60 anos |
|
|
Vacina do HPV |
Meninas: 2 doses (0-6meses) 9-15 anos incompletos Meninos: 2 doses (0-6meses) 11-15 anos incompletos HIV/AIDS ou imunodeprimidos: 9-26 anos --> 3 doses (0-2-6 meses) |
|
|
Câncer/ QT é contraindicação a alguma vacina? |
Apenas vacinas de micro-organismos vivos atenuados |
|
|
Vacinação de prematuros |
- Feita na mesma idade cronológica que outras crianças - Atraso apenas a BCG para < 2Kg |
|
|
Diarreia crônica após introdução de alimentação complementar + Fezes pálifas e fétidas + Atrofia da musculatura glútea + Distensão abdominal + Anemia ferropriva refratária Qual o diagnóstico? |
Doença celíaca |
|
|
Características do escore de Capurro |
- Formação da orelha - Formação do mamilo - Tamanho da glândula mamária - Textura da pele - Sulcos plantares Capurro: IG = (pontuação +204) / 7 |
|
|
Classificação do RN de acordo com IG |
≥ 42 semanas: pós-termo 37- 41s e 6d: a termo <37 semanas: pré-termo ≥ 34 semanas pré-termo limítrofe ou tardio |
|
|
Classificação do RN de acordo com o peso |
< 2.500: baixo peso < 1.500: muito baixo peso < 1.000: extremo baixo peso |
|
|
Classificação do peso x IG |
- PIG < p10
- AIG: entre p10 e p90
- GIG > p90
Algumas referências p3 e p97 TODO RN A TERMO < 2KG É PIG. |
|
|
Infecções congênitas- Manifestações |
Antenatal: - Abortamento - Prematuridade - CIUR - Pós-natal Inespecíficas: -Viscerais: hepatomegalia, esplenomegalia - Oculares - Neurológicas - Cutâneas: petéquias, icterícia - Medulares: anemia, pancitopenia Específicas IgM se surge no feto penso em infecção congênita--> não passa pela placenta. |
|
|
Manifestações da sífilis precoce |
- Rinite sifilítica - Lesões cutaneomucosas - Placa mucosa - Condiloma plano - Pênfigo palmo-plantar
- Lesões ósseas - Osteocondite metafisária --> pseudoparalisia de Parrot - Periostite de óssos longos e ossos planos (sinal do duplo contorno). Osseas são presentes apenas na sífilis congênita. |
|
|
Manifestações da sífilis tardia |
- Fronte olímpica - Nariz em sela - Rágades sifilíticas - Dentes de Hutchison - Molar em amora - Tíbia em sabre - Articulação de Clutton: derrame estéril e crônico em joelhos - Ceratite intersticial |
|
|
Exames iniciais na sífilis |
VDRL Considero apenas titulação duas vezes maiores que a materna.
Hemograma
Líquor - VDRL + - Proteína > 150mg/dl - Celularidade > 25
- Rx de ossos longos - Avaliação auditiva e visual - Avaliação hepática e de eletrólitos |
|
|
Tratamento adequado para sífilis |
- Feito com PENICILINA BENZATINA
- Adequado para a fase
- Iniciar o tratamento até 30 dias antes do parto
- Avaliar risco de reinfecção
- Documentar queda de VDRL - Queda de 2 diluições em 3 meses - Queda de 4 diluições em 6 meses |
|
|
Tratamento da sífilis |
1ª, 2ª ou latente recente (< 1 ano): 1 dose de 2,4 milhões de unidades de penicilina benzatina.
Latente tardia, indeterminada ou 3ª: 3 doses de 2,4 milhões de unidades de penicilina benzatina --> Intervalo semanal --> Atraso de mais de 14 dias: reiniciar o esquema |
|
|
Conduta mãe não tratou ou tratou inadequadamente |
Notificar
- Líquor alterado Pneicilina cristalina IV por 10 dias
- Líquor normal com outra alteração Pneicilina cristalina IV por 10 dias OU Pneicilina procaína IM por 10 dias (ambulatorial- prefiro)
- Assintomático e TODOS examea normais
OU Penicilina benzatina 1 dose + ACOMPANHAMENTO OU Tratar com penicilina cristalina ou procaína. |
|
|
Mãe adequadamente tratada |
Sintomático ou VDRL > materno em 2 diluições: - Se líquor alterado: p. cristalina - Se líquor normal: p. cristalina ou procaína (preferencial) RN assintomático e VDRL + em diluição ≤ materno Acompanhar OU Exames e trato com p. cristalina ou procaína a depender das alterações RN assintomático e VDRL negativo Acompanhamento ou Penicilina benzatina |
|
|
Clínica do RN com toxoplasmose |
Tríade de Sabin: - Coriorretinite - Hidrocefalia obstrutiva - Calcificações DIFUSAS pelo parênquima cerebral |
|
|
Tratamento da toxoplasmose congênita |
Durante todo o primeiro ano de vida, mesmo se assintomática - Sulfadiazina + - Pirimetamina + - Ácido folínico Corticoides: - Coriorretinite grave - Proteína liquórica > 1g/dl |
|
|
Síndrome da varicela congênita |
Infecção materna deve ocorrer < 20 semanas de IG ou preferencialmente nas primeiras 13 semanas. Infecção materna próxima ao termo ou após o parto caisa a varicela neonatal. Clínica da varicela congênita: - Lesões cicatriciais no trajeto de um dermátomo - Hipoplasia de membros - Doença neurológica Apenas 2% dos infectados apresentam embriopatia pelo vírus. Gestante suscetível após contato, recebe imunoglobulina. A congênita-->não trato com aciclovir |
|
|
Citomegalovirose congênita- Dx e TT. |
Dx: Isolamento do vírus em amostra de urina e saliva nas 3 primeiras semanas de vida--> IgM + em sangue fetal é sugestiva, mas deve ser confirmada TTM:Ganciclovir IV por 6 semanas--> se infecção grave Valganciclovir VO por meses A CITOMEGALOVIROSE CONGÊNITA É A PRINCIPAL CAUSA DE SURDEZ NEUROSSENSORIAL NÃO-HEREDITÁRIA NA INFÂNCIA. |
|
|
Citomegalovirose congênita- Dx e TT. |
Dx: Isolamento do vírus em amostra de urina e saliva nas 3 primeiras semanas de vida --> IgM + em sangue fetal é sugestiva, mas deve ser confirmada TTM: Ganciclovir IV por 6 semanas--> se infecção grave Valganciclovir VO por meses A CITOMEGALOVIROSE CONGÊNITA É A PRINCIPAL CAUSA DE SURDEZ NEUROSSENSORIAL NÃO-HEREDITÁRIA NA INFÂNCIA. |
|
|
Síndrome da rubéola congênita |
Só acontece se a infecção materna ocorre nas primeiras 16 semanas, preferencialmente nas primeiras 8. Risco de transmissão do vírus da rubéola é alto no primeiro trimestre e nas últimas semanas de gestação. Clínica: - Coriorretinite com aspecto em sal e pimenta - Catarata congênita--> ausência de reflexo vermelho. - Surdez: manifestação mais comum - Cardiopatia congênita: a mais comum é a PCA--> sopro em maquinaria ou maria fumaça. Pode estar acompanhada por estenose da artéria pulmonar. - Diabetes mellitus tipo 1 é manifestação tardia. A criança com infecção congênita pode eliminar o vírus por todo o primeiro ano de vida ou mais. |
|
|
Microcefalia definição e avaliação |
Em crianças nascidas com 37 semanas: --> Sexo masculino < 30,54 cm --> Sexo feminino. < 30,24 cm Pode haver presença de microcefalia e desenvolvimento neurológico normal. Avaliação: - USG transfontanela é o exame de escolha - TC de crânio: quando fontanela pequena ou dúvida diagnóstica |
|
|
Doença da Membrana Hialina ou Síndrome do Desconforto Respiratório - Fatores de Risco e Proteção |
Risco: - Prematuridade - Asfixia - Sexo masculino - Diabetes mellito materno Insulina diminui produção de surfactante Proteção: Todo fator que aumenta a produção de CORTISOL. - Ruptura prolongada de membranas - Sofrimento fetal crônico RN PIG tem maturação pulmonar maior que o RN GIG. |
|
|
Doença da Membrana Hialina ou Síndrome do Desconforto Respiratório - Fisiopatologia/clínica/ Rx |
FISIOPATOLOGIA: Falta de surfactante--> colabamento alveolar durante a expiração - Diminuição do tempo de troca gasosa com hipoxemia - Aumento do trabalho respiratório - Hipercapnia com acidose respiratório CLÍNICA: Desconforto respiratório que surge nas primeiras 6h. RX: - Infiltrado reticulogranular difuso ou aspecto em vidro fosco/moído - Aerobroncogramas - Volume pulomonar diminuído- capacidade residula pulmonar diminuída |
|
|
Doença da Membrana Hialina ou Síndrome do Desconforto Respiratório - Tratamento e prevenção |
Tratamento: CPAP nasal- mantem pressão 5-10cm H20
Ventilação mecânica - DMH grave - Hipoxemia apesar do CPAP - Acidose respiratória - Apneia persistente
Surfactante pulmonar Apenas se ventilação mecânica
ATB Até o resultado da cultura estar disponível
Prevenção: - Corticoide antenatal - CPAP em sala de parto - Evitar parto prematura/asfixia |
|
|
Pneumonia/ Sepse neonatal Precoce x Tardia |
Precoce: - Primeiras 48h de vida - Mecanismo: ascendente ou intraparto - Agentes: S. agalactiae, enterobacterias (E.coli) e Listeria
Tardia: - Após o 7° dia de vida - Agentes: - Mesmos da sepse precoce - De infecção comunitária - De infecção nosocomial
--> Estafilococos coagulase negativo e aureus e gram negativos |
|
|
Pneumonia/ Sepse neonatal Fatores de risco |
- Bolsa rota > 18h - Corioamnionite - Colonização por GBS - Prematuridade - Baixo peso ao nascer - Asfixia - Sexo masculino |
|
|
Pneumonia/ Sepse neonatal Exames e tratamento |
- Rx: igual ao da DMH - Hemograma, PCR, pró-calcitonina - Neutropenia - Relação I/T ≥ 0,2 - Hemocultura - Cultura de LCR
- Urinocultura - Apenas na sepse tardia - Na precoce se malformação urinária
TRATAMENTO: - Precoce: A (P) +A Ampicilina + aminoglicosídeo Penicilina cristalina
- Tardia: Cobrir estafilo e gram negativo ATB varia |
|
|
Prevenção da sepse pelo GBS |

|
|
|
Taquipneia Transitória do RN = Síndrome do Pulmão Úmido Fisiopatologia e fatores de risco |
Retardo na reabsorção do líquido pulmonar que causa: - Redução de complacência pulmonar - Aumento do trabalho respiratório - Edema de vias aéreas que causa aprisionamento de ar e hiperinsuflação.
Fatores de risco: - CESAREA ELETIVA - sexo masculino - Asfixia - Macrossomia - Prematuridade tardia - Asma materna, uso de betamiméticos pela mãe - Sedação materna |
|
|
Taquipneia Transitória do RN = Síndrome do Pulmão Úmido Clinica/Rx/ TTM/ Prevenção |
Clínica: - Desconforto leve a moderado com início nas primeiras horas de vida. - Resolução < 72h Rx: Congestão hilar, aumento de trama vascular Líquido cisural, derrame pleural Hiperinsuflação TTM: -Oxigenioterapia- FiO2 de 0,4 não mais - Suporte Prevenção: Evitar a cesárea eletiva |
|
|
Síndrome da Aspiração Meconial (SAM)- Etiopatogenia |
Líquido amniótico meconial em 10-15% dos partos. Parte irá aspirar e desses apenas uma fração desenvolve SAM Feto a termo ou pós-termo com asfixia. - Aumento de peristalse e relaxamento de esfíncter anal - Aumento de movimentos respiratórios Em via aérea inferior: - Obstrução parcial: obstrui durante expiração--> hiperinsuflação Pode haver barotrauma- pneumotórax/ pneumomediastino - Diminuição de complacência pulmonar - Obstrução completa-- atelectasia - Pneumonite química pela grande inflamação - Infecção secundária |
|
|
Síndrome da Aspiração Meconial (SAM)- clínica/Rx/ TTM |
Clínica: - Desconforto respiratório GRAVE nas primeiras horas - Impregnação meconial em pele, unha, cordão umbilical - Pneumotórax - Infecção secundária Rx: - Infiltrado grosseiro Áreas de atelectasia e consolidação alternadas com áreas de hiperinsuflação - Pneumotórax - Volume pulmonar aumentado TTM: - Suporte ventilatório - Surfactante: inflamação diminui ação de surfactante. Indicação não é rotineira. - ATB: pode ser indicada |
|
|
Hipertensão Pulmonar Persistente Neonatal - HPPN |
Pode ser complicação da SAM, de outras patologias ou idiopática. --> Hipoxemia, hipercapnia e acidose aumentado resistência de leito capilar pulmonar--> hipertensão pulmonar. Shunt direita-esquerda é mantido pelo canal arterial e forame oval. Clínica: Desconforto respiratório, taquipneia e cianose progressivos. Labilidade na oxigenação. Sopro de regurgitação tricúspide Hiperfonese de B2. Saturação pré e pós ductal: Diferença acima de 5% na SatO2. ECO: estima a pressão pulmonar TTM: Óxido nítrico inalatório Alterações anatômicad têm pior prognóstico. |
|
|
Reanimação neonatal Decisão do tempo de clampeamento do cordão e realização ou não dos passos iniciais |
1- A termo, respira e tônus em flexão Criança vai para o colo materno e faço o clampeamento tardio. 2- Não respira OU não tem tônus adequado Clampeamento imediato do cordão maos mesa de reanimação 3- Pré-termo que respira e tem tônus em flexão ≥ 34 semanas: clampeamento tardio + mesa de reanimação
< 34 semanas: clampeamento em 30- 60s + mesa de reanimação. |
|
|
Qual o principal parâmetro para se indicar a reanimação neonatal? |
Frequência cardíaca |
|
|
Após a VPP qual o primeiro parâmetro a apresentar melhora |
Frequência cardíaca |
|
|
Fluxograma da reanimação neonatal |

Pah 25 apostila 4 |
|
|
Quais as indicações para a intubação traqueal? |
- Ventilação com máscara favila não efetiva - Necessidade de aplicar massagem cardíaca - Presença de hérnia diafragmática |
|
|
Qual a única diferença na conduta em neonato com líquido meconial |
Se não responder à VPP após conferência da técnica, posso interromper para realizar a aspiração traqueal. |
|
|
Sinais de icterícia patológica |
- Icterícia nas primeiras 24h de vida - Velocidade de acumulação > 5mg/dL/dia - Bilirrubina > 12mg/dL (Zona de Kramer III) - Icterícia persistente A termo > 7- 10 dias Pré-termo > 10- 14 dias - Sinais de colestase |
|
|
Causas de icterícia precoce (primeiras 24h) |
DOENÇAS HEMOLÍTICAS - Incompatibilidade Rh Coombs direto: positivo - Incompatibilidade ABO Coombs direto: positivo ou negativo - Esferocitose Coombs direto: NEGATIVO Não é anemia imunomediada - Deficiência de G6PD Coombs direto: NEGATIVO Não é anemia imunomediada |
|
|
Exames a serem solicitados em caso de icterícia precoce |
- BT e frações - Hematócrito e reticulócitos - Hematoscopia - Tipo sanguíneo ABO e Rh - Coombs direto |
|
|
Mãe: tipo O, Rh +, Feto: tipo A, Rh+, Coombs direto negativo, presença de esferócitos Diagnóstico? |
Poderia ser incompatibilidade ABO ou esferocitose. Escolho incompatibilidade ABO, pois é muito mais comum!!! |
|
|
Icterícia neonatal tardia - Causas |
SEM COLESTASE - Icterícia do aleitamento materno - Icterícia do leite materno COM COLESTASE São englobadas sob o termo de colestase neonatal. - Atresia de vias biliares--> é a causa mais temida. |
|
|
Icterícia do leite materno |
É LATE: ocorre após a primeira semana de vida. A criança recebe alguma substância no leite da mãe que dificulta a excreção de bilirrubina. Criança saudável, bom ganho ponderal, sem alterações em exames. Conduta: - Suspender aleitamento materno temporariamente--> níveis de bilirrubina vão cair em 48h. Após a reintrodução do leite materno--> bilirrubina não aumenta. |
|
|
Icterícia do aleitamento |
Ocorre na primeira semana de vida. Existe história de dificuldade de aleitamento--> baixa ingesta de leite--> diminuição do transito intestinal--> aumento do ciclo êntero-hepático--> icterícia. Criança tem baixo ganho ponderal. Conduta: - Orientar aleitamento correto |
|
|
Atresia de vias biliares |
Exame físico: fígado aumentado, liso, indolor. Pode haver esplenomegalia. Biópsia hepática é o exame mais importante na avaliação de colestase neonatal.
Portoenterostomia de Kasai até a oitava semana. +- até 60 dias.
Se após 8 semanas ou resposta insatisfatória à cirurgia de Kasai: Transplante hepático. |
|
|
TTM da hiperbilirrubinemia indireta |
Fototerapia: A decisão deve ser feita guiada pelo gráfico. Caso não seja possível: - Icterícia nas primeiras 24h - Bilirrubina > 17
Exsanguineotransfusão: - Se não tenho tempo da fototerapia agir - Substituo sangue do paciente por outro - Normalmente nos casos graves de incompatibilidade Rh. |
|
|
Encefalopatia bilirrubínica |
A fração livre da bilirrubina indireta tem a capacidade de se difundir e impregnar as células do SNC.
Kernicterus: são as sequelas advindas da encefalopatia.
Encefalopatia bilirrubínica aguda é dividida em 3 fases: Fase 1: hipotonia Fase 2: hipertonia e opstótono Fase 3: hipotonia após a 1ª semana
75% dos RN falecem Dos que sobram a maioria desenvolve kernicterus. |
|
|
Quais as condições associadas à hérnia diafragmática que contribuem para o quadro de insuficiência respiratória do RN? |
- Hipoplasia Pulmonar - Hipertensão Pulmonar Persistente Neonatal |
|
|
Fatores de risco para icterícia patológica em RN ≥ 35 semanas de IG |

|
|
|
Leucometria global de um RN |
9.000- 30.000 céls/mm3 |
|
|
Pensar em hérnia diafragmática CONGÊNITA quando |
Dispneia + Abdome Escavado |
|
|
A maioria dos casos de anafilaxia ocorre por alérgenos... |
ALIMENTARES, especialmente o amendoim |
|
|
Diagnóstico da anafilaxia |
Início agudo após exposição a alérgeno provável com 2 ou mais dos sistemas afetados:
- PELE e/ou MUCOSAS urticária, angioedema, prurido
- RESPIRATÓRIO dispneia, sibilos, estridor, hipoxemia
- CARDIOVASCULARES hipotensão, síncope
- GASTROINTESTINAIS cólica abdominal, vômito, diarreia
Ou Hipotensão após exposição a alérgeno CONHECIDO |
|
|
TTM da anafilaxia |
Na seguinte ordem:
1- CAB da ressucitação
2- Adrenalina 0,01 mg/Kg IM posso repetir até 3 vezes a cada 10 min
3- Anti-histamínico H1 e H2 EV ou IM
4- Fluidos isotônicos SF 0,9% - 30ml/Kg na 1ª hora
5- Salbutamol NBZ
6- Metilprednisolona 1mg/Kg EV 6/6h
Manter o paciente em osbervação - Caso leve: 6- 8h - Caso grave: 24-48h
Corticoide VO e anti-hsitamínico H2 de 2ª geração por 7 dias para casa. |
|
|
Hipotensão arterial por idade |
1- 28 dias: PAs < 60 1- 12 meses: PAs < 70 1- 10 anos: PAs < idade x 2 + 70 > 10 anos: PAs < 90 |
|
|
Quais fatores interferem na PA da criança? |
- Gênero - Idade - Altura |
|
|
Como medir a PA na criança |
- 3 medidas alteradas para confirmar diagnóstico de hipertensão - Sempre considerar o pior diagnóstico - Tem que estar em repouso por 30 minutos Criança sentada, meço em MSD! |
|
|
Relações entre manguito e braço |
- Largura do manguito tem que ser 40% da circunferência braquial
- Largura do manguito tem que ser 2/3 do comprimento do braço
- Comprimento do manguito tem que ser 75-100% do comprimento do braço. |
|
|
Classificação da HAS na criança |
NORMAL < p 90
Pressão Arterial Elevada: p90- p95
Hipertensão I: p95 - p99 + 5
Hiperntesão II: > p99 +5 |
|
|
Hérnia diafragmática congênita (HDC) |
Hérnia de Bochdaleck
Tem localização póstero-lateral no diafragma esquerdo. Tamanho do defeito é muito variável. |
|
|
Hérnia diafragmática à direita |
Hérnia de Morgagni |
|
|
Clínica da HDC |
Normalmente--> desconforto respiratório nas primeiras 24h horas de vida + Abdome escavado + Hipotensão arterial (queda do retorno venoso). Quanto antes aparecem os sintomas, maior a gravidade. Associada a: - Hipoplasia pulmonar - Má-formações cardíacas como a hipoplasia do coração |
|
|
HDC - Diagnóstico |
Pré-natal: - USG de alta resolução: a partir 11ª semana Desconfio se polidramnia - Pós-natal: radiografia simples de tórax |
|
|
TTM da HCD |
Não é uma emergência cirúrgica, é uma emergência fisiológica. - Estabilização pré-cirúrgica nas primeiras 12-48h de vida - Intubar antes de ventilar - SNG com pressão negativa - Cirurgia |
|
|
Variáveis presentes no APGAR |
CRITC
C- Cor R - Respiração I - Irritabilidade reflexa T - Tônus muscular C - Coração (FC) |
|
|
Freio lingual curto - Idade cirúrgica |
Frenotomia no 1° ano de vida, antes do início da fala. |
|
|
Hemangioma - Idade cirúrgica |
Prolifera até os 2 anos. Até os 7 anos tende a involuir. Cirurgia: - Após os 7 anos de idade - Antes dos 7 anos se prejuízo funcional Conduta clínica: - Se antes dos 7 anos, família insistir para operar--> propanolo VO e infusão de corticóide. |
|
|
Linfangioma - Idade cirúrgica |
É má formação de vasos linfáticos Conduta: - Exérese completa sempre que possível Se não possível: aspirar linfa e injetar bleomicina (subst. esclerosante) |
|
|
Apêndice pré-auriculares- Idade cirúrgica |
"Brincos naturais"
Conduta: - Exérese ao diagnóstico |
|
|
Sinus pré-auricular ou coloboma auris- Idade cirúrgica |
Faz comunicação entre meio externo e cartilagem. Predispõe a infecções.
Conduta: - Exérese ao diagnóstico |
|
|
Fístulas Branquiais- Idade cirúrgica |
Remanescente do sistema branquial fetal. A mais comum é a do segundo arco branquial--> se exterioriza na frente do externocleidomastoideo e comunica com a cavidade oral.
Clínica: vazamento de saliva pelo pescoço
Conduta: - Exérese |
|
|
Cisto tireoglosso |
É o cisto cervical mais comum. Obrigatoriamente de linha média. Cisto é remanescente donprocesso de migração da toreoide da base da língua para a base do pescoço. Conduta: - Exérese completa ao diagnóstico Devo avaliar antes a presença de tireoide tópica. - Se não houver tireoide tópica--> exérese parcial. |
|
|
Hérnia umbilical - Idade cirúrgica |
Mais comum: meninas negras
Conduta: - Expectante até 4-6 anos - Acompanhar de 6 em 6 meses. - Antes dessa época se estrnagular ou encarcerar Como dou ponto na aponeurose: repouso por 30 dias. |
|
|
Hérnia epigástrica - Idade cirúrgica |
É gordura pré-peritoneal através da linha alba. Dói porque a gordura é altamente inervada. Conduta: - Herniorrafia ao diagnóstico |
|
|
Hérnia Inguinal - Idade cirúrgica |
- Na criança é sempre indireta pela persistência do conduto peritônio vaginal. - Órgão mais herniado: íleo distal - Mais comum à direita
Hérnia do lado esquerdo. Exploro o direito, se: - Menor de 1 ano - Risco cirúrgico alto |
|
|
Hérnia Inguinal não complicada - Idade cirúrgica |
Herniorrafia eletiva |
|
|
Hérnia Inguinal encarcerada - Idade cirúrgica |
Conduta: - Analgesia VO - Elevação da pelve e redução manual - Internar por 24-48h - Operar eletivamente
Se não conseguir redução manual: - Cirurgia de urgência |
|
|
Hérnia Inguinal estrangulada- Idade cirúrgica |
Clínica: - Abaulamento inguinal fixo - Sintomas obstrutivos: vômitos, distensão, parada de eliminação de flatos e fezes - Sinais de isquemia: pele arroxeada com sinais flogísticos... Conduta: NÃO TENTAR REDUZIR Herniorrafia de urgência |
|
|
Criptorquia = Testículo ectópico Intracanalicular |
Testículo é palpável em canal inguinal Conduta: Orquipexia após os 6 meses de idade |
|
|
Criptorquia = Testículo Ectópico Não palpável em região inguinal |
Suponho que esteja na cavidade abdominal Laparoscopia após os 6 meses de idade: - Normal--> Orquipexia - Atrofia < 30% --> Orquipexia - Atrofia > 70% --> Orquipexia - Agenesia = não achei Riscos do testículo intra-abdominal: - Atrofia - Câncer (SEMINONA principalmente) Criança deve ser sempre acompanhada pelo risco de câncer testicular |
|
|
Testículos retráteis - Idade cirúrgica |
Testículos retráteis = ficam mais altos na bolsa escrotal. Tende a melhorar com a puberdade. Conduta: - Expectante até a puberdade com avaliações anuais - Se hipotrofia: orquipexia |
|
|
Hidrocele - Idade cirúrgica |
Acorda com o escroto pequeno e ao longo do dia vai aumentando pelo acúmulo de líquido.
Exame confirmatório: - TRANSLUMINAÇÃO
Conduta: - Expectante até 1 ano |
|
|
Varicocele - Idade cirúrgica |
São varizes escrotais = causa mais comum de hipofertilidade masculina Até agora era tudo mais à direita. Varicocele: mais comum à esquerda Conduta: - Ligadura do plexo pampiniforme se hipotrofia ou desconforto |
|
|
Fimose complicada- Idade cirúrgica |
Fisiológica até os 3 anos de idade
Quando operar < 3 anos?
1- Balapostite Pus e secreção na ponta do pênis Conduta: Amox ou cefalexia por 7 dias e depois postectomia
2- Estenose do meato prepucial Devido à fibrose do prepúcio pela massagem
3- ITU de repetição
4- Parafimose A glande é exposta, mas não retorna É urgência urológica pela sofrimento vascular. Fazer redução manual!! Analgésico + anti-inflamatórios para casa. |
|
|
Fimose- Idade cirúrgica |
Conduta: Postectomia eletiva entre 3 e 5 anos. Técnica: postectomia com anel de plastibel ou tradicional Clínico: Corticóide tópico (ex.: mometasona) por 60 dias 2x/dia. Massagem está proscrita Não resolver: esperar a idade cirúrgica |
|
|
Exuberância de prepúcio |
Postectomia Higiene muito comprometida--> Predispõe à DST e à câncer de pênis |
|
|
Hipospádia- Idade cirúrgica |
Malformação peniana mais frequente. Caractrísticas: - Meato uretral ventral - Prepúcio só no dorso do pênis - Graus variáveis de curvatura peniana Conduta: - Plástica peniana entre 6-18 meses Sonda por 7 dias Não tem memória não tem ereção noturna. Se hipospádia proximal + testículo não palpável--> - Investigação de sexo por cariótipo e imagem |
|
|
Sinéquia de pequenos lábios |
Conduta: -Creme de estrogênio 2×/dia por 60 dias Não resolveu: - Separação cirúrgica e depois + creme de estrogênio 2×/dia por 60 dias |
|
|
Polidactilia não articulada- Idade cirúrgica |
Conduta: - Exérese do dedo extra logo após o nascimento |
|
|
Polidactilia articulada |
Raio-X antes para não tirar o dedo errado Desarticulação e exérese do dedo extra-numerário. |
|
|
Tríade da síndrome do bebê sacudido |
- Lesões esqueléticas - fratura de arco costal
- Hemorragia subdural
- Hemorragias retinianas Idade mais comum: < 6 meses Até crianças pequenas podem ter 1/3 morre rapidamente 45% evolui com sequelas |
|
|
Classificação de Waterlow |
Leva em consideração os seguintes graficos - PEEI 90-95 Peso/Estatura e Estatura/Idade
Peso/Estatura: Peso for ≤ 90% do peso adequado para a idade--> MAGRO
Estatura/Idade: Estatura ≤ 95% da estatura adequada para a idade --> BAIXO
- Nem magro, nem baixo: Eutrófico - Magro: desnutrição aguda - Magro e baixo: desnutrição crônica - Baixo: desnutrição pregressa sem recuperar déficit de altura. |
|
|
Gráficos utilizados pelo MS para cada idade |

|
|
|
Classificação nos gráficos da OMS |

|
|
|
Ganho de peso no 1° ano de vida |
Perde 10% nos primeiros dias e recupera até 10-14 dias. 1° tri: 700 g/mês 2° tri: 600 g/mês 3° tri: 500 g/mês 4° tri: 400 g/mês Duplica o peso com 4-5 meses. Triplica o peso com 1 ano. |
|
|
Ganho em estatura nos primeiros anos de vida |
Ao nascer: 50cm 1° semestre: 15cm 2° semestre: 10cm Primeiro ano: 25 cm Segundo ano: 12cm Pré-escolar: 7-8 cm/ano Escolar: 6-7 cm/ ano |
|
|
Ganho de perímetro cefálico no 1° ano |
Nasce com 35cm
1° tri: 2cm/mês 2° tri: 1cm/mês 9 cm ao final de 6 meses! 2° semestre: 0,5cm/mês 12cm ao final de 1 ano! |
|
|
3 fases no tratamento de uma paciente desnutrido |
- Estabilização - Reabilitação - Acompanhamento |
|
|
Estabilização |
Tratar condições que levam a risco iminente de morte. Duração: 1 semana Corrigir: - Hipotermia - Hipoglicemia: preferncialmente com dieta 2/2 ou 3/3h. - Dist. hidroeletrolíticos: solução vom menos sódio e mais potássio. - Dieta para prevenir catabolismo - Suplementar: K, Mg, Zn, vit. A e ác. fólico. - Antibioticoterapia: sempre assumo que existe indecção |
|
|
Síndrome de realimentação |
Aparece na estabilização quando é oferecido dieta em excesso. Quadro de súbito anabolismo. Principal marcador: hipofosfatemia grave |
|
|
Reabilitação ou Crescimento Rápido |
Dura 2-6 semanas Sinal que indica que a criança esta apta para entrar nessa fase: RETORNO DO APETITE --> Dieta hiperproteica e hipercalorica --> Suplementação de ferro |
|
|
Acompanhamento |
Família e criança são acompanjadas ambulatorialmente. Recebe alta se: ≥ escore z -2 OU ≥ 125mm de circunferência braquial |
|
|
Baixa estatura- Definição |
OMS: < p3 OU <EZ-2
NCHS: < p5 (unirio) |
|
|
Qual o primeiro parâmetro a se alterar nas condições mórbidas de baixa estatura? |
Velocidade de crescimento CAI |
|
|
Valor mínimo da velocidade de crescimento |
5cm/ano Abaixo disso é patológico! |
|
|
Alvo genético para a altura |
Meninas: (altura da mãe + altura do pai -13cm)/ 2 Meninos: (altura da mãe + altura do pai +13cm)/ 2 Abaixo de 1DP do alvo genético tem algo errado--> avaliar |
|
|
Como descobrir IO |
RX de mão esquerda |
|
|
Variantes normais do crescimento |
- Baixa Estatura Familiar Pais baixos IO = IC > IE - Retardo Constitucional do Crescimento e Puberdade Não tem pais baixos IO = IE < IC |
|
|
Investigação de velocidade de crescimento anormal |
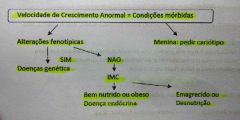
|
|
|
Obesidade- classificação |
0-5 anos (incompletos): EZ > +3 ---- obesidade EZ > +2 ---- sobrepeso EZ > +1 ---- risco de sobrepeso 5-10 anos: EZ > +3 ---- obesidade grave EZ > +2 ---- obesidade EZ > +1 ---- sobrepeso |
|
|
TTM - obesidade infantil |
Planejamento dietético: - Explicar obesidade e consequências - Mudar hábitos alimentares - Quantidade: mais porções de menor quantidade - Qualidade: é o último a mudar
Atividade física: - 1h/dia de atividade física lúdica - Diminuir atividades de tela
Farmacológico: - Principalmente para adolescentes - Um dos últimos passos |
|
|
M1- Tanner |
Mama pré-pubere |
|
|
M2 - Tanner |
Broto mamário Tecido glandular apenas subareolar. Deve ocorrer entre 8-13 anos. |
|
|
M3 - Tanner |
Crescimento de mama e aréola. Poco de crescimento: 8-9cm/ano. |
|
|
M4 - Tanner |
Aréola faz projeção acima do corpo da mama. Nesse período ocorre a menarca. Menina cresce mais 5-6cm. Entre menarca e telarca: 2-2,5 |
|
|
M5 - Tanner |
Mama adulta. |
|
|
G1- Tanner |
Testículo, pênis e bolsa escrotal pré-puberes |
|
|
G2- Tanner |
Aumento testicular ≥ 4ml. - Orquidomêtro de Parder. - Entre 9-14 anos. |
|
|
G3 - Tanner |
Aumento em comprimento do pênis |
|
|
G4- Tanner |
Aumento em comprimento e diâmetro do pênis. Contorno da glânde se sobressai do contorno do pênis. Pico do estirão: 9-10cm/ano. |
|
|
G5 -Tanner |
Genitália adulta |
|
|
P1 -Tanner |
Pelo pré-pubere Claro, esparso, fino |
|
|
P2- Tanner |
Pelo fino, preto, esparso e liso. Mulher: grandes lábios Homem: base de pênis |
|
|
P3- Tanner |
Pelo mais escuro, mais encaracolado Mulher e homem: sínfise púbica |
|
|
P4- Tanner |
Pelo do tipo adulto em grande quantidade. Não atinge raiz de coxa. |
|
|
P5- Tanner |
Pelo que atinge a raiz de coxa me homens e mulheres. |
|
|
P6- Tanner |
APENAS PARA HOMENS. Alguns autores de são paulo consideram essa classificação. É a pilificação abdominal em forma de losango. |
|
|
Puberdade Precoce Central ou Verdadeira |
É sempre isossexual! Menina: - 90% idiopática entre 6 e 8 anos!
Menino: > 50% existe doença de base
Doença de base mais comum: - Hamartoma hipotalâmico - Puberdade precoce central + - Crises convulsivas gelásticas
Tumor de SNC que causa atraso puberal: - cranioFARingioma |
|
|
Puberdade Precoce Periférica ou pseudopuberdade |
Pode ser iso ou heterossexual. - Tumores gonadais - Cistos ovarianos - Tumor/ hiperplasia de adrenais |
|
|
Hiperplasia Adrenal Congênita |
Deficiência de 21-hidroxilase com Acúmulo de 17-OH-progesterona.
FORMAS CLÁSSICAS: - Perdedora de sal É a forma mais grave Período neonatal- vômitos, desidratação, hipercalemia, acidose, hiponatremia, puberdade precoce (menino) e virilização (menina).
- Virilizante simples Existe função residual da 21-hidroxilase. Virilização pós-natal nonsexo feminino e masculino. Laboratório: acúmulo de 17-OH-progesterona
FORMAS NÃO CLÁSSICAS: -São muito variáveis. |
|
|
Investigação de Puberdade Precoce |

|
|
|
Tratamentonde Puberdade Precoce Central Idiopática |
Leuprorrelina- análago mo GnRH. Estabelece estímulo constante que bloqueia o eixo Hipotálamo-hipófise. |
|
|
Enxaqueca na infância |
É uma das causas mais comuns de cefaleia na infância. Clínica: Paroxísmos de cefaleia com dor abdominal, náuseas e vômitos. TTM: Pode ser aliviada com repouso Medicamentos abortivos: paracetamol ou ibuprofeno Se necessário: triptanos Quimioprofilaxia: Se atrapalhar atividades de vida diária + Técnicas de relaxamento + Evitar fatores desencadeantes |
|
|
Fibrose cística |
Doença autossômica recessiva
Clínica: - Sintomas respiratórios agudos ou persistentes - Desnutrição - Baixo crescimento - Alterações fecais - Íleo meconial - História familiar - Distúrbios eletrolíticos - Prolapso retal - Pólipos nasais/ sinusopatia - Bronquoectasias em lobos inferiores - Infertilidade em homens
Dx: - Triagem: teste do pezinho (dosagem do tripsinogênio)
- Confirmatório: teste do suor (aumento do cloro nas secreções > 60mEq/L)
Diagnóstico: duas dosagens de tripsinogênio (aumentado) + 2 testes do suor. |
|
|
Miliária |
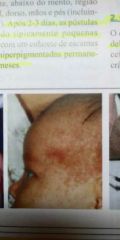
Lesões vesicopapulosas por obstrução de glândulas sudoríparas. Ocorre por: sudorese excessiva. Locais: fronte, região cervical e axilar. TTM: compressa fria e resfriamento do ambiente |
|
|
Eritema tóxico |
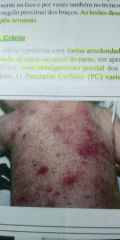
É lesão benigna. Aparece 3 dias após o nascimento e desaparece em 1 semana. |
|
|
Bossa serossanguínea e cefaloematoma |
Bossa serossanguínea = hematoma subgaleal que ultrapassalinhas de sutura. Desparece em alguns dias. Cefaloematoma = hematoma subperiosteal. Não ultrapassa linhas de sutura. Desaparece em 2 semanas- 3 meses. |
|
|
Craniotabes |
Área amolecida e deprimida no osso parietal por compressão durante o trabalho de parto |
|
|
Reflexo de Moro |
Levanto a criança da maca na posição supina e desço rapidamente para conseguir flexão de cabeça e pescoço. Resultado: adução e flexão de extremidades superiores e pecoço.
Aparece: 28-32s IG Some: 4 meses (parte); 6 meses (completamente) |
|
|
Reflexo de preensão palmar |
Aparece: 28-32s IG Some: 3- 4 meses |
|
|
Reflexo de preensão plantar |
Some: 15 meses |
|
|
Reflexo de apoio plantar e marcha |
Some: 2 meses |
|
|
Relfexo de sucção |
Desaparece em vigília: 3 meses Desaparece durante o sono: 6 meses |
|
|
Reflexo de Expulsão |
Ao tocar a língua do lactente, ele faz movimentos de protrusão da mesma. Desaparecimento: 2 meses |
|
|
Reflexo do Paraquedista |
Seguro o lactente pels região ventral e o aproximo da mesa bruscamente. Resposta: estende braços e abre as mãos. Aparece: 8-9 meses e permanece por toda a vida. |
|
|
Manobras de Barlow e Ortolani |
Rastreio de displasia de quadril. Barlow: Induzir deslocamento. Polegar na virilha e 4° e 5° dedos nos trocânteres femorais. Coxa em adução e forço para trás = Fecha e empurra Ortolani: Para reduzir a cabeça femoral Polegar na virilha e 4° e 5° dedos nos trocânteres femorais. Abdução da coxa com tração para frente--> abre e puxa. |
|
|
Gastrosquise x Onfalocele |
Gastrosquise: - É mais frequente - Defeito de fechamento da parede abdominal lateral à linha média--> PARAUMBILICAL. - Intestino é eviscerado, não havendo cobertura de pele ou membrana. - Não associada com outros defeitos ou malformações. Onfalocele: -Herniação de conteúdo abdominal pela base de cordão umbilical recoberto por saco, sem pele. - Muito associada com anomalias ou síndromes |
|
|
Síndrome de Pierre-Robin |
Anomalia congênita - Hipopladia de mandíbula = micrognatia - Deslocamento posterior da língua = glossoptose --> obstrução de via aérea. - Fenda palatina RN nasce em franca dificuldade respiratória. |
|
|
Teste do pezinho |
Deve ser feito entre 3° e 7° dia de vida. Não antes de 48h e não depois 30ndias de vida. Pequena punção do calcanhar - Hipotireoidismo congênito: TSH e T4 - Fenilcetonúria: fenilalanina - Hemoglobinopatias (An. falcif.): eletroforese de proteínas - Fibrose Cística: tripsina imunorreativa - Hiperplasia Adrenal Congênita: dosagem de 17-OH-progesterona - deFiciência de Biotinidase: doso a atividade da enzima biotinidase |
|
|
Teste do olinho ou teste do reflexo vermelho |
Oftalmoscópio à distânvia de 1 braço dos olhos da criança. Normal: reflexo vermelho brilante Anormal: avaliação oftalmológica. |
|
|
Teste do coração: oximetria da pulso |
Avalia cardiopatias congênitas críticas = débito pulmonar ou sistêmico depende do canal arterial. Feito entre 24-48h MSD = Sat pré-ductal MI = Sat pós-ductal Normal: - Ambos ≥ 95% E - Diferença ≤ 2% Anormal: Repetir em 1 hora Continuar anormal: ECO em 24h. |
|
|
Tesye de triagem neonatal obrigatórios |
- Pezinho - Ouvidinho - Olinho - Coraçãozinho |
|
|
Dieta enteral em prematuros (volume e frequência) |
20 ml/Kg/dia de 3/3 ou 4/4 horas. Com leite humano fortificado. |
|
|
Dieta parenteral em prematuros - Indicações |
1) Prematuro com menos de 1.500g em associação a dieta enteral mínima.
2) Prematuro com > 1.500g sem dieta enteral adequada até o 3° dia de vida. |
|
|
Profilaxias em prematuros extremo baixo peso ( < 1.000g) |
Antibioticoprofilaxia - Ampicilina + Gentamicina Hiperbilirrubinemia - Fototerapia profilática mas primeiras 24h. |
|
|
Pós-maturidade exame físico |
Ao exame físico: - Ausência de lanugem - Redução de verniz caseoso - Unhas longas - Pelos abundantes em couro cabeludo - Pele descamativa - Maior vivacidade |
|
|
Pós-maturidade - complicações |
- Sofrimento fetal: feto continua crescendo e placenta para com 37s. -Asfixia - SAM - HPPN - Hipoglicemia - Hipocalcemia - Policitemia |
|
|
Paralisiabde Erb-Duchenne |
Lesão de C5 e C6. RN não consegue abduzir o membro, girar lateralmente ou supinar antebraço. Posição indolor de adução, rotação interna de braço e pronação de antebraço. Reflexo de Moro ausente do lado afetado. Pode haver paralisia do frênico junto C3 a C5. |
|
|
Paralisia facial periférica |
Paralisia da hemiface. 90% dos casos ocorrem pelo uso de fórceps. Prognóstico é bom com recuperação completa em 90% dos casos. |
|
|
Meningocele |
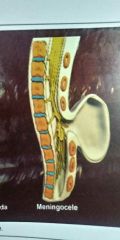
É defeito de fechamento do tubo neural. Herniamento de meninges por arco vertebral que não se fechou. Medula esta em sua posição original.
|
|
|
Meningomielocele |
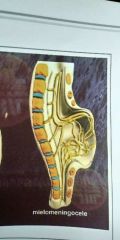
É defeito de fechamento do tubo neural. Herniação de medula e meninges através da coluna. Normalmente ocorre em região lombossacra. |
|
|
Encefalocele |
Comonse fosse meningomielocele do encéfalo. Possui elementos nervosos e meningeos. Mais comum em região occipital. |
|
|
Anencefalia |
Defeito de fechamento do neuróporo anterior--> não desenvolve encéfalo, calota craniana e pele. |
|
|
Atresia duodenal |
Relacionada com sd de Down Vomitos bilosos SEM distensão abdominal Diagnóstico: RX com dupla bolha |
|
|
Retinopatia da prematuridade |
Proliferação anormal de vasos sanguíneos retinianos. Fatores de risco: - Prematuridade - Baixo peso ao nascer - Exposição prolongada a altos níveis de oxigênio 1°) Vasoconstrição de vasos com retina avascular e hipóxica 2°) Angiogênese desordenada pelo estímulo hipóxico prolongado. 3°) Tecido mesenquimal retiniano 90%: resolução espontânea 10%: baixa acuidade visual em diferentes graus. Dx: oftalmoscopia indireta TTM: - Avascular: crioterapia da retina avascular - Proliferativa: fotocoagulação com laser Prevenção: NÃO HÁ. |
|
|
Displasia congênita do quadril |
É desenvolvimento anormal da articulação coxofemoral Fatores asociados: - Sexo feminino - História familiar + - Oligodramnia - RN grandes - Primeira gestação Dx: - Testes de Barlow e Ortolani - USG--> até os 6 meses de vida TTM: - Até os 6 meses uso o colete de Pavlik. |
|
|
Persistência do Canal Arterial (PCA) |
Causa roubo de sangue da circulação sistêmica para a pulmonar. - Presente em 30% dos RN prematuros de extremo baixo peso. - Infrequente em RN a termo. Clínica: Aumento do fluxo pulmonar: - Deterioração respiratória - Congestão Pulmonar - Risco de hemorragia pulmonar - Risco broncodisplasia pulmonar Diminuição do fluxo sistêmico - Maior incidência de enterocolite necrosante - Hemorragia intraventricular Dx: ECOCARDIOGRAMA COM DOPPLER TTM: - Indometacina (fecha canal arterial) - Ligadura cirúrgica, se - Refratário à indometacina - Contraindicação à indometacina |
|
|
Constipação no período neonatal |
A não eliminação de mecônio nas peimeiras 24-36h de vida deve levantar suspeitas de condições obstrutivas do trato intestinal. --> Plug Meconial: é rolha vicosa de material meconial impactada geralmente na região anorretal. É manifestação de varias situações: - Opióide pela gestante - Doença de Hirschprung - Uso de sulfato de Magnésio... --> Fibrose Cística Existe plug meconial chamado de íleo meconial, pois sua impactação ocorre no íleo terminal. --> Doença de Hirschprung |
|
|
Primeira cpndita em RN com ânus imperfurado? |
Aguardar 24-48h para avaliação de outras malformações |
|
|
Febre sem sinais localizatórios - possíveis causas |
- Doença benigna autolimitada
- Infecção bacteriana subjacente (ITU é a mais prevalente) - Leucócitos > 15.000/ml - Bastões > 1.500/ml |
|
|
Etiologia da ITU |
1-E. coli: -PRINCIPAL, especialmente em mulheres
2-Proteus: - mesma incidência da E. coli nos homens - Cálculos de estruvita
3-Pseudomonas - Se manipulação do TGU em ambiente hospitalar
4-Staphylococcus saprophyticus - É gram + - Mulheres sexualmente ativas
5-Adenovírus - Cistite hemorrágica com urinocultura negativa |
|
|
Quantidades mínimas de UFC nos diferentes métodos de coleta: |
JATO MÉDIO: - Tem que ter controle esfincteriano - ITU: ≥ 100.000 UFC SACO COLETOR: - Muita contaminação - Só considero resultados negativos! CATETERISMO: - Tenho que visualizar o meato para fazer. - ITU: ≥ 50.000 UFC PUNÇÃO SUPRAPÚBICA: - Bom método para RN e lactentes - Qualquer crescimento bacteriano é valorizado Exceção: pequena quantidade e gram + --> penso em contaminação |
|
|
TTM da cistite |
Nelson: - SMZ-TMP - Nitrofurantoína - Amoxicilina - Cefalexina - Ácido nalidíxico Alguna lugares não usam sulfa! |
|
|
Critérios para internação na pielonefrite |
- ≤ 1 mês de vida --> RN - Sinais de sepse - Sinais gerais de perigo - Não ingere líquidos - Desidratação - Vômitos incoercíveis - Prostação |
|
|
Fluxograma para criança com ITU FEBRIL. Acad. Americana de Ped. |
Entre 2 meses e 2 anos
1° episódio: - USG Se alteração: uretrocistigrafia miccional (UCM)
2° episódio: - UCM de uma vez |
|
|
Fluxograma para criança com ITU FEBRIL. Tratado Brasileiro de Pediatria |
< 2 anos - USG + UCM Se alteração em algum: cintilografia com DMSA ≥ 2 anos: - Apenas USG |
|
|
Cintilografia com DMSA |
- É o exame padrão-ouro para dx de pielonefrite - É o exame que oermite identificar a cicatriz renal |
|
|
Qual é o primeiro exame a realizar na investigação de ITU? |
USG |
|
|
Qual o primeiro exame a ser realizado na investigação de ITU? |
USG |
|
|
Quimioprofilaxia para ITU- Indicações: |
- Refluxo vesicoureteral graus III, IV e V
- Uropatia obstrutiva
- Cálculos renais
- Bexiga neurogênica
- ITUs recorrentes (controverso) |
|
|
Como é feita a quimioprofilaxia para ITU? |
SMX-TMP ou nitrofurantoína--> 30% da dose de tratamento Ou Cefalexia ou amocicilina --> 25% da dose de tratamento Duração: 6-12 meses |
|
|
Caisa mais comum de imunodeficiência primária |
HUMORAL |
|
|
Causadores mais comuns de pneumonia na fibrose cística |
- Pseudomonas - Hemófilos - B. cepacia - S. aureus PHiBrose Sística |
|
|
Imunodeficiência humoral mais comum que é também a imunodeficiência primária mais comum de todas |
DEFICIÊNCIA DE IgA |
|
|
Infecção de repetição pelo meningococo sugere qual tipo de imunodeficiência? |
Meningocomplemento |
|
|
Síndrome de Wiscoktt-Aldreich |
Dermatite crônica + infecções + Plaquetopenia |
|
|
Cirurgia de Sistrunk |
Cirurgia para o cisto de ducto tireoglosso |
|
|
Qual é a forma mais comum de atresia de esôfago (AE)? |
AE com fístula traqueoesofágica distal |
|
|
Principal causa de dor testicular abaixo dos 10 anos |
Torção de apêndice do testículo |
|
|
Profilaxia pós-contato para o sarampo |
Parampo 36!!!! VACINA até 3 dias: Para TODOS suscetíveis > 6 meses Exceto gestantes e imunossuprimidos IMUNOGLOBULINA até 6 dias: Gestante, imunossuprimidos e < 6 meses (essa vacina não conta como dose). |
|
|
CIV Características mais importantes |
É a mais comum! Sinais de ICC Hiperfluxo pulmonar--> Hiperfonese de B2 |
|
|
CIA Características mais importantes |
DESDOBRAMENTO FIXO DE 2ª BULHA Sopro sistólico em BEE média e alta: estenose funcional de pulmonar Rx: aumento de AD e VD, de art. pulomar e circulação pulmonar |
|
|
PCA Características mais importantes |
Prematuro/ Rubéola Sopro contínuo em MAQUINARIA principalmente em 2° EIE ou região infraclavicular.
Pulsos periféricos amplos
TTM: farmacológico--> indometacina ou ibuprofeno |
|
|
Defeito total do septo AV = Defeito do coxim endocárdico. Características mais importantes |
Clínica = ICC SÍNDROME DE DOWN |
|
|
Coarctação da Aorta |
Pulsos diminuídos em MMII + HAS nos MMSS Associação com: síndrome de TURNER TTM: prostaglandina + cirurgia ou cateterisno |
|
|
Cardiopatias congênitas cianóticas |
- Tetralogia de Fallot - Transposição de grandes vasos - Total das artérias pulmonares (drenagem anômala) - Tronco arterioso - aTresia Tricúspide |
|
|
Tetralogia de Fallot Características mais importantes |
- Estenose pulmonar - Hipertrofia de VD - CIV - Dextroposição da aorta
Rx: tamanco holandês ou coração em bota
Crise hipercianótica: - Flexão dos membros - Oxigênio + morfina - Propranolol |
|
|
Transposição de grandes vasos |
Cianose já no RN Rx: coração em ovo deitado TTM: prostaglandina + Rashkind + Cirurgia de Jatene |
|
|
Cisto de colédoco |
Dor abdominal + Icterícia flutuante + Acolia fecal + Massa em QSD |
|
|
Enfisema lobar congênito |
Obstrução PARCIAL intrínseca ou extrínseca de brônquio lobar que determina hiperinsulflação. LOBO SUPERIOR ESQUERDO 50% --> Compressão e atelectasia de outro lobos --> Desvio do mediastino --> Hipertimoanismo do lado acometido Dx: exame clínico + RX |
|
|
Acidente peçonhento mais comum na infância |
Picada de ESCORPIÃO (Insuficiência cardíaca) |

