![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
245 Cards in this Set
- Front
- Back
- 3rd side (hint)
|
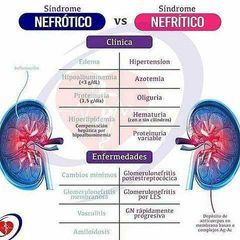
Sindrome Nefrítico |
Hematuria, proteinuria <2, oliguria\Ins renal, Edema e HTA |
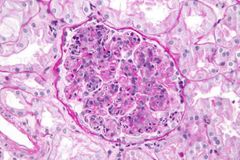
Más común: GNF postinfecciosa más en niños y jóvenes |
|
|
Sindrome Nefrótico |
Edema, hipoalbuminemia <3, proteinuria >3.5, hiperlipidemia, puede haber trombosis |
|
|
|
Fórmula Anión Gap |
Na - (Cl + HCO3) |
|
|
|
Etiología más frecuente de Sx nefrótico en niños |
GN cambios mínimos |
|
|
|
Etiología más frecuente de GN primaria con Sx Nefrótico en adultos |
GN membranosa |
|
|
|
Etiología de Sx Nefrótico global en adultos |
Nefropatía diabética |
|
|
|
Etiología de Sx Nefrótico en ancianos |
Amiloidosis |
|
|
|
Sx Nefrótico en mujer joven |
Lupus Eritematoso Sistémico |
|
|
|
Glomerulonefritis que recidiva más rápido tras el trasplante |
GN focal y segmentaria |
Clínica: proteinuria, hematuria e HTA Edad 16-30 años TX bloqueo SRAA y esteroides Evoluciona a enfermedad renal terminal Microscopio: esclerosis, sinequias; inmunofluorescencia negativo Relacionado a gen NPHS2(podocina) |
|
|
Complicaciones no supurativas de infección estreptocócica |
Glomerulonefritis y fiebre reumática |
|
|
|
Glomerulonefritis más común del mundo |
Glomerulonefritis mesangial IgA/ Enf Berger |
|
|
|
Clasificación Chapel-Hill |
Vasculitis grandes vasos: arteritis células gigantes y arteritis de takayasu Vasculitis medianos vasos: Panarteritis nodosa y Enf Kawasaki Vasculitis pequeños vasos: granulomatosis de Wegener, Sx Churg-Strauss, Poliangeitis microscópica, Purpura de Schonlein-Henoch, vasculitis crioglobulinemica esencial y angeitis leucocitoclastica cutánea |
|
|
|
Lesion renal aguda prerrenal |
Oliguria Hipotensión Descenso de presión venosa central FeNa < 1 %, Osmolaridad > 500 mOsm y Na urinario < 20 |

|
|
|
Duración de Ciclo genital femenino |
28 días[normal 24-38] |
|
|
|
Efectos adversos Anticonceptivos Orales |
Cefalea, náuseas y vómitos, mastalgia, cloasmas, adenomas hepáticos, colelitiasis o colestasis, tromboembolismo venoso, HTA, IAM, Ca mama y Ca cérvix |
|
|
|
Esterilidad primaria |
Incapacidad de conseguir gestación espontánea después de por lo menos 1 año con relaciones sexuales sin anticonceptivos |
|
|
|
Esterilidad secundaria |
Incapacidad de conseguir gestación tras lo consecución previa de un embarazo |
|
|
|
Infertilidas |
Incapacidad de lograr un RN viable trazar haber logrado 2 embarazos consecutivos |
|
|
|
Sx hiperestimulación ovárica |
Respuesta anormal de los ovarios a la estimulación hormonal de Hcg exógena.sintomas: ascitis, crecimiento ovárico, náusea, vómito, dolor abdominal, tromboembolismo |
TX reposo, hidratación, analgesia, antieméticos |
|
|
Definición de Endometriosis |
Proliferación de tejido endometrial fuera de la cavidad uterina |
|
|
|
Adenomiosis |
Endometriosis miometrial |
|
|
|
Endometriosis infiltrante profunda |
Lesion endometriosica a más de 5 mm de profundidad del peritoneo |
|
|
|
Factores de riesgo para endometriosis |
Edad fértil, ciclos cortos, nuliparidad Menarquia temprana, menopausia tardía, menstruaciones prolongada, malformaciones mullerianas |
>menstruación = > riesgo Endometriosis |
|
|
Factores protectores de endometriosis |
Tabaco, multíparas, periodos extensos de lactancia, menarquia tardía, consumo de omega 3 |
|
|
|
Localización más frecuente de Endometriosis |
Ovario |
Quistes de Chocolate(tejido endometrial dependiente de hormonas) |
|
|
Clínica de Endometriosis |
Dolor pélvico(Dismenorrea) > 6 meses que no cede con AO, ciclos cortos y sangrado abundante, dispareunia, infertilidad, distensión abdominal, ligera elevación de Ca125 |
Endometriosis = Dolor |
|
|
Diagnóstico de Endometriosis |
Laparoscopia: lesiones aspecto "quemadura de pólvora" |
|
|
|
Tratamiento Endometrosis |
Laparoscopia: quistectomia, destrucción de implantes peritoneales, lavado peritoneal |
Otros fármacos: AINES, AO, Análogos de GnRH, Danazol y Gestagenos |
|
|
Patógenos en Mastitis |
S. aureus S. epidermidis Streptococcus |
Se asocian más a periodo de lactancia Clínica: dolor en un cuadrante mamario + linfangitis + fiebre elevada TX sintomático y cloxacilina |
|
|
Mastopatía Fibroquistica/Displasia mamaria |
Patología más frecuente en mujer premenopausica |
|
|
|
Clínica de Mastopatía Fibroquistica |
Mastodinia premenstrual, bilateral, nódulos o induraciones palpables |
Clasificación: No proliferativa 70% Proliferativa sin atipia 25% Proliferativa con atipia 5%(más riesgo de Cáncer) |
|
|
Diagnóstico de mastopatía fibroquistica |
Clínica + ecografía/mamografía = histología |
No requiere TX, o se puede dar progestágenos |
|
|
Tumor benigno más frecuente de la mama |
Fibroadenoma(estrogenodependiente) |

Pseudoencapsulado, delimitado, móvil, esférico y ovoide Más en 15-35 años Dx con Ecografía en la mamografía= "palomitas de Maíz" |
|
|
Causa más frecuente de Telorrea |
Papiloma intraductal: telorrea serosanguinolenta uniorificial espontánea sin tumor palpable Tx Qx |
Papiloma solitario: NO riesgo de Ca Papilomatosis múltiple: 40% riesgo de Cáncer mama |
|
|
Tumor maligno más frecuente en mujeres |
Cáncer de mama |
Causa más frecuente de muerte por Cáncer en mujeres |
|
|
Signo más precoz de Ca de mama en Mamografía |
Microcalcificaciones |
|
|
|
Factores de riesgo para Ca mama |
Modificables: nuliparidas, alcohol, obesidad, sedentaria, lactancia corta <6m, ACO >10 años, DM, tabaco, terapia de reemplazo hormonal >5años, 1er embarazo >30 años No modificables: BRCA 1 y 2, lesiones histológicas precursoras, radioterapia de tórax, menopausia tardía, menarquia precoz, densidad mastografica aumentada, ant de otro Ca, tumor mama benigno proliferativo |
|
|
|
Cuándo hacer mamografía |
Asintomáticas: -40-49 años anual -50-74 años 1-2 años >74 años 1-2 años si hay buena salud -Alto riesgo de Ca(BRCA 1 y 2) o madre o hermanas con Ca, hacer a partir de los 30 años o 10 años antes del.Dx en su familiar -Ant de radiación de tórax a los 10-30 años, iniciar 8 años después anual -mastografia anual en neoplasia globular, hiperplasia distal atípica, carcinoma.ductal.insitu, ca de mama invasor u ovarios |
|
|
|
BIRADS |

|
|
|
|
Tipos histológicos de Ca de mama |
No invasores -Carcinoma intraductal/insitu -Carcinoma lobulillar insitu Invasores -Canalicular invasor -Ductal infiltrante |
|
|
|
Clínica Ca mama |
Tumor palpable duro no desplazable e irregular, ganglio de mayor consistencia indoloro, retracción cutánea, piel de naranja, ulceración de piel y pezon, telorrea |
|
|
|
Localización más frecuente de Ca de mama |
Cuadrante superoexterno |
|
|
|
Principal vía de diseminación de Ca de mama |
Vía linfática |
Ganglios axilares homo laterales, cadena mamaria interna y supraclaviculares |
|
|
Metástasis más frecuente en Ca mama |
Metástasis pulmonar |
|
|
|
Principal causa de metástasis ósea, encéfalo y ojo |
Cáncer de mama |
|
|
|
Factores de mal pronóstico en Ca mama |
Número de ganglios afectados, tumor > 2cm, edad menor a 35, grado histológico G2 o G3, multicentricidas, invasión vascular o linfática, angiogénesis, componente intraductal extenso, márgenes qx escasos, receptores estrógenos negativo, alteración gen C-erbB2 y pre, gestación, infiltración cutánea y Cáncer fijo a pectoral o costilla |
|
|
|
Ppal Tx adyuvante en Ca mama |
QT: ciclofosfamida, 5-fluoracilo, doxorrubicina y placlitaxel o docetaxel |
|
|
|
Ppal antiestrogenico en Ca mama en premenopausicas |
Tamoxifeno no más de 5 años |
Aumenta Riesgo de Ca de endometrio y disminuye riesgo de enf cardiovascular y Ca mama contralateral |
|
|
Ppal hormonoterapia en postmenopausicas con Ca mama |
Inhibidor de aromatasa(anastrozol) |
Riesgo de Osteoporosis |
|
|
Tipo histológico más frecuente de Ca de mama |
Carcinoma ductal infiltrante |
|
|
|
Forma más frecuente de Carcinoma in situ de mama |
Carcinoma ductal insitu |
|
|
|
Tipos de epitelio de cérvix |
Ectocervix: plano poliestratificado Endocervix: cilíndrico |
Zona de transición es donde más inician las lesiones pre cancerosas |
|
|
Ectopia/Eritroplasia |
Epitelio cilíndrico por debajo de OCE |
Más común en usuarias de Anticonceptivos hormonales |
|
|
Metaplasia cervical |
Aparición en endocervix de epitelio plano poliestratificado |
Respuesta fisiológica tras agresiones |
|
|
Tumoración cervical benigna más frecuente |
Pólipos cervicales |
Más en multíparas |
|
|
Método de cribado para Ca cervical |
Citología cervicovaginal o Papanicolau |
|
|
|
Lesiones cervicales intraepiteliales |

Bethesda-citología Richart-histología OMS-Displasia |

|
|
|
Factores de riesgo para Ca de Cérvix |

Promiscuidad, inicio precoz, infección VPH(16 y 18), Herpes tipo II, inmunosupresión crónica, uso de AO crónico, déficit de alfa 1 anti tripsina, grupo sanguíneo A, multíparas, alcohol, tabaco, dietilestibestrol, déficit de folatos |
|
|
|
Clínica Ca cervix |
Asintomáticas precoz Estadio tardío: metrorragias, leucorrea: agua de lavar carne, dolor pélvico, disuria, rectorragia, estreñimiento, hidronefrosis |
|
|
|
Cuándo hacer Papanicolau |
Desde inicio de actividad sexual -A partir de 3 resultados negativos hacer cada 2-3 años -Dejar de hacer a los 70 años si no tiene F. Riesgo o 3 resultados negativos |
|
|
|
Propagación de Ca cervical |
Extensión directa, linfática y sanguínea |
|
|
|
Factores de mal pronóstico en Ca cérvix |
Tamaño tumoral, profundidad de invasión tumoral, invasión linfática y vascular, existencia de adenopatías |
|
|
|
Tratamiento Ca Cérvix |
Insitu: conizacion IA1: conizacion o histerectomía A o Braquiterapia si no se puede Qx IA2: conizacion + linfadenectomia pélvica o traquelectomia ,histerectomía B + linfadenectomia pélvica IB1: traquelectomia + linfadenectomia o histerectomía radical/C. + linfadenectomia o RT y Braquiterapia IVA-IIA2-IIB-III-IVA: RT y QT IVB: Paliativo
|

Seguimiento primeros 2 años cada 3-6 meses, después 6-12 meses hasta el 5to año, después anual |
|
|
Tipo histológico más frecuente de Ca cervix |
Epidermoide - células grandes queratinizado -celulas grandes no queratinizado |
|
|
|
Factores de riesgo para Ca ovario |
BRCA1 y 2, nuligestas, edad avanzada, gonadoblastoma, ausencia de reposo ovárico |
|
|
|
Factores de riesgo Ca mama |
BRCA1 y 2, menarquia precoz, menopausia tardía, ACO, terapia hormonal, nuliparas o embarazo tardío , radiación, alcohol, blancas, dieta grasa, Sx Lynch |
|
|
|
Factores de riesgo para Ca endometrio |
Menarquia precoz, menopausia tardía, nuliparas, obesidad, hipercolesterolemia, HTA, DM, otros tumores ginecológicos |

|
|
|
Enfermedad de Paget/Vulva |
Placas múltiples con bordes irregulares Histología: células de Paget: citoplasma amplio y basófilos PAS positivo con núcleo redondo y nucleolo prominente |
|
|
|
Histología más frecuente de Ca vulvar |
Epidermoide/Carcinoma escamoso |
|
|
|
Factores de riesgo para Ca vulvar |
Tabaco, inmunosupresión, ca cérvix, VPH, distrofia vulvar con atipias |
Sintomas: prurito vulvar de larga evolución más en labios mayores |
|
|
Tumor benigno más frecuente en mujer |
Miomas |
|
|
|
Factores de Riesgo para Miomatosis |
Edad 20-70 años, nuliparas, menarquia temprana y menopausia tardía, sobrepeso/obesidad, tumores ováricos productor de estrógenos y AO |
Tienden a involucionar en la menopausia |
|
|
Clasificación de Miomatosis |
Subserosos Intramurales(más frecuentes) Submucosos: mas sintomáticos |
|
|
|
Clínica Miomatosis |
Hemorragia uterinas, dolor crónico y persistente, síntomas de compresión, anemia microcitica hipocromica, infertilidad |
Crecimiento durante el embarazo y riesgo de partos preterminos |
|
|
Diagnostico de Miomatosis |
Historia clínica y exploración física US transvaginal: método más útil a.partir de 3 cm Histeroscopia y RM cuando no sea concluyente con US |
|
|
|
Tratamiento miomatosis |
Expectante(revisión cada 6 meses), embolización, análogos de GnRH, miomectomía o histerectomía |
|
|
|
Indicaciones de Histerectomia |
Miomatosis, adenomiosis, hiperplasia endometrial, endometriosis, hemorragia uterina anormal y dolor pélvico crónico en relación a adherencias por EPI |
|
|
|
Pólipos endometriales |
30-60 años Metrorragia Dx anatomopatologico y alta sospecha con US endovaginal o histeroscopia |
|
|
|
Factores de riesgo Hiperplasia endometrial |
Obesidad, exposición a estrógenos endógenos, ant infertilidad o nuliparidad, DM2, uso de tamoxifeno, anovulacion, HTA |
Diagnóstico: anatomopatologico(histeroscopia y biopsia) TX hiperplasia con atipias: histerectomía Tx hiperplasia sin atipias: deseo de descendencia: inducir ovulación sino quiere descendencia Gestagenos, DIU Mirena, análogos GnRH o histerectomía |
|
|
Factores de riesgo para Ca endometrio |
Edad > 50 años(70 años), nuliparidad, menarquia precoz o menopausia tardía o ciclos anovulatorios, obesidad, DM, HTA, dieta grasa animal, uso de estrógenos aislados, tamoxifeno |
|
|
|
Factores protectores en Ca endometrio |
Anticonceptivos orales Tabaquismo |
|
|
|
Tipos histológicos de cáncer de endometrio |
Tipo I: adenocarcinoma Tipo II:seroso- células claras |

|
|
|
Clínica de Ca endometrio |
Metrorragia en postmenopausica Estadio avanzado: en agua de lavar carne como en Ca cérvix |
|
|
|
Diagnostico de Ca endometrio |
Histeroscopia con toma de biopsia endometrial con cánula de Novak o Pipelle Legrado uterino fraccionado Ecografía vaginal(sospecha) |
|
|
|
Tratamiento Ca endometrio |
Estadio I bajo riesgo: histerectomía total + doble anexectomia y linfadenectomia Estadio II: Quirúrgico más RT Estadio III: si es posible Cx + RT y QT Estadio IV: RT, QT y hormonoterapia |
|
|
|
Factores de riesgo y protectores en Ca ovario |
Protectores: multiparidad, AO, histerectomía, ooforectomía, esterilización Riesgo: edad, historia familiar, mutación BRCA1 y 2 |
|
|
|
Cuáles son los tumores que presentan cuerpos de psamoma |
Cistoadenoma, seroso papilar de ovario, papilar de tiroides y meningioma |
|
|
|
Tumores epiteliales de Ca ovario |
Serosos(más frecuentes) Mucinosos Endometroides(quistes de chocolate) Células claras Tumor de Brenner(urotelio) |
|
|
|
Neoplasia gastrointestinal metastásica en ovarios |
Tumor de Krukemberg(células en anillo de sello productoras de mucina) |
|
|
|
Tumores germinales de Ovario |
Teratoma Disgerminoma Seno endodérmico Coriocarcinoma Gonadoblastoma |

|
|
|
Diagnóstico de Ca de ovario |
Ecografía doppler Histológico con muestra por laparotomía exploradora |
|
|
|
Marcadores tumorales |
Ca-125: tumores epiteliales de ovario, embarazo, menstruación, endometriosis, EPI CEA: ca Colon, mama, páncreas, vejiga, ovario, cuello uterino, estirpe mucinoso Ca19.9: tumores mucinosos, ca colon Alfa fetoproteina: carcinomas embrionarios de ovario y tumores seno endodermico y coriocarcinoma hCG: Carcinoma embrionario y coriocarcinomaSCC: teratomas inmaduros5-HIAA: tumor carcinoide SCC: teratomas inmaduros 5-HIAA: tumor carcinoide |
Los marcadores tumorales son útiles para orientación terapéutica, seguimiento y respuesta a Tx |
|
|
Vía de diseminación más frecuente de Ca ovario |
Implantación directa/trascelomica |
Otros: linfática y hematógena |
|
|
Tratamiento Ca ovario |
Citorreduccion primaria: lavado líquido peritoneal, histerectomía total + anexectomía bilateral, linfadenectomia pélvica y paraaortica, omenectomia, apendicectomia(tumores mucinosos) |
Terapia adyuvante o neoadyuvante: Quimioterapia de 3 a 6 ciclos |
|
|
Vaginosis bacteriana/Gardnerella vaginalis |
Asintomáticas, flujo blanco grisáceo, maloliente, pH superior a 4.5, prueba de aminas positiva(KOH), clue-cells Tx metronidazol o clindamicina x 7 días |

|
|
|
Candidiasis vaginal |
Clínica: escozor y picor en vagina y vulva, leucorrea blanca pastosa(yogur) que se adhiere a pared vaginal, molestias urinaria y a las relaciones sexuales, enrojecimiento de vulva Dx: ph vaginal 4-4.5, frotis: micelas o esporas, cultivo en Saboureud Tx: clotrimazol(azoles), ingesta de lactobacillus acidophilus |
Factores predisponentes: embarazo, AO, DM, esteroides, antibióticos previos, inmunosupresión |
|
|
Tricomoniasis |
Infección de transmisión sexual, prurito vulvar, escozor, aumento flujo vaginal amarillo-grisaceo espumoso, mal olor, disuria, vagina enrojecida y punteado rojo en vagina y cérvix Dx ph superior a 4.5, frotis: protozoo, cultivo TX metronidazol y tratar a la pareja |
|
|
|
Factores que favorecen tener Virus de papiloma humano |
Promiscuidad sexual, esteroides, inmunosupresión, gestación y tabaco |
|
|
|
Serotipos de VPH oncogenicos y condilomas |
Condilomas: 6 y 11 Cáncer: 16 y 18 |
|
|
|
Diagnóstico de VPH |
Observar condilomas, citología hay coilocitos, leucoplasia con ácido acético en colposcopia |
|
|
|
Tratamiento de condilomas |
Ácido tricloacetico: tx elección embarazo Podoxifilina Imiquimod 5-fluoracilo |
|
|
|
Profilaxis de VPH |
Vacuna bivalente: cubre 16 y 18 Vacuna tetravalente: cubre16,18,11,6 |
|
|
|
Patógenos de EIP |
Neisseria gonorrheae Chlamydia trachomatis Actinomyces israilii(usuarias de DIU) |
|
|
|
Clínica de EPI |
Portadora de DIU, ETS, joven, con fiebre, leucorrea y dolor abdominal bajo, náuseas o vómito, reactantes de fase aguda elevados |

Se requieren todos los mayores y por lo menos 1 menor |
|
|
Método confirmatorio de EPI |
Laparoscopia(solo en caso de dudas), el diagnóstico siempre es clínico |
Antes de laparoscopia se puede realizar usg doppler |
|
|
Tratamiento EPI leve-moderado |
Quinolona + metronidazol por 14 días Cefoxitina IM dosis única + metronidazol x 14 días Clindamicina + metromidazol x 14 días |
|
|
|
Tratamiento hospitalario EPI |
Ceftriaxona o cefotetan y doxiciclina x 14 días Clindamicina y gentamicina |
|
|
|
Criterios de hospitalización en EPI |
Emergencia quirúrgica, embarazo, falta de respuesta a TX, cuadro clínico severo, fiebre elevada, náuseas y vomito, absceso tubarico |
|
|
|
Secuela más frecuente de EPI |
Dolor pélvico crónico seguido de esterilidad |
|
|
|
Sx Fitz-Hugh-Curtis |
Infección de cápsula hepática + infección de tracto genital. Presencia de adherencias entre cápsula hepática y cúpula diafragmática más salpingitis |
|
|
|
Clínica de tuberculosis genital |
Metrorragias, dolor pélvico, no responde a TX antibióticos Sx Netter: oclusión de cavidad uterina por endometriosis tuberculosa Dx con microlegrado uterino |
TX isoniazida, rifampicina x 6 meses +, etambutol o pirazinamida primeros 2 meses |
|
|
Causa más frecuente de amenorrea secundaria |
Amenorrea fisiológica por embarazo |
|
|
|
Causa más frecuente de amenorrea primaria |
Disgenesias gonadales(Sx Turner) |
|
|
|
Diagnóstico de amenorreas secundarias |
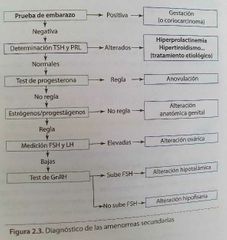
|
|
|
|
Causas de sangrado uterino anormal (FIGO) |

|
|
|
|
Tratamiento sangrado uterino |
Ácido tranexamico, AINES, estrógenos, estrógenos + gestagenos, progestágenos, DIU-levonorgestrel, danazol, legrado endometrial, ablación endometrial e histerectomia |
|
|
|
T score para osteoporosis |
Normal: DMO entre -1 a + 1 Osteopenia: entre -1 a -2.5 Osteoporosis > -2.5 Osteoporosis severa > -2.5 + una o más fracturas por osteoporosis |
|
|
|
Principal estrógeno en menopausia |
Estrona |
|
|
|
Diagnostico de postmenopausia |
Sx climaterico + 1 año amenorrea + FSH > 40 y estradiol < 20 |
|
|
|
Clínica de prolapso genital |
Cuerpo extraño a nivel vaginal o aparición de tumoración en vulva |
|
|
|
Perdida involuntaria de orina coincidente con aumento de la presión abdominal |
Incontinencia urinaria de esfuerzo |
|
|
|
Perdida involuntaria de orina por urgencia miccional por contracciones involuntarias del detrusor |
Incontinencia urinaria de urgencia |
|
|
|
Número de Controles ecográficos embarazo mínimos |
11-14 sdg: confirmar gestación, determinar edad gestacional, medir Longitud céfalo-caudal, latido cardiaco, morfología útero, detectar cromosomopatías: TN > 3mm, higroma quístico, hueso nasal 18-22 sdg: tamaño fetal y cantidad líquido amniótico, confirmar viabilidad fetal, biometría fetal, anatomía fetal 32-36 sdg: valorar alteraciones de crecimiento |
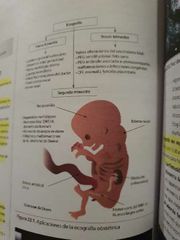
|
|
|
Restricción de crecimiento intrauterino(CIR) |
Peso fetal < percentil 10 para edad gestacional |
|
|
|
Marcadores cromosomopatías 1er trimestre 8-12 sdg |
B-HCG: Especialmente Sx Down PAPP-A: En sx down está disminuida |
|
|
|
Marcadores de cromosomopatías 2do trimestre 14-20 sdg |
Alfa fetoproteína: bajo en Sx down, alto en defectos de tubo neural(atresia duodenal, onfalocele, sx Turner) Glicoproteína B1 especifica de la gestación(SP1): Sx Down alto Estriol no conjugado: bajo en Sx Down |
|
|
|
Marcadores ecográficos de cromosomopatías |
1er trimestre TN > 3mm en semana 11-14: cromosomopatías especialmente Sx Down Flujometria en ductus venoso de Arancio Ausencia de hueso nasal Presencia de insuficiencia tricuspidea 2do trimestre Biometría fetal Estigmas y malformaciones Alteraciones anejos ovulares |
|
|
|
Cribado de cromosomopatías de elección |
Edad materna + B-HCG + PAPP-A + TN |
|
|
|
Métodos diagnósticos invasivos de cromosomopatías |
Amniocentesis 12-16 sdg Cordocentesis/Funiculocentesis >18 sdg Biopsia corial: 8-12 sdg |

|
|
|
Registro cardiotocografico |
FCF 110-160 Variabilidad: 6-25 si es entre 5-10: hipoglucemia, sueño fetal, >25 pronóstico intermedio y <5 hipoxia fetal o sinusoidal 2-5 pre-mortem por anemia fetal grave Ascensos o asceleraciones: ascensos transitorios de FCF por encima de 15lpm con duración de 15 segundos Deceleraciones: descenso de más de 15 lpm por más de 15-20 segundos -DIPI: sincrónicas con contracción por compresión de cabeza fetal -DIPII: decalaje mayor de 20segundos con respecto a la contracción uterina se asocia a acidosis fetal y peor pronóstico DIP umbilical: patología de cordón hay inconsistencias en sincronía y morfología |
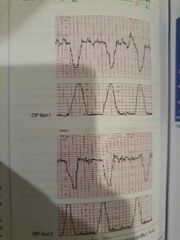
|
|

Definición de aborto |
Terminación de la gestación antes de la semana 20 |
Aborto precoz: antes de la 12 sdg Aborto tardío: 12-20 sdg |
|
|
Etiología del aborto |
-factores ovulares: trisomías(lo más frecuente), monosomías X, triploidias, tetraploidias, infecciones, enfermedades crónicas, endocrinopatias, desnutrición, alcohol o tabaco, sx antifosfolipidos, miomas, sx Asherman, incompetencia cervical |
|
|
|
Amenaza de aborto |
Primera mitad del embarazo: Metrorragia + dolor hipogástrico + OCI cerrado |
|
|
|
Aborto inevitable |
Hemorragia vaginal + OCI abierto |
|
|
|
Aborto consumado completo |
Expulsión total de los restos |
|
|
|
Aborto consumado incompleto |
Contracciones uterinas han terminado pero el útero no está vacío |
|
|
|
Aborto diferido |
Retención de una gestación no evolutiva en el útero durante varias semanas |
|
|
|
Aborto recurrente |
3 o más abortos espontáneos consecutivos o 5 alternos |
|
|
|
Diagnóstico de aborto |
HCG-B + Ecografía |
|
|
|
Tratamiento de Amenaza de Aborto |
Expectante + Reposo |
|
|
|
Complicaciones de aborto |
CID, aborto séptico, sx Asherman, perforación uterina durante el legrado |
|
|
|
Prevención de abortos en Sx antifosfolipidos |
AAS + Heparina + Calcio y Vitamina D |
|
|
|
Incompetencia cervical |
Dilatación indolora de cuello uterino sin contracciones generalmente <16 sdg |
Se asocia a antecedentes de conizacion o exposición a etilbestrol Se Dx con historia previa de 2 o más abortos tardíos y dilatación de OCI de 2-3 cm a la exploración TX. Cerclaje a las 14-16 sdg y retirarlo a la fecha de termino o en infecciones |
|
|
Embarazo ectópico |
Aquel que está implantado fuera de la cavidad uterina |
|
|
|
Etiología de embarazo ectópico |
Ant gestación ectópico, Cx tubarica previa, EIP, DIU, exposición a dietiletilbestrol, tabaco y técnicas de reproducción asistida |
|
|
|
Embarazo heterotópico |
Embarazo ectópico + eutópico |
|
|
|
Localización más frecuente de embarazo ectópico |
Trompa de Falopio en la porción Ampular |
|
|
|
Clínica embarazo ectópico |
Dolor en anejo y pélvico + amenorrea 6-8 sdg + útero aumentado de tamaño pero menor que amenorrea, dolor a la movilización cervical y anejo discretamente tumoral |
|
|
|
Diagnóstico de embarazo ectópico |
Ecografía transvaginal HCG-B en rangos menores a embarazo normal Confirmatorio: laparoscopia y anatomía patológica |
|
|
|
Tratamiento embarazo ectópico |
Expectante: asintomáticas control con US y HGC-B cada semana Metrotexate: estabilidad hemodinámica Laparoscopia: salpingostomía lineal y salpinguectomía total |
|
|
|
Enfermedad trofoblastica |
Serie de patologías en las que hay una proliferación anormal relacionada con la gestación |
|
|
|
Cuáles son las dos entidades de la Enfermedad Trofoblástics |
Mola completa: ausencia de tejido embrionario y de amnios y degeneración de tejido trofoblastica(origen exclusivamente paterno) es la más común Mola Parcial: Hay tejido embrionario, amnios y tejido trofoblastica con degeneración hidrópica |
|
|
|
Diagnóstico de Enfermedad trofoblástica |
Clínica (metrorragia, hiperemesis gravídica, preeclampsia (antes de las 20sdg), hipertiroidismo)+ Exploración (útero de mayor tamaño a fecha de amenorrea y quistes tecaluteinicos) + ecografía(copos de nieve) y determinación de HBCG(Muy aumentada, incluso llega al millón de unidades) De certeza: anatomía patológica tras legrado |
|
|
|
Tratamiento enfermedad trofoblástica |
Legrado por aspiración Histerectomía total(riesgo de degeneración maligna o paridad cumplida) |
|
|
|
Seguimiento Enfermedad trofoblástica |
Determinar semanalmente HCGB hasta remisión completa del cuadro, después cada mes por 6 meses y después cada 2 meses por 6 meses. En este tiempo evitar embarazo por 1 año con AO |
|
|
|
Enfermedad Trofoblástica persistente |
Retención de tejido molar y elevación continua de hCG pasada 8 semanas |
Tx Metrotexate o Actinomicina + Ac folinico Legrado Histerectomia |
|
|
Metástasis más común de enfermedad trofoblástica |
Pulmonar |
|
|
|
Principal causa de hemorragia en la segunda mitad del embarazo |
Placenta previa |
|
|
|
Clasificación de placenta previa |
Central total: cubre la totalidad del OCI aún con dilatación Central parcial: cubre el OCI cuando esta cerrado pero cuando hay una dilatación de 3 cm o más solo una parte Marginal: un borde del OCI Inserción baja a menos de 7cm del OCI |
|
|
|
Factores favorecedores para placenta previa |
Mayor de 40, embarazo múltiple, multiparidad, cicatriz uterina anterior, mujeres fumadoras |
|
|
|
Factores favorecedores para placenta previa |
Mayor de 40, embarazo múltiple, multiparidad, cicatriz uterina anterior, mujeres fumadoras |
|
|
|
Clínica de placenta previa |
Hemorragia roja con coágulos, discontinua, recidivante, indolora |
|
|
|
Diagnóstico de placenta previa |
Ecografia transvaginal |
|
|
|
Tratamiento de placenta previa |
Total: cesárea Borde >20 mm de OCI se puede parto vaginal |
|
|
|
Útero de Couvelaire |
Infiltraciones hemorrágicas en miometrio |
|
|
|
Clínica abrupto placentario o DPPNI |
Dolor uterino continuo brusco, útero doloroso a la palpación, útero con hipertonía, sangrado oscuro |
|
|
|
Diagnóstico de abruptio placentario |
Ecografía visualizando hematoma retroplacentario |
|
|
|
Tratamiento abruptio placentario |
Terminar gestación con cesárea o vaginal(si el feto está muerto) |
|
|
|
Complicaciones abruptio placentario |
CID, útero de Couvelaire, fracaso renal agudo y embolia de líquido amniótico |
|
|
|
Etiología de abruptio placentario |
Multíparas, edad mayor 35, preeclampsia/HTA, traumatismos, déficit ácido fólico, tabaco, alcohol o cocaína |
|
|
|
Rotura de casa previa |
Inserción de cordón en bolsa amniótica en lugar de placenta, la clínica aparece en la.amniorrexis con hemorragia y sufrimiento fetal Dx USG doppler TX cesárea |
|
|
|
Rotura uterina |
Más común por dehiscencia uterina de cicatriz de histerectomía por cesárea previa |
|
|
|
Clínica rotura uterina |
Alteración trazo FCF con desaceleraciones variables y tardías, bradicardia, dolor abdominal grave, dolor torácico, sangrado transvaginal, hematuria |
|
|
|
TX rotura uterina |
Cesárea o laparotomía de manera urgente |
Hay riesgo de encefalopatía hipoxico isquémica |
|
|
Longitud del diámetro conjugado obstétrico |
10.5 cm |
|
|
|
Indicación de cesárea en presentación cefálica |
Variedad de frente De cara mentoposterior |
|
|
|
Requisitos para parto instrumental |
Dilatación completa, bolsa rota, presentación cefálica y cabeza fetal sin anomalías |
|
|
|
Manifestaciones clínicas de preeclampsia |
HTA, proteinuria, edema, dolor epigástrico, vómitos, elevación de transaminasas |
|
|
|
Manifestaciones clínicas de preeclampsia |
HTA, proteinuria, edema, dolor epigástrico, vómitos, elevación de transaminasas, cefalea frontal, fotopsias, escotomas y ceguera cortical transitoria |
|
|
|
Sx de HELLP |
Hemólisis, Elevación de enzimas hepáticas, plaquetopenia |
|
|
|
Malformación más frecuente en hijo de madre diabética |
Sx de regresión cefalocaudal Hipertrofia de tabique del tabique Inter ventricular |
|
|
|
Diagnostico DM gestacional |
Glucosa casual >200, glucosa ayuno >126 antes de la semana 13 es DM2 Si hay resultado >92 - <126 hacer CTGO: >92, >180(1hr) o 153(2hr) si es menor de 92 hacer curva a las 24-28 semanas |

|
|
|
Tratamiento DM gestacional |
Insulina 1ra elección o hipoglucemiantes(metformina) si no acepta insulina Dieta, ejercicio |
El tratamiento definitivo es finalizar embarazo |
|
|
DM gestacional seguimiento |
Si usaba menos de 20 UI suspenderla después del parto Reclasificar a las 6 semanas postparto |
|
|
|
Parto pretérmino |
Aquel que se produce antes de las 37 sdg |
|
|
|
Factores de riesgo para parto pretérmino |
Edades extremas, bajo nivel socioeconómico, tabaco, alcohol, cocaína, déficit nutricional, infección urinaria o cervical o líquido amniótico, gestación múltiple, polihidramnios, miomas |
|
|
|
Maduración pulmonar |
Semana 24 - 34 con betametasona dexametasona |
|
|
|
Tratamiento parto pretérmino |
Antibiótico cuando hay RPM Tolíticos: antagonistas de la oxitocina(Atosibán) de elección, terbutalina, nifedipino e indometacina. Solo usarlo en menores de 34 sdg |
|
|
|
Datos ecográficos de predicción de riesgo de Parto pretérmino |
Longitud cervical inferior a 3 cm Dilatación cervical interno Protrusión de la membranas a través del OCI: imagen en embudo |
|
|
|
Patologías asociadas a la gestación gemelar |
Aumento del riesgo de aborto Hiperemesis gravídica HT inducida por embarazo, preeclampsia antes de las 20 sdg Amenaza de parto pretérmino Rotura prematura de membranas Crecimiento discordante de ambos gemelos Malformaciones congénitas Patología de cordón Abruptio placentario |
|
|
|
Conducta obstétrica en embarazo múltiple |
Gemelos monoamnioticos cesarea electiva a las 32 sdg Gemelos biamnioticos: parto vaginal si el primer feto tiene presentación cefálica |
|
|
|
Embarazo múltiple más común |
Monocorial-biamniótico |
|
|
|
Escala para valoración del estado de cérvix y altura de presentación fetal |
Escala de Bishop(0-13 puntos) Desfavorable: igual o menor de 6 Favorable: mayor de 6 |

|
|
|
Actitud a tomar dependiendo puntaje de Bishop |
Inducción: prostaglandinas BISHOP 6 o menos u oxitocina y amniorrexis cuando BISHOP mayor de 6 |
|
|
|
Fármacos contraindicado en embarazo |
Anticoagulantes orales, talidomida, retinoides, tetraciclinas, ketoconazol, quinolonas, dietiletilestrol y tiazidas |
|
|
|
Colestasis intrahepatica del embarazo |
Prurito, coluria, ictericia, incremento de bilirrubina, transaminasas normales TX ácido ursodesoxicolico y colestiramina, vit ADEK, inducir parto al haber maduración pulmonar |

|
|
|
Tratamiento Gestante Rh negativo y pareja Rh positivo |
Gammaglobulina humana antiD en la semana 28-32 sdg |
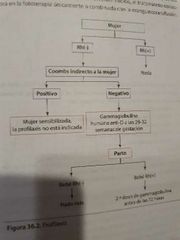
|
|
|
Vacunas contraindicadas en el embarazo |
Parotiditis, rubéola, sarampión y fiebre amarilla |
|
|
|
Vacunas indicadas en el embarazo |
Rabia, difteria, tos ferina y tétanos |
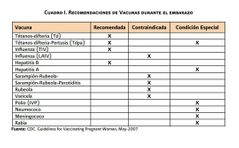
|
|
|
Toxoplasmosis materno y neonatal |
Materno: astenia, anorexia, adenopatías cervicales, faringoamigdalar, parece mononucleosis infecciosa Neonatal: coriorretinitis, hidrocefalia, calcificaciones cerebrales y convulsiones(tetrada de Sabin) |
Diagnóstico: IgM o IgG en sangre fetal o materna o en US calcificaciones cerebrales dispersas |
|
|
Defecto más común encontrado en niños afectados por rubéola en la 9-13sdg? |
Sordera neurosensorial |
Diagnóstico con IgG o IgM o aislamiento del.virus |
|
|
Infección por citomegalovirus |
Microcefalia, hepatoesplenomegalia, CID e ictericia |
Dx IgM en líquido amniótico o sangre No hay TX o profilaxis |
|
|
Tratamiento para prevenir sífilis congénita |
Penicilina antes de las 16 sdg o Eritromicina |
|
|
|
Causa más frecuente de infección bacteriana neonatal |
Estreptococo del grupo B |
|
|
|
Medicamento de Profilaxis para sepsis neonatal en quienes tienen cultivo vaginal entre 35-37 sdg positiva o Factores de riesgo |
Penicilina G 5 millones más 2.5 millones cada 4 hrs Ampicilina 2 gr mas 1 gr cada 4 hrs Alergia: eritromicina 500 mg/6 hrs o clindamicina 900 mg/8hrs |

|
|
|
Tratamiento VIH embarazo |
Terapia triple viral Tenofovir/Emcitrabina + Raltegravir Tenofovir/Emcitrabina + Darunavir + Ritonavir |
|
|
|
Obtención del producto si hay VIH o VHS |
VHS con lesiones activas: Cesárea electiva VIH con carga viral detectada: cesárea |
|
|
|
Placenta acreta |
Se inserta sobre el miometrio |
|
|
|
Placenta increta |
Penetra el miometrio |
|
|
|
Placenta percreta |
Atraviesa endometrio, miometrio y alcanza seroso peritoneal |
|
|
|
Polihidramnios |
Líquido amniótico mayor de 2,000 ml |
|
|
|
Oligoamnios |
Inferior a 500 ml |
|
|
|
Duración del puerperio |
6 semanas o 42 días |
|
|
|
Hemorragia postparto |
Sangrado vaginal > 500 ml ó Sangrado >1,000 ml cesárea ó Disminución del 10% HTO |
|
|
|
Sindrome de Sheehan |
Necrosis hipofisiaria postparto: hipogalactia, amenorrea, disminución del vello pubiano y axilar, hipotiroidismo e insuficiencia suprarrenal |
|
|
|
Etiologia más frecuente de hemorragia postparto temprana |
Atonía uterina |
|
|
|
Causa más frecuente de microcitopenia |
Ferropenia |
|
|
|
Anemia normocítica más común |
Por enfermedad crónica o mala utilización de hierro |
|
|
|
Principales causas de anemias regenerativas |
Hemorragias agudas o hemólisis |
|
|
|
Principal causa de anemia arregenerativa |
Aplasia medular, déficit de hierro o deficit de B12 o ácido fólico |
|
|
|
Causa más frecuente de macrocitosis |
Alcohol |
|
|
|
Componentes de la leche de vaca |
Mi BACA PAKA: Minerales, Vitamina B, Calcio, Proteínas y vitamina K
|
Hay más CASEINA que en la materna |
|
|
Componentes leche materna |
MAS ACEPTADA: Más vitA, y C, Taurina y Vit D |
|
|
|
Causa más común de estenosis mitral |
Fiebre reumática |
|
|
|
Patógeno causante de Epiglotitis |
Haemophilus influenzae Tx cefalosporina de 2da o 3ra generación |
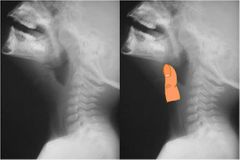
Signo del pulgar en radiografía |
|
|
Sindrome de Felty |
Artritis reumatoide + esplenomegalia + Neutropenia |
|
|
|
Ganancia de peso en niños |
RN duplica su peso a los 4 meses Al año triplica su peso Primeros 3 meses 30gr/día 3-6 meses 20 gr/día 7m a 1 año 10 gr Primera semana pierde 10% peso y lo recupera al 10-14 día |
|
|
|
Componentes soluciones |
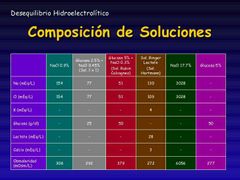
|
|
|
|
Amenorrea primaria |
Ausencia de menarquia Su evaluación se hace a los 15 años si no hay desarrollo puberal y a 5 años después de inicio de telares en ausencia de menstruación si está ocurrió antes de los 10 años |
|
|
|
Amenorrea secundaria |
Falta de menstruación durante al menos 3 meses en mujeres que previamente han tenido regla |
|
|
|
Causa más frecuente de amenorrea primaria |
Disgenesia gonadal: Sx turner |
|
|
|
Diámetros para considerar hiperplasia endometrial y biopsiar por histeroscopia |
Premenopausia: > 12 mm Postmenopausia: > 5 mm |
|
|
|
A partir de cuando deja de ser Tx Qx el Ca cérvix |
Tumor >4cm o invade parametrios(IIB) |
|
|
|
Regla de Naegele |
Calculo de FPP FUM + 7 días- 3 meses + 1 año |
|
|
|
Mínimo de consultas prenatales según la OMS |
5 consultas iniciando a partir de la 8sdg |
|
|
|
Ganancia de peso normal durante embarazo |
7 - 12.5 kg |
|
|
|
Estudios de laboratorio control prenatal |
Grupo y Rh, test Coombs, VDRL, VIH, VHC(si hay factores de riesgo), urocultivo en primer trimestre |
|
|
|
Vacunas durante el embarazo |
Tos ferina, difteria, tétanos e Influenza trivalente |
|
|
|
Semanas en las cuales se hace US descartar aneuploidía |
11 - 13.6 sdg |
|
|
|
Semanas en las cuales se hace el ultrasonido estructural |
18 - 22 sdg |
|
|
|
En qué semanas se aplica la inmunoglobulina anti-D en px Rh negativas no sensibilizadas |
28 sdg |
|
|
|
A qué edad se realiza curva de tolerancia oral a la glucosa |
24 - 28 sdg |
|
|
|
Duración de embarazo termino |
37 - 40 sdg 280 días |
|
|
|
Parámetros que estiman la edad gestacional por semanas |
11-14 sdg: longitud cefalocaudal 18-22sdg: diámetro biparietal 32-36 sdg: longitud femoral |
|
|
|
Cribado de cromosomopatías |
HCG-B, PPA-P, edad materna y traslucencia nucal |
|

