![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
37 Cards in this Set
- Front
- Back
|
Embryofetopathien Durch Infektionserreger ・Pathophysiologie |
- Primärinfektion (oder Impfung mit Lebendimpfstoff) der Mutter in der Schwangerschaft → Mütterliche IgM-Antikörper sind nicht plazentagängig (und IgG-Antikörper noch nicht gebildet) → Diaplazentäre Infektion des Kindes!
- Allgemein gilt: Je früher die Infektion in der Schwangerschaft, desto schwerwiegender die Folgen! |
|
|
Embryofetopathien Durch Infektionserreger ・Bedeutsame Erreger (9) |
- "STORCH" - S für Syphilis (Konnatale Lues) - T für Toxoplasmose - O für Others → Listeriose → Varizellen → Parvovirus B-19 - R für Röteln - C für Cytomegalievirus (CMV) - H für Herpes simplex |
|
|
Konnatale Lues ・Ätiologie (2) |
- Bei florider Syphilis der Mutter: Übertragung auf das Kind sehr wahrscheinlich - Frühe Infektion der Mütter führt zum Abort |
|
|
Konnatale Lues ・Klinik (3) |
- Lues connata praecox (Symptome nach Geburt bis Ende des 2. Lebensjahres) - Sogenannte Rezidivperiode (vom 2. bis 4. Lebensjahr) - Lues connata tarda (Symptomatik im Schul- und Jugendalter) |
|
|
Lues connata praecox ・Klinik (4) (Bild) |
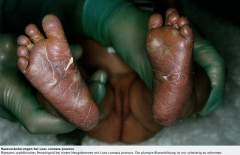
- Blutiger Schnupfen ("Koryza") - Blasenbildung an Plantae und Palmae ("Syphilitisches Pemphigoid") - Epiphysenlösung ("Osteochondritis syphilitica") - Hepatosplenomegalie |
|
|
Rezidivperiode ・Klinik (1) |
- Symptome wie bei erworbener Lues (Condylomata lata, Plaques muqueuses, Gummata, tuberoserpiginöse Syphilome) |
|
|
Lues connata tarda ・Klinik (4) |
- Tabes dorsalis - Paralyse - Neuritis nervi acustici - Defektheilung mit typischen Stigmata |
|
|
Lues connata tarda ・Defektheilung mit typischen Stigmata (5) |
- Parrot'sche Furchen (Parrot-Narben) - Caput natiforme (Quadratschädel) - Sattelnase - Säbelscheiden-Tibia - Hutchinson-Trias → Keratitis parenchymatosa → Innenohrschwerhörigkeit → Tonnenzähne |
|
|
Toxoplasmose in der Schwangerschaft und konnatale Toxoplasmose ・Spezielles (2) |
- Pathologische Relevanz hat ausschließlich die Primärinfektion mit Toxoplasmose - Die Infektionsgefahr/-rate nimmt mit Ausreifung der Plazenta und demnach von Trimenon zu Trimenon zu |
|
|
Toxoplasmose in der Schwangerschaft und konnatale Toxoplasmose ・Klinik (3) |
- 1. Trimenon: Häufig Abort - 2. und 3. Trimenon: Trias der konnatalen Toxoplasmose → Hydrozephalus → Intrazerebrale Verkalkung → Chorioretinitis - Weitere Symptome: Hepatosplenomegalie, Ikterus |
|
|
Toxoplasmose in der Schwangerschaft und konnatale Toxoplasmose ・Therapie (3) |
- Präpartal bei Schwangeren → Bis 16. SSW: Spiramycin → Ab der 16. SSW: Kombination aus Pyrimethamin, Sulfadiazin und Folinsäure
- Postnatal beim Kind → Pyrimethamin, Sulfadiazin und Folinsäure für mindestens 1 Monat |
|
|
Listeriose während der Schwangerschaft und konnatale Listeriose ・Ätiologie (1) |
- Schwangere haben ein deutlich erhöhtes Infektionsrisiko (ca. 10-fach) |
|
|
Listeriose während der Schwangerschaft und konnatale Listeriose ・Klinik (3) |
- Transplazentare Übertragung auf den Fetus → Gefahr der Frühgeburtlichkeit und des Fruchttodes → Early-onset-Sepsis: Schwere systemische Infektion mit Atemnotsyndrom und Hautläsionen (Granulomatosis infantiseptica)
- Übertragung im Geburtskanal und postnatal durch Kontakt → Late-onset-Sepsis: Oft mit Enzephalitis/Meningitis |
|
|
Listeriose während der Schwangerschaft und konnatale Listeriose ・Therapie (2) |
- Mutter (während der Schwangerschaft): Ampicillin - Neugeboreneninfektion: Ampicillin + Gentamicin i.v. |
|
|
Varizellen-Infektion während der Schwangerschaft und konnatales Varizellensyndrom ・Epidemiologie (1) |
- Selten, da Seroprävalenz in der Bevölkerung 95% |
|
|
Varizellen-Infektion während der Schwangerschaft und konnatales Varizellensyndrom ・Klinik bei Infektion während des 1. und 2. Trimenons (4) |
- 25% Konnatales Varizellensyndrom → Hautveränderungen → Einseitige, hypoplastische, paralytische Atrophie der Extremität → Augen: Chorioretinitis, Katarakt, Mikrophthalmus → ZNS: Kortikale Atrophie, Ventrikeldilatation, Kleinhirnhypoplasie |
|
|
Varizellen-Infektion während der Schwangerschaft und konnatales Varizellensyndrom ・Klinik bei perinataler infektion (3) |
- Mütterliches Exanthem bis 5 Tage vor der Geburt → Gute Prognose - Mütterliches Exanthem ab 5 Tage vor bis 2 Tage nach der Geburt → Hohes Risiko der konnatalen Varizellen-Erkrankung mit oft schwerwiegendem Verlauf (ggf. hämorrhagisches Exanthem, Enzephalitis, Pneumonie) → Letalität von bis zu 30% |
|
|
Varizellen-Infektion während der Schwangerschaft und konnatales Varizellensyndrom ・Therapie (3) |
- Im 1. bis 5. Schwangerschaftsmonat postexpositionell sofortige Titerbestimmung - Passive Immunisierung mit IgG-Antikörpern (Varizella-Zoster-Immunglobulin) innerhalb 96 Stunden bei → Mutter mit fehlender Immunität → Neugeborenem, wenn die Mutter 5 Tage vor oder bis 2 Tage nach der Entbindung erkrankt - Aciclovir (bisher keine Studien) |
|
|
Parvovirus B19-Infektion während der Schwangerschaft ・Pathogenese (3) |
- Meist asymptomatische Infektion der Mutter in der Schwangerschaft → Nachweis erschwert - Befall erythropoetischer Zellen des Kindes→ Schwere Anämie → Evtl. Hydrops fetalis → Abortrate↑ - Bei komplikationslosem Verlauf keine Spätschäden bzw. Embryopathien zu befürchten |
|
|
Parvovirus B19-Infektion während der Schwangerschaft ・Klinik (1) |
- Hydrops fetalis |
|
|
Parvovirus B19-Infektion während der Schwangerschaft ・Diagnostik (5) |
- Mutter → Serologie, oder besser: Erregernachweis → AFP-Bestimmung im maternalen Blut (bei Infektion teilweise erhöht) - Fetus → Hämoglobin-Bestimmung intrauterin über die Nabelvene → Fruchtwasser- oder Blutuntersuchung auf Parvovirus B19 mittels PCR (IgM-Bestimmung im fetalen Blut oft falsch negativ) → Bei Verdacht auf Hydrops fetalis: U.a. Dopplersonographie der fetalen Gefäße (alle 7-10 Tage bei Infektion) |
|
|
Parvovirus B19-Infektion während der Schwangerschaft ・Therapie (1) |
- Intrauterine Bluttransfusionen, ggf. Immunglobulingabe |
|
|
Parvovirus B19-Infektion während der Schwangerschaft ・Komplikationen (1) |
- Intrauteriner Fruchttod oder Spontanabort (Risiko im 1. und 2. Trimenon am höchsten) |
|
|
Konnatale Röteln ・Risiko einer transplazentaren Übertragung (3) |
- Bis 10. SSW: Bis zu 50% - Zwischen 10. - 17. SSW: Absinken auf 10 - 20% - Ab 18. SSW: Geringes Risiko |
|
|
Konnatale Röteln ・Klinik (2) |
- Rötelnembryopathie = Infektion im 1. Trimenon - Rötelnfetopathie = Infektion nach dem 1. Trimenon |
|
|
Rötelnembryopathie ・Klinik (3) |
- Abort - Gregg-Trias → Innenohrtaubheit → Katarakt → verschiedene Herzfehler - Mikrozephalie, geistige Retardierung |
|
|
Rötelnfetopathie ・Klinik (4) |
- Hepatitis, Splenomegalie - Hämolytische Anämie, Thrombozytopenie - Symptome bilden sich in der Regel zurück - Ggf. auch Symptome der Embryopathie (fließender Übergang) |
|
|
Konnatale Röteln ・Prävention (1) |
- Immunität (Impfung oder durchgemachte Erkrankung) : Eine Immunität ist bei einem IgG-Antikörper-Titer von ≥1:32 anzunehmen. |
|
|
Konnatale Röteln ・Therapie seronegativer schwangerer Frauen (nach Kontakt mit Röteln) (3) |
- Keine aktive Immunisierung, wenn die Möglichkeit einer Schwangerschaft besteht - Ggf. passive Immunisierung mit IgG-Antikörpern bis zur 18. SSW innerhalb von maximal 5 Tagen (besser 72 Stunden) nach Kontakt der Mutter mit Röteln. → Dadurch kann eine transplazentare Infektion verhindert bzw. abgeschwächt und verzögert werden - Empfehlung zur Interruptio: Bis zur 12. SSW kann bei Nachweis einer maternalen Infektion eine Empfehlung zum künstlichen Abort ausgesprochen werden |
|
|
Konnatale CMV-Infektion ・Klinik (4) |
- Nur in 5-10% symptomatisch (90-95% asymptomatisch) → Ca. 90% der symptomatisch Infizierten überleben, 90% davon entwickeln Spätfolgen → Ca. 99% der asymptomatisch Infizierten überleben, 5-15% davon entwickeln Spätfolgen - ZNS: Periventrikuläre Verkalkungen, Hydrozephalus, Ventrikeleinblutungen, Mikrozephalus - Auge: Chorioretinitis - Ikterus und acholische Stühle, Hepatosplenomegalie, Thrombozytopenie, Anämie |
|
|
Konnatale CMV-Infektion ・Spätfolgen (5) |
- Hörschäden - Sehschäden - Psychomotorische Retardierung - Lernschwierigkeiten (Intelligenzdefizite) - Zahndefekte |
|
|
Konnatale CMV-Infektion ・Diagnostik (4) (Bild) |
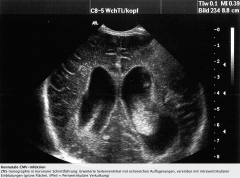
- Intrauterine und postpartale Sonographie → Hydrozephalus und Balkenmangel ("Agenesis of corpus callosum"), periventrikuläre Verkalkungen, ggf. intraventrikuläre Einblutungen → Hepatosplenomegalie, ggf. auch Hydrops fetalis → Hinweis auf Wachstumsretardierung |
|
|
Konnatale Herpes-simplex-Infektion ・Erreger (2) |
- Meist HHV-2 - seltener HHV-1 |
|
|
Konnatale Herpes-simplex-Infektion ・Klinik (2) |
- Transplazentäre Übertragung (5%) → Hypotrophie, Mikrozephalie und -ophthalmie, intrazerebrale Verkalkungen - Intrapartale (85%) und postpartale Übertragung (10%) → Lokale Infektion mit typischen Herpesbläschen, Herpes-simplex-Keratitis → Disseminierte systemische Infektion, ggf. mit ZNS-Beteiligung (gleicht einem septischen Krankheitsbild) |
|
|
Konnatale Herpes-simplex-Infektion ・Diagnostik (2) |
- Direkter Virusnachweis aus Herpesbläschen - PCR |
|
|
Konnatale Herpes-simplex-Infektion ・Therapie (2) |
- Aciclovir i.v. → Behandlung der Mutter bei Primärinfektion → Behandlung des Neugeborenen bereits bei Verdacht (bis negative Serologie vorliegt) |
|
|
Konnatale Herpes-simplex-Infektion ・Prophylaxe (2) |
- Sectio bei floridem, genitalem Herpesbefall der Mutter - Bei vaginaler Geburt sollte eine Prophylaxe mit Aciclovir erfolgen |

