![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
88 Cards in this Set
- Front
- Back
|
Schilddrüse Grundlagen ・Regelkreis (3) (Bild) |
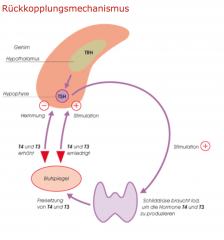
- Hypothalamus: TRH (Thyreotropin-Releasing-Hormon) → Hypophysenvorderlappen: Sekretion von TSH (thyreoideastimulierendes Hormon) → Schilddrüse: Bildung von Thyroxin (T4) und Triiodthyronin (T3) (inkl. 150-200 μg Jod/d) → förderung des Wachstums des Organs |
|
|
Schilddrüse Grundlagen |
- Verhältnis T4 zu T3 entspricht 10:1 - werden im Thyreoglobulin gespeichert und bei Bedarf ins Blut abgegeben - Im Blut gebunden an Transportproteine → 75 % thyroxinbindendes Globulin (TBG) → 10 % Albumin → 15 % Transthyretin. - Nur kleiner Teil frei und damit biologisch wirksam - T4-Fraktion muss intrazellulär zu T3 dejodiert werden, bevor dieses an den Rezeptor binden kann |
|
|
Schilddrüse Grundlagen |
- erhöhter Sauerstoffverbrauch und vermehrte Wärmeproduktion |
|
|
Allgemeine Schilddrüsendiagnostik ・Übersicht (5) |
- Klinische Untersuchung - Labor - Sonografie - Szintigrafie - Feinnadelaspiraton
|
|
|
Allgemeine Schilddrüsendiagnostik - Malignomverdächtige Befunde (6) |
- fehlende Schluckverschieblichkeit - Schmerzlosigkeit - rasches Wachstum - derbe knotige Struktur - Fixierung an der Haut - Lymphknotenschwellungen. |
|
|
Allgemeine Schilddrüsendiagnostik |
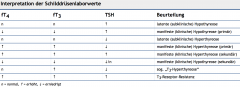
- basales TSH im Serum (0,3–4,5 mU/l) → wichtigste und sensitivste Parameter - freies T3 (fT3, 2,2–5,5 pg/ml) und T4 (fT4, 0,6–1,8 ng/dl) → müssen erst nachbestimmt werden, wenn pathologische TSH-Werte gemessen wurden - Thyreoglobulin (postoperativer „Tumormarker“ bei differenzierten Schilddrüsenkarzinomen ) - Kalzitonin (Verlaufskontrolle des C-Zell-Karzinoms) |
|
|
Allgemeine Schilddrüsendiagnostik |
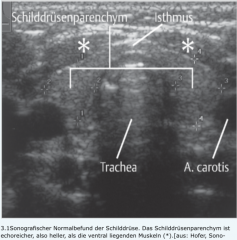
- Die kolloidgefüllten Follikel der Schilddrüse ergeben ein echoreiches homogenes Bild („Schneegestöber“) - 2–3 mm große Läsionen können gut detektiert werden.
|
|
|
Allgemeine Schilddrüsendiagnostik |
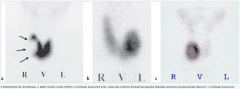
- 99mTechnetium-(Tc)Pertechnetat ist ein gut verfügbarer, potenter γ-Strahler mit einer Halbwertszeit von 6 h, der über den gleichen Mechanismus wie Jod in die Schilddrüse aufgenommen wird - 131Jod findet als β-Strahler Einsatz in der Therapie des autonomen Adenoms und differenzierten Schilddrüsenkarzinoms |
|
|
Allgemeine Schilddrüsendiagnostik |
- Abklärung malignomverdächtiger Knoten (insbes. sonografisch echoarmer Knoten) - Mittels Zytologie lässt sich die Dignität eines follikulären Knotens nicht sicher feststellen (Abgrenzung follikuläres Adenom von Karzinom nicht sicher) - KI: hämorrhagische Diathese bzw. orale Antikoagulation |
|
|
Schilddrüsenerkrankungen ・Übersicht (5) |
- Struma - Hyperthyreose - Hypothyreose - Schilddrüsenentzündungen - Tumoren der Schilddrüse |
|
|
Struma ・Definition (1) |
- Vergrößerung der Schilddrüse unabhängig von ihrer Ursache. |
|
|
Struma |
- häufigste Endokrinopathie weltweit (30 % der Erwachsenen in Mitteleuropa). - in 90 % euthyreote Strumen - Die Prävalenz in Jodmangelgebieten (z.B. Alpen) erhöht. |
|
|
Struma |
- euthyreote Struma - hypothyreote Struma - hyperthyreot Struma |
|
|
euthyreote Struma ・Ursachen (2) |
- endemisch (am häufigsten): Jodmangel - sporadisch: relativer Thyroxinmangel bei endokriner Belastung, z.B. Schwangerschaft, Pubertät |
|
|
hypothyreote Struma ・Ursachen (2) |
- genetischer Defekt mit Hormonsynthesefehlern - entzündliche Schilddrüsenläsionen (z.B. Hashimoto-Thyreoiditis) |
|
|
hyperthyreot Struma ・Ursachen (4) |
- Morbus Basedow - hyperthyreote Phase einer Thyreoiditis - autonome Adenome in einer euthyreoten Struma - selten: HVL-Tumoren, T3/T4-Resistenz |
|
|
Struma |
- i.d.R. keine Beschwerden - erst späht durch mechanische Kompression (inspiratorischer Stridor, Druckgefühl, Schluckstörungen) - Teilw. Entwicklung einer Autonimie |
|
|
Struma |
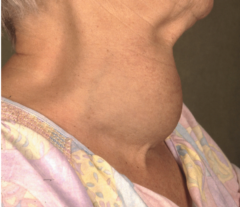
- Stadium I → tastbare Struma, die bei rekliniertem Hals nicht sichtbar (Ia) oder sichtbar (Ib) ist - Stadium II → Struma bei normaler Kopfhaltung sichtbar
- Stadium III → Struma mit lokalen Stauungs- und Kompressionszeichen (Bild) |
|
|
Struma |
- Tracheomalazie („Säbelscheidentrachea“) - Schilddrüsenautonomie (Besteht eine latente Hyperthyreose (Hormonkonzentration noch im Normbereich), kann die exogene Zufuhr von Jod eine Hyperthyreose (u.U. sogar eine thyreotoxische Krise) auslösen.) - Horner-Syndrom - Rekurrensparese |
|
|
Hyperthyreose ・Definition |
- Überfunktionszustand der Schilddrüse mit vermehrter Hormonproduktion, der zu einem pathologisch gesteigerten Stoffwechsel im gesamten Organismus führt. |
|
|
Hyperthyreose |
- Morbus Basedow (Immunhyperthyreosen) - Schilddrüsenautonomien
(- Selten) → Thyreoiditis → Schilddrüsenkarzinoms → zentraler TSH-produzierender Hypophysentumors (sekundäre Hyperthyreose), → paraneoplastische TSH-Sekretion → iatrogen infolge Zufuhr Schilddrüsenhormone (Hyperthyreosis factitia) → Marine-Lenhart-Syndrom |
|
|
Marine-Lenhart-Syndrom ・Definition (2) |
- Kombination aus Schilddrüsenautonomie und Morbus Basedow - Knoten erscheinen zunächst kalt aufgrund der TSH-Suppression im Rahmen der primären Hyperthyreose |
|
|
Hyperthyreose |
- Struma - Zyklusstörungen |
|
|
Hyperthyreose |
- thyreotoxische Krise |
|
|
thyreotoxische Krise |
- akute und lebensbedrohliche Stoffwechselentgleisung - plötzliche Freisetzung von Schilddrüsenhormonen durch eine verminderte Bindung an TBG - Letalität liegt bei 30–50 % |
|
|
thyreotoxische Krise ・Auslöser (4) |
- die Verabreichung von Jod bei bestehender Schilddrüsenautonomie (z.B. jodhaltige Röntgenkontrastmittel) - starke Manipulationen im Halsbereich |
|
|
thyreotoxische Krise |
- rascher Beginn mit Symptomen einer übersteigerten Hyperthyreose und Fieber > 41°C
- Einteilung in 3 Stadien → Bewusstseinsstörungen mit Erregungszuständen (Stadium I) → Halluzinationen (Stadium II) → Koma (Stadium III) |
|
|
thyreotoxische Krise |
- hochdosiert Thiamazol i.v. - ggf. Glukokortikoide (Hemmung der Konversion von T4 zu T3) - hochdosierter Jodgabe zur Blockade der Schilddrüsenhormonsynthese (Cave: Zuvor muss ausgeschlossen sein, dass die thyreotoxische Krise durch Jod ausgelöst wurde) - subtotale Schilddrüsenresektion (insbes. jodinduzierte Form) - Bei OP KI Plasmapherese zur Reduktion der Schilddrüsenhormone |
|
|
Hyperthyreose |
- Labor - Radiologie |
|
|
Hyperthyreose |
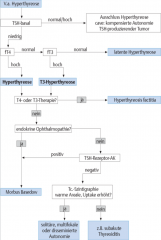
- latente Hyperthyreose → TSH ↓ → fT3 und fT4 normal
→ TSH ↓ → fT3 und fT4 ↑
- TSH-Rezeptor-Antikörper, TRAK |
|
|
Hyperthyreose |
- Sonografie und Szintigrafie → autonomes Adenom: stark speichernde („heiße“), echoarme Knoten → Morbus Basedow: diffuse Echoarmut, Hypervaskularisation und homogener Radionuklid-Uptake. |
|
|
Hyperthyreose |
- Latente Hyperthyreosen werden i.d.R. nur bei zusätzlichen Risikofaktoren (z.B. Osteoporose) therapiert
- Manifeste Hyperthyreosen werden immer therapiert |
|
|
Hyperthyreose |
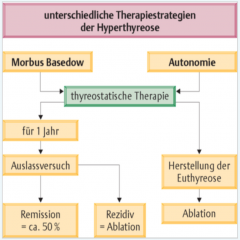
- Medikamentöse Therapie - Radiojodtherapie - Operative Therapie - Symptomatische Therapie |
|
|
Hyperthyreose |
- Thiamazol - Carbimazol (anfangs 15–40 mg/d, dann 5–15 mg/d) - Propylthiouracil - Perchlorat
|
|
|
Thyreostatika Wirkung ・ Thiamazol und Carbimazol (2)
|
- hemmen die Thyreoperoxidase der Thyreozyten → verhindern damit die Jodisation und die Synthese von T3 und T4 - Wirkeintritt erst mit einer gewissen Verzögerung (ca. 1 Woche) |
|
|
Thyreostatika Wirkung |
- hemmt zusätzlich die periphere Umwandlung von T4 zu T3 - bevorzugt bei thyreotoxischen Krisen |
|
|
Thyreostatika Wirkung |
- Agranulozytose (selten, aber bedrohlich) - allergische Hautreaktionen - gastrointestinale Beschwerden - Anstieg der Cholestaseparameter |
|
|
Thyreostatika Wirkung |
- hemmt kompetitiv die Aufnahme von Jod in die Thyreozyten. - Anwendung vor jodhaltiger Kontrastmittelgabe oder bei jodinduzierter Hyperthyreose. |
|
|
Hyperthyreose |
- 131Jod reichert sich selektiv in den Thyreozyten an und zerstört das umgebende Gewebe - Therapieerfolg erst nach 3–4 Monaten, daher muss begleitend mit Thyreostatika vor- und nachbehandelt werden - Schwangerschaft und Stillzeit sind absolute Kontraindikationen |
|
|
Hyperthyreose |
- Strumektomie bzw. partielle oder subtotale Thyreoidektomie - Vor der Operation muss durch thyreostatische Vorbehandlung eine euthyreote Stoffwechsellage angestrebt werden. - fast 100% postoperative Hypothyreose |
|
|
Sonstige Medikamentöse Therpapie ・Propranolol (3) |
- Begleiterscheinungen symptomatisch therapieren, - β-Blocker bei Tachykardie - Propranolol ist besonders geeignet, da es die Dejodierung von T4 zu T3 verhindert. |
|
|
Hyperthyreose |
- Flüssigkeits- und Elektrolytersatz, parenterale Ernährung - ggf. Temperatursenkung (Eisbeutel), Sedierung, Intubation und Muskelrelaxation |
|
|
Morbus Basedow ・Definition (1) |
- Immunthyreopathie infolge Bildung von Autoantikörpern gegen den TSH-Rezeptor mit oder ohne Bildung einer hyperthyreoten Struma. |
|
|
Morbus Basedow |
- ♂<♀ - Hauptmanifestationsalter 20. - 40. Lebensjahr. |
|
|
Morbus Basedow |
- Morbus Basedow ohne Struma |
|
|
Morbus Basedow |
- Bindung von TSH an HLA-Oberflächenproteine (HLA-DR3) → Bildunge autoreaktiver IgG-Antikörper gegen den TSH-Rezeptor (plazentagängig) → Molekularstruktur ist TSH ähnlich → Antikörper aktivieren die Rezeptoren der Thyreozyten → fT3/fT4-Überproduktion → Proliferation der Thyreozyten → Inhibition der normalen TSH-Bindung
- Zusätzlich Aktivierung von Fibroblasten Rezeptoren → orbitale (Exophthalmus) sowie prätibiale (Myxödem) Bindegewebsproliferationen |
|
|
Morbus Basedow |
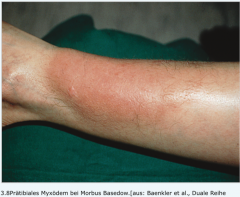
- Merseburger-Trias → endokrine Orbitopathie → Struma (Cave: kann auch fehlen!): mit starker Vaskularisation (→ auskultatorisches oder palpatorisches Schwirren) |
|
|
endokrine Orbitopathie ・Definition (6) (Bild) |
- seltener Lidschlag (Stellwag-Zeichen) |
|
|
endokrine Orbitopathie ・Definition (6) (Bild) |

- seltener Lidschlag (Stellwag-Zeichen) |
|
|
Morbus Basedow |
- fT3/fT4↑ - TSH↓ - TRAK (90 %) - Anti-TPO (70 %) |
|
|
Morbus Basedow |
- fT3/fT4↑ - TSH↓ - TRAK (90 %) - Anti-TPO (70 %) |
|
|
Morbus Basedow |
- vergrößerte Schilddrüse mit diffuser Echoarmut und Hypervaskularisation |
|
|
Morbus Basedow |
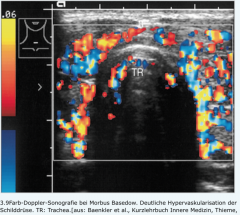
- homogene intensive Radionuklidanreicherung - ist bei eindeutigem sonografischem und laborchemischem Befund nicht notwendig |
|
|
Morbus Basedow |
- medikamentöse Therapie - Radiojodtherapie - operative Therapie - Symptomatische Maßnahmen |
|
|
Morbus Basedow |
- mindestens 1-jährige Therapie mit Thyreostatika (hohe Spontanremissionsrate) → Auslassversuch nach Ziel (euthyreoter Zustand) (50 % der Fälle Langzeitremission ) - parenteral Glukokortikoide bei starker entzündlicher Aktivität der endokrinenen Orbitopathie
|
|
|
Morbus Basedow |
- bei Rezidiv oder persistierenden Hyperthyreose - gleichwertige Alternative zur Operation - kann endokrine Orbitopathie verschlechtern (bei ausgeprägtem Befall kontraindiziert) |
|
|
Morbus Basedow |
- totale oder subtotale Strumektomie - effektive Maßnahme bei rezidivierendem oder therapieresistentem Morbus Basedow |
|
|
Morbus Basedow |
- Nikotinkarenz ist obligat (→ Nikotin erhöht das Risiko und verschlechtert den Verlauf einer endokrinen Orbitopathie deutlich) - Sonnenbrille, hochgestelltes Bettkopfende können die Beschwerden der endokrinen Orbitopathie ebenfalls lindern |
|
|
Schilddrüsenautonomie ・Definition (1) |
- Gehäuftes Auftreten in Jodmangelgebieten - insbesondere im höheren Lebensalter. |
|
|
Schilddrüsenautonomie |
- disseminierte Verteilung über das gesamte Organ (diffus) - unifokale Verteilung (= autonomes Adenom) - multifokal Verteilung |
|
|
Schilddrüsenautonomie |
- Warmer Knoten → Tracer-Speicherung im angrenzenden normalen Gewebe → Anfangs kann die autonome Sekretion noch zu einem gewissen Grad vom gesunden Gewebe gesteuert werden (euthyreot)
- Heisser Knoten → keine Tracer-Speicherung mehr im Normalgewebe → zunehmende Hormonproduktion aus dem Adenom → das gesunde Schilddrüsengewebe wird immer stärker supprimiert (↓TSH)
- Kalter Knoten → überhaupt keine Speicherung → abklärungsbedürftig (Malignomverdacht) |
|
|
Schilddrüsenautonomie
|
- aktivierende Mutationen im TSH-Rezeptorgen → andauernde Stimulation der Thyreozyten - Entstehung eines bindegewebigen Netzwerks durch Gewebsnekrosen und Blutungen (buntes Bild aus Adenomen und Pseudoknoten) |
|
|
Schilddrüsenautonomie |
- ggf. Strumabeschwerden - Hyperthyreose (Bei Jodmangel verspätete Klinik) |
|
|
Schilddrüsenautonomie |
- Labor - Sono - Szinti - Feinnadelbiospie |
|
|
Schilddrüsenautonomie |
- fT3↑, fT4↑ (ggf. nur fT3↑ bei T3-Hyperthyreose) - TSH↓ - Keine AK |
|
|
Schilddrüsenautonomie |
- echoarmer Bezirk mit häufig zentral gelegenem echofreiem Areal (Zystenbildung) |
|
|
Schilddrüsenautonomie |
- Bei einer latenten Hyperthyreose muss der Regelkreis ausgeschaltet werden, um die Funktionalität bewerten und quantifizieren zu können. Hierfür muss der Patient einige Wochen vor der Untersuchung Thyroxin einnehmen (Suppressionsszintigrafie). |
|
|
Schilddrüsenautonomie |
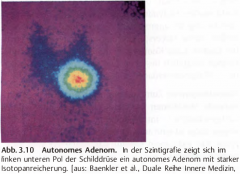
- Kalte Knoten müssen feinnadelbiopsiert werden, da ein Karzinom vorliegen kann. |
|
|
Schilddrüsenautonomie |
- Thyreostatika bis zum Erreichen einer Euthyreose - Danach Radiojodtherapie oder Operation (Ohne die definitive Therapie tritt immer ein Rezidiv auf) |
|
|
Hypothyreose ・Definition (1) |
- Unterversorgung des Körpers mit den Schilddrüsenhormonen T3 und T4 |
|
|
Hypothyreose |
- angeborene Form - erworbene Form |
|
|
erworbene Hypothyreose ・Einteilung (3) |
- primäre Hypothyreose → entzündlich (80 %, Hashimoto-Thyreoiditis) → nach Operation bzw. Radiojodtherapie → extremer Jodmangel → strumigene Substanzen (z.B. Thyreostatika)
- sekundäre Hypothyreose → infolge einer Hypophysenvorderlappeninsuffizienz
→ bei hypothalamischer Insuffizienz. |
|
|
Hypothyreose |
- Trinkfaulheit, Bewegungsarmut (muskuläre Hypotonie), Müdigkeit - Hypothermie - Bradykardie - Ikterus neonatorum prolongatus. - ohne Therapie schwere Gedeih- und Entwicklungsstörungen mit geistiger Retardierung (IQ ≤ 70, sog. Kretinismus) (Mit einer bleibenden geistigen Schädigung ist zu rechnen, wenn eine konnatale Hypothyreose erst im Alter von 3–6 Monaten erkannt wird) |
|
|
angeborene Hypothyreose ・Einteilung (2) |
- konnatale Hypothyreose (1:3000–1:4000 Neugeborene) - transiente Hypothyreose (Häufigkeit 1:40000) (Mutter mit Jodmangel, mütterliche Schilddrüsenautoantikörper, etc) |
|
|
Hypothyreose |
- TSH-Bestimmung aus Fersenblut am 3. Lebenstag - Hypothyreose (TSH↑ und fT4↓) wird mit L-Thyroxin substituiert. - Substitution kann Wachstumsdefizit auch zu einem späteren Zeitpunkt noch ausgleichen – nicht aber die geistige Entwicklung. |
|
|
Hypothyreose |
- retardiertes Knochenalter - verzögerte Dentition - Kleinwuchs - Pubertas tarda. |
|
|
Hypothyreose |
- Leistungsabfall, Adynamie, Müdigkeit, Verlangsamung, Desinteresse, Kälteintoleranz |
|
|
Myxödem ・Definition (1) |
- Pathologische Ablagerung von Glykosaminoglykane in Haut-, Unterhaut-, und Muskelgewebe |
|
|
Hypothyreose |
- Myxödemkoma |
|
|
Myxödemkoma ・Definition (4) |
- Dekompensation des bestehenden Schilddrüsenhormonmangels bei zb starker Kälteexposition od. schwerer Infektion - hohe Letalität - Selten - Va bei älteren Pat |
|
|
Myxödemkoma |
- Hypothermie - Hypoventilation mit Hyperkapnie und ggf. CO2-Narkose - Hyponatriämie - Bradykardie und Hypotonie |
|
|
Hypothyreose |
- Labor |
|
|
Hypothyreose |
- latente (primäre) Hypothyreose: TSH↑, fT3 und fT4 noch normal |
|
|
Hypothyreose |
- Low-T3/T4-Syndrom (non-thyreoidal illness syndrome, NTIS)
|
|
|
Low-T3/T4-Syndrom (non-thyreoidal illness syndrome, NTIS) ・Definition (4) |
- ↓fT3 und ↓fT4 bei intensivmedizinisch behandelten Pat - normale TSH-Werte
|
|
|
Hypothyreose |
- Medikamentöse Therapie |
|
|
Hypothyreose |
- langsamen Substitution mit L-Thyroxin - Dosierung orientiert sich am TSH-Wert - Latente Hypothyreosen sollten wegen des Risikos der Frühatherosklerose und der Infertilität mit niedriger Dosierung behandelt werden. - Bei Neugeborenen mit primärer Hypothyreose muss die Therapie schnellstmöglich begonnen werden.
|
|
|
Myxödemkoma |
- L-Thyroxin hochdosiert (initial 500 μg, danach 100 μg L-Tyroxin) - Glukokortikoide - Patient intubieren und langsam wiedererwärmen sowie Elektrolythaushalt ausgegleichen |

