![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
93 Cards in this Set
- Front
- Back
|
Hypothalamus ・Anatomie (2) (Bild) |
- befindet sich am Boden des 3. Ventrikels
|
|
|
Hypophyse ・Anatomie (2) (Bild) |
- Hypophyse in der knöchernen Sella turcica der Schädelbasis - in enger Beziehung zu → Chiasma opticum → Sinus cavernosus → A. carotis interna → Hirnnerven III, IV, V1, V2 und VI. |
|
|
Hypophyse |
- Adenohypophyse (Hypophysenvorderlappen, HVL) - Neurohypophyse (Hypophysenhinterlappen, HHL) |
|
|
Adenohypophyse ・Definition (3) (Bild) |
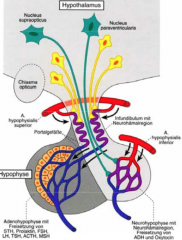
- embryologisch aus der Rathke-Tasche - keine Nervenzellen - ZNS angelagerte Zellreiche endokrine Drüse |
|
|
Adenohypophyse |
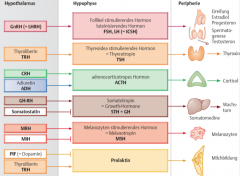
- FSH, LH (Follikelstimulierendes/Luteinisierendes Hormon) - TSH (Thyreotropin) - ACTH (adrenocroticotropes Hormon) - STH = GH (Somatotropin/Growth-Hormone) - MSH (Melanotropin) - Prolaktin |
|
|
Neurohypophyse ・Definition (2) (Bild) |
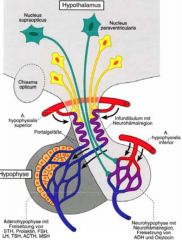
- Axonendungen aus den hypothalamischen Nuclei supraopticus et paraventricularis - Abgabe der im Hypothalamus gebildeten Hormone an den Körperkreislauf |
|
|
Neurohypophyse |

- ADH (Antidiuretisches Hormon) - Oxytocin
|
|
|
Erkrankungen des Hypophysenvorderlappens (Adenohypophyse) ・Übersicht (2) |
- Hypophysenvorderlappeninsuffizienz (= Hypopituitarismus) - Hypophysentumoren |
|
|
Hypopituitarismus ・Definition (1) |
- Erkrankungen der Hypophyse mit partiellem oder totalem Funktionsverlust des Hypophysenvorderlappens (Morbus Simmonds) . |
|
|
Hypopituitarismus |
- primäre Hypophyseninsuffizienz → Zellen des HVL direkt betroffen
- sekundäre Hypophyseninsuffizienz → Störungen des Hypothalamus oder des Hypophysenstiels |
|
|
Hypopituitarismus |
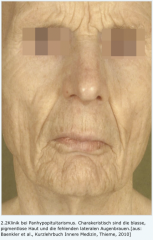
- Hormonmangelsymptome erst ab Verlust > 80 % des Hypophysengewebes - Klassischerweise Hormonverlust in Reihenfolge (GH > LH > FSH > TSH > ACTH) → Gonadotropine und Wachstumshormone früher → TSH und ACTH später - Störungen Prolaktinsekretion selten (Ausnahme: Sheehan-Syndrom) - Hertoghe-Zeichen - blassse pigmentlose Haut |
|
|
Sheehan-Syndrom ・Definition (4) |
- sehr seltenes Syndrom - ischämische Nekrose im HVL im Rahmen größerer Blutverluste unter der Geburt. - kann erst Jahre nach der primären Schädigung auftreten. - Symptome der Hypophyseninsuffizienz (u.a. Agalaktie, sekundäre Amenorrhö, fehlende sekundäre Körperbehaarung). |
|
|
Hertoghe-Zeichen ・Definition (2) |
- Fehlen bzw. Lichtung der seitlichen Partie der Augenbrauen - gehäuft bei → atopischer Dermatitis → chronischer Hypophysenvorderlappeninsuffizienz → Hypothyreose |
|
|
Hypopituitarismus |
- Hypophysäres Koma |
|
|
Hypophysäres Koma ・Definition (1) |
- Ausgelöst durch TSH- und ACTH-Mangel in Stresssituationen (z.B. bei Infektionen, Traumen, Operationen)
|
|
|
Hypophysäres Koma |
- schläfrig-stuporös - Zeichen einer akuten Nebennierenrindeninsuffizienz bzw. eines Myxödemkomas - Bradykardie - Hypoventilation. |
|
|
Hypophysäres Koma |
- rasche Hydrocortison-Gabe (Bolus: 100 mg, dann 100–200 mg/24 h) - Ausgleich des Flüssigkeitshaushaltes - Behandlung der respiratorischen Insuffizienz (Intubation, Beatmung) - Behandlung der Hypoglykämie - bei Hypothyreose am ersten Tag Gabe von 500 μg L-Thyroxin i.v dann 100 μg/d (Cave: L-Thyroxin erst nach Applikation Glukokortikoide ansonsten verstärkung der Glukokortikoidmangelsymptomatik) |
|
|
Hypopituitarismus |
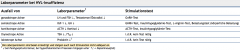
- Labor |
|
|
Hypopituitarismus |
- Kausale Therapie - Substitutionstherapie |
|
|
Hypopituitarismus |
- Bei Tumoren im Vordergrund |
|
|
Hypopituitarismus |
- Ohne adäquate Substitutionstherapie ist eine komplette HVL-Insuffizienz mit dem Leben nicht vereinbar - Dosierung richtet sich nach klinischen Erscheinungsbild und peripheren Hormonkonzentrationen - 2–5-Fach erhöte Glukokortikoidgabe in Belastungssituationen (Stress, Infektionen etc.) |
|
|
Substitutionstherapie ・Basissubstitution (5) |
- L-Thyroxin (75–125 µg/d) → Kindern (Cave: bei gleichzeitiger Gabe von Sexualhormonen vorzeitiger Epiphysenfugenschluss mit Minderwuchs!) |
|
|
Hypophysäres Koma |
- rasche Hydrocortison-Gabe (Bolus: 100 mg, dann 100–200 mg/24 h) - Ausgleich des Flüssigkeitshaushaltes - Behandlung der respiratorischen Insuffizienz (Intubation, Beatmung) - Behandlung der Hypoglykämie - bei Hypothyreose am ersten Tag Gabe von 500 μg L-Thyroxin i.v dann 100 μg/d (Cave: L-Thyroxin erst nach Applikation Glukokortikoide ansonsten verstärkung der Glukokortikoidmangelsymptomatik) |
|
|
Hypophysentumoren ・Epidemiologie (3) |
- selten - meist gutartig - metastasieren selten bis nie |
|
|
Hypophysentumoren |
- endokrin inaktiv (40 %) → Kraniopharyngeome
- endokrin aktiv (60 %) → Prolaktinom.
|
|
|
endokrin inaktive Tumoren |
- Symptome der Raumforderung → Kopfschmerzen → Gesichtsfeldausfälle (va bitemporale Hemianopsie → Eingeschränkte Augenmotorik mit Doppelbilder - HVL-Insuffizienz |
|
|
endokrin aktive Tumoren ・Klinik (1) |
- frühe Mannifestation durch die überschießende Hormonproduktion |
|
|
Hypophysentumoren |
- Bildgebung |
|
|
Hypophysentumoren |
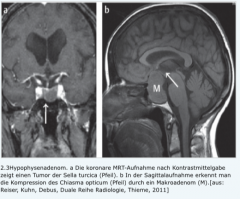
- MRT und CT (Goldstandart) - Läsionen ab 3 mm sichtbar |
|
|
Hypophysentumoren |
- Empty-Sella-Syndrom |
|
|
Empty-Sella-Syndrom ・Definition (4) |
- Durch einen angeborenen Defekt des Diaphragma sellae ist die Sella nicht vollständig vom Liquorraum getrennt - Sella füllt sich langsam mit Liquor und verdrängt Hypophyse - i. d. R. Zufallsbefund. - Teilw. einhergehend mit Hyperprolaktinämie, selten eine HVL-Insuffizienz.
|
|
|
Hypophysentumoren |
- Kraniopharyngeome |
|
|
Kraniopharyngeome ・Definition (2) |
- gutartiger, dysontogenetischer Tumor (Ableitung ausRathke-Tasche) - Am häufigsten bei Kindern zwischen dem 8. und 15. Lebensjahr |
|
|
Kraniopharyngeome |
- Zeichen der HVL-Insuffizienz |
|
|
Kraniopharyngeome |
- MRT |
|
|
Kraniopharyngeome |
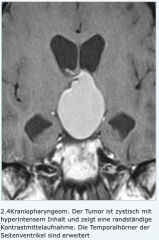
- supra- und intraselläre Verkalkungen und destruktive Veränderungen der Sella
|
|
|
Kraniopharyngeome |
- Chirurgische Tumorentfernung - Radiotherapie bei Inoperabilität oder fortschreitendem Wachstum - ggf. Hormonsubstitution. |
|
|
Hypophysentumoren |
- Prolaktinom. |
|
|
Prolaktinom ・Definition (1) |
- Prolaktinproduzierendes Hypophysenadenom, das zur Hyperprolaktinämie führt |
|
|
Prolaktin ・Physiologie (4) |
- wirkt primär auf die weibliche Brustdrüse (Vorbereitung auf die Laktation) - hemmt GnRH- und Gonadotropinausschüttung (unterdrückung der Menstruation während Stillzeit) - Inhibition durch hypothalamisch gebildetes Dopamin - Stimmulation durch TRH
|
|
|
Prolaktinom |
- häufigster endokrin aktiver Tumor (40 %) - Erstmanifestation meist 3.–4. Lebensdekade - ♂1:5♀ |
|
|
Prolaktinom |
- Mikroprolaktinom → Größe ≤ 1 cm → Prolaktin im Serum meist < 200 ng/ml
- Makroprolaktinom → Größe > 1 cm → Prolaktin im Serum meist > 200 ng/ml. |
|
|
Prolaktinom |
- Sehstörungen, Kopfschmerz - Osteoporose (durch den Hypogonadismus) - ♀: Oligomenorrhö bis hin zur sekundären Amenorrhö, Galaktorrhö, verminderte Libido, Infertilität - ♂: Libidoverlust und Impotenz, Gynäkomastie |
|
|
Prolaktinom |
- Labor - MRT - Histopathologie - Medikamentenanamnese (zahlreiche Pharmaka haben Einfluss auf Prolaktinspiegel) |
|
|
Prolaktinom |
- Prolaktinwerte > 200 ng/ml deuten mit hoher Wahrscheinlichkeit auf ein Prolaktinom hin - erniedrigte Werte von FSH und LH sowie von Östradiol und Testosteron - TRH-Test
|
|
|
TRH-Test ・Definition (3) |
- kann bei grenzwertigen Befunden weiteren Aufschluss geben. - Beim Prolaktinom steigt Prolaktin nach TRH-Gabe nicht an - bei einem regelrechten Anstieg um das 2–5-Fache ist ein Prolaktinom unwahrscheinlich (V.a. sekundäre Hyperprolaktinämie) |
|
|
Prolaktinom |
- Unterscheidung zweier Formen → dicht granulierte Adenome (überwiegend bei jüngeren Frauen und kaum von den normalen prolaktinproduzierenden Zellen differenzierbar) → wenig granulierten Adenomen (häufiger, meist bei älteren Patienten, typisch sind lang gestreckte, chromophobe Zellen) |
|
|
Prolaktinom |
- Medikamente (α-Methyldopa, trizyklische Antidepressiva, Neuroleptika (Phenothiazine, Butyrphenone), Opiate, H2-Blocker (z.B. Cimetidin), Dopaminantagonisten (z.B. Metoclopramid), Östrogene, Reserpin) - Physiologisch (SS) - Entzügelungshyperprolaktinämie (Hypothalamuserkrankung → fehlende Hemmung durch Dopamin) - Hypothyreose (TRH erhöt, Stimmultaion der Prolaktinsekretion) - chronische NI |
|
|
Prolaktinom |
- Mikroadenome müssen nicht zwingend behandelt werden (werden selten zu Makro) - Symptome als Belastung - Kinderwunsch vor SS (Normalisieren der Prolaktinspiegel) - Während SS Medikamente absetzten und Laborwerte engmaschig kontrollieren |
|
|
Prolaktinom |
- Konservativ (Primär) - Chirurgie (bei Versagen der Konservativen Therapie)
|
|
|
Prolaktinom |
- Dopaminagonisten (z.B. Bromocriptin, Cabergolin) (in 95 % Reduktion der Tumorgröße zu reduzieren und normale Prolaktinwerte) |
|
|
Prolaktinom |
- transsphenoidale Tumorentfernung |
|
|
GH-produzierende Adenome ・Definition (1) |
- Autonom gesteigerte Bildung von Wachstumshormon mit hypophysärem Gigantismus (bei Kindern) bzw. Akromegalie (bei Erwachsenen). |
|
|
Wachstumshormon ・Defintion (2) |
- Syn: somatotropes Hormon (STH), Growth hormone (GH) - wird vorwiegend während des Schlafes, insbesondere in der Pubertät gebildet |
|
|
Wachstumshormon |
- Stimulation des hepatischen Insulin-like Growth-Factors-1 (IGF-1) → Wachstumsförderung von versch. Körperzellen (v.a. Bewegungsapparates und BGW) - Förderung intrazellulärer Einbau von Aminosäuren und Proteinsynthese. - Insulinantagonist |
|
|
Wachstumshormon |
- GH↑ → durch GHRH → bei Stress und körperliche Anstrengung
- GH↓ → durch Somatostatin bzw. IGF-1 → bei raschem Blutzuckeranstieg
|
|
|
GH-produzierende Adenome |
- 20 % der Hypophysenadenome - 0,3/100000 Einwohner/Jahr - vorwiegend zwischen dem 40. und 50. Lebensjahr - in 30 % gleichzeitig erhöhte Prolaktinsekretion (monomorphe, monozelluläre oder gemischtzellige Adenome). |
|
|
GH-produzierende Adenome |
- wenig granulierter Tumor (aggressiv) - dicht granulierter Tumor (weniger aggressiv) |
|
|
GH-produzierende Adenome |
- Kinder (vor Epiphysenfugenschluss)
|
|
|
GH-produzierende Adenome |
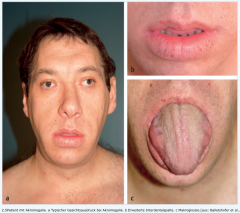
- Vergrößerung der Zunge (kloßige Sprache + erweiterte Interdentalspalten) - Zunehmen von Hut-, Schuh- und Ringgröße - Vergröberung der Gesichtszüge (Vergrößerung der Nase, supraorbitaler Wülste) - arterielle Hypertonie - Hyperhidrosis - Diabetes mellitus - Karpaltunnelsyndrome |
|
|
GH-produzierende Adenome |
- Labor - Rx - MRT
|
|
|
GH-produzierende Adenome |
- oralen Glukosetoleranztest (oGTT) mit gleichzeitiger Bestimmung von Serum-GH → fehlende Suppression von GH < 1 μg/l - ↑IGF-1 - Ausschluss weiterer hormonproduzierender Adenome (LH/FSH, Östradiol, Testosteron, TSH und fT4, Prolaktin und Kortisol (bzw. ACTH-Stimulationstest)) |
|
|
GH-produzierende Adenome |
- vergrößerte Sella - vergrößerte Nasennebenhöhlen - Herzvergrößerungen |
|
|
GH-produzierende Adenome |
- Mittel der Wahl bei der Tumorsuche |
|
|
GH-produzierende Adenome |
- GH-Überproduktion ohne Adenom (Hypophysenhyperplasie, ektope oder paraneoplastische GH- bzw. GHRH-Bildung) - MEN-1-Syndrom - konstitutionell bedingter Hochwuchs (dd Labor) - Akromegaloid |
|
|
Akromegaloid ・Definition (2) |
- genetische Konstitutionseigenart, die der Akromegalie ähnelt - ohne nachweisbare endokrine Störung. |
|
|
GH-produzierende Adenome |
- Primärkomplikationen (lokal verdrängendes Wachstum) → Beeinflussung der Produktion der übrigen HVL-Hormone → Gesichtsfeldausfälle
- Sekundärkomplikationen → kardiovaskuläre Erkrankungen → Wirbelsäulen- bzw. Gelenkbeschwerden → Diabetes mellitus → vermehrtes Auftreten von Kolon- bzw. Mammakarzinomen. |
|
|
GH-produzierende Adenome |
- Operativ - Medikamentös (bei inoperablen Patienten) |
|
|
GH-produzierende Adenome |
- transsphenoidale Adenektomie |
|
|
GH-produzierende Adenome |
- Dopaminagonisten (z.B. Bromocriptin) → beim Gesunden: Dopamin → ↑GH-Ausschüttung → beim Hypophysenadenom: Dopaminagonisten → ↓GH-Produktion (Erfolgsrate liegt bei 20 %. - Somatostatinanaloga (z.B. Octreotid) → teuer → ↓Adenomgröße und normalisieren den GH-Spiegel in bis zu 50–70 %. - GH-Rezeptor-Antagonisten (z.B. Pegvisomat) → normalisieren erhöhte IGF-1-Spiegel. |
|
|
GH-produzierende Adenome |
- Unbehandelt ist die Lebenserwartung aufgrund Sekundärkomplikationen deutlich verkürzt. |
|
|
Erkrankungen des Hypophysenhinterlappens (Neurohypophyse) |
- Sekretionsstörung des in der Neurohypophyse gespeicherten antidiuretischen Hormons (ADH) |
|
|
ADH (Vasopressin) ・Produktion (1)
|
- Produziert von den magnozellulären Neuronen in den Ncll. supraopticus et paraventricularis des Hypothalamus
|
|
|
ADH (Vasopressin) |
- ↑ADH-Sekretion → Hyperosmolarität und Volumenmangel → Blutdruckabfall → Übelkeit → Glukokortikoidmangel → Hypoglykämie und Stress |
|
|
ADH (Vasopressin) |
- gesteigerte Wasserrückresorption durch die distalen Tubuli und Sammelrohre (Antidiurese über V2-Rezeptoren) - Vasokonstruktion der Arteriolen des Gefäßsystems (V1-Rezeptoren). |
|
|
Erkrankungen des Hypophysenhinterlappens (Neurohypophyse) ・Übersicht (2) |
- Diabetes insipidus - Schwartz-Bartter-Syndrom |
|
|
Diabetes insipidus ・Definition (1) |
- Durch ADH-Mangel (zentraler Diabetes insipidus) oder ADH-Rezeptor-Resistenz (renaler Diabetes insipidus) herabgesetzte Fähigkeit zur Harnkonzentrierung in der Niere |
|
|
Diabetes insipidus |
- zentraler Diabetes insipidus (ADH-Mangel) → idiopathisch → transient bei Frühgeborenen → sekundär: Hypophysentumoren, Metastasen, Traumen, neurochirurgische Eingriffe, Infektionen
- renaler Diabetes insipidus (ADH-Rezeptor-Resistenz) → angeboren: entweder X-chromosomal-rezessiver Defekt des ADH-Rezeptors oder autosomal-dominanter Defekt des Aquaporin-2-Wassertransporters |
|
|
Diabetes insipidus |
- plötzlicher Beginn - Trias → Polyurie (↑Harnvolumen > 2800ml/24h) bis 20l/d (Hypovolämie, ↑Serumosmolalität → Polydipsie (↑Durstempfinden + ↑Flüssigkeitsaufnahme) → unkonzentrierter Harn (Asthenurie) - Dehydratationssymptome → zentralnervösen Symptomen (Somnolenz, Verwirrtheit, Krämpfen) |
|
|
Diabetes insipidus |
- psychogenen Polydipsie (Osmolalität: Urin↓, Plasma normal bis ↓) → Urinosmolalität steigt an und die Plamsaosmolalität bleibt gleich.
- Diabetes Insipidus (Osmolalität: Urin↓, Plasma↑) → ↑Serumosmolalität und Hypovolämie → ↑Aldosteronausschüttung → ↓Natriumausscheidung im Urin → ↑↑Serumosmolarität infolge der entstehenden Hypernatriämie → Schläft der Patient durch, kann zumeist ein Diabetes insipidus ausgeschlossen werden. |
|
|
Diabetes insipidus |
- Labor - Durstversuch - Stimmulationstest |
|
|
Diabetes insipidus |
- Bestimmung von Plasma- und Urinosmolalität |
|
|
Diabetes insipidus |
- unter Flüssigkeitskarenz (max. 24 h) stündlich Urin- und Plasmaosmolalität sowie Urinvolumen, Körpergewicht und Blutdruck bestimmt. - Pathologisch (DI) wenn Urinosmolalität trotz Flüssigkeitskarenz niedrig bleibt und Serumosmolalität ansteigt |
|
|
Diabetes insipidus |
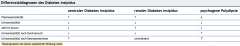
- Testdosis ADH oder Desmopressin - Unterscheidung zwischen zentralen und renalen Ursache (Bei der peripheren Rezeptorresistenz (renaler Diabetes insipidus) zeigt sich keine Veränderung der Urinosmolalität.) |
|
|
Diabetes insipidus |
- ausreichende Flüssigkeitssubstitution - Behandlung der Zugrundeliegenden Erkrankung - symptomatisch Desmopressin - beim renalen Diabetes insipidus Therapieversuch zur GFR-Reduktion mit → Thiaziddiuretika → oder Indometacin plus ACE-Hemmer (bei guter Nierenfunktion) |
|
|
Schwartz-Bartter-Syndrom (SIADH) ・Definition (2) |
- Syn. Syndrom der inadäquaten ADH-Sekretion (SIADH) - Wasserretention (max 3–4 l) und Hyponatriämie infolge pathologisch erhöhter ADH-Sekretion. |
|
|
Schwartz-Bartter-Syndrom (SIADH) |
- 80 % paraneoplastische Ursache |
|
|
Schwartz-Bartter-Syndrom (SIADH) |
- meist klinisch stumm (Keine Ödeme) - Hyponatriämie - Übelkeit, Erbrechen, Appetitlosigkeit, psychische Störungen |
|
|
Schwartz-Bartter-Syndrom (SIADH) |
- Labor |
|
|
Schwartz-Bartter-Syndrom (SIADH) |
- ↓Serumosmolalität - Hyponatriämie - ↑Urinosmolalität (> 300 mosmol/kg) - ↑Natriurese - ↓Harnstoff- bzw. Harnsäurekonzentrationen |
|
|
Schwartz-Bartter-Syndrom (SIADH) |
- Herz- oder Niereninsuffizienz (periphere Ödeme) |
|
|
Schwartz-Bartter-Syndrom (SIADH) |
- Flüssigkeitsrestriktion auf 1 l/d (wichtigste symptomatische Maßnahme!) - Medikamentöse Therapie |
|
|
Schwartz-Bartter-Syndrom (SIADH) |
- Aquaretika (sog. Vaptane) → V2-Rezeptor-Antagonisten) - Demeclocyclin (Tetrazyklinantibiotikum) → Einfluss auf die ADH-Wirkung in der Niere (für diese Indikation in Deutschland nicht zugelassen) - Bei Wasserintoxikation und zentralnervösen Symptomen (Na+ < 110 mmol/l) → vorsichtige Infusion einer hypertonen Kochsalzlösung in Kombination mit Furosemid (↑Diurese) |

